
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Инструментальная диагностика ДСУ
Министерство здравоохранения Республики Беларусь
УО Гродненский государственный медицинский университет
УЗ Гродненский областной кардиологический диспансер
В.А. Снежицкий
ДИСФУНКЦИЯ СИНУСОВОГО УЗЛА:
Диагностика, классификация и лечение
Учебно-методическое пособие
Г. Гродно, 2005
Министерство здравоохранения Республики Беларусь
УО Гродненский государственный медицинский университет
УЗ Гродненский областной кардиологический диспансер
Рецензент: доцент кафедры госпитальной терапии Гродненского государственного медицинского университета, к.м.н. А.В. Раков
Автор:доцент кафедры госпитальной терапии Гродненского государственного медицинского университета, к.м.н., главный внештатный кардиолог области В.А. Снежицкий
ДИСФУНКЦИИ СИНУСОВОГО УЗЛА: диагностика, классификация и лечение: Учебно-методическое пособие / В.А. Снежицкий. – Гродно, 2005. – 31 с.
УДК: 616.12-008.3
В учебном пособии приведены сведения по этиологии, патогенезу, классификации, клинике и диагностике дисфункций синусового узла. Систематизированы и обобщены современные данные по проблеме лечения дисфункций синусового узла.
Рекомендуется для врачей-кардиологов, терапевтов, врачей общей практики и студентов медицинских вузов.
СОДЕРЖАНИЕ
1. Список условных сокращений - 4
2. Введение - 5
3. Классификация ДСУ - 5
4. Этиология ДСУ - 12
5. Клинические проявления у больных ДСУ - 13
6. Инструментальная диагностика ДСУ - 14
- электрокардиография - 14
- холтеровское мониторирование ЭКГ - 18
- электрофизиологическое исследование сердца - 20
- тесты с физической нагрузкой - 22
- анализ вариабельности сердечного ритма - 23
7. Лечение - 24
- медикаментозное - 24
- хирургическое - 24
8. Алгоритм диагностики и лечения ДСУ - 26
9. Литература - 27
СПИСОК УСЛОВНЫХ СОКРАЩЕНИЙ
ВВФСУ – время восстановления функции синусового узла
ВСАП – время сино-атриального проведения
ВСР – вариабельность сердечного ритма
ВЭМ - велоэргометрия
ДСУ - дисфункция синусового узла
ИРСАУ – истинный ритм синусового узла
КВВФСУ – корригированное время восстановления функции синусового узла
МДС – медикаментозная денервация сердца
ОСУ – остановки синусового узла
СА-бл – сино-атриальная блокада
СБ – синусовая брадикардия
СССУ – синдром слабости синусового узла
СУ – синусовый узел
ТВ – точка Венкебаха
ХМ ЭКГ - холтеровское мониторирование электрокардиограммы
ЧПЭС - чреспищеводная электрическая стимуляция сердца
ЧСС – частота сердечных сокращений
ЭКГ – электрокардиограмма
ЭРПав – эффективный рефрактерный период атриовентрикулярного соединения
Введение.Проблема диагностики дисфункций синусового узла остается в настоящее время до конца не решенной. Термин синдром слабости синусового узла (СССУ) впервые появился в литературе в 1967 году после наблюдений B. Lown [43], отметившего периоды частого предсердного ритма чередующегося с эпизодами брадикардии после кардиоверсии. В последующем, развитию этого направления способствовали работы M. Ferrer [31,32]. В настоящее время этот термин применяется [3,5,20] к широкому ряду электрофизиологических отклонений, включающих, в частности, выраженную синусовую брадикардию, остановку синусового узла, сино-атриальную блокаду, хроническую форму мерцательной аритмии, и синдром брадикардии-тахикардии. Все же, несмотря на остающуюся популярность, большинством специалистов [3,23,27] предпочтение отдается термину дисфункция синусового узла (ДСУ).
2. Классификация: Ранее предлагались классификации многими авторами [5,12,20,31]. В настоящее время общепризнанной классификации ДСУ нет. За предыдущие три десятилетия предложен целый ряд классификаций [20,33,50], большинство из них посвящено так называемому синдрому слабости синусового узла. Первая такая классификация была предложена M. Ferrer в 1968 году [31], в которой выделялось 6 электрокардиографических (ЭКГ) вариантов СССУ. Широкое распространение в клинике имела предложенная в 1972 году классификация M. Rubinstein [50], которая включала три варианта СССУ: стойкую синусовую брадикардию, сино-атриальную блокаду и синдром брадикардии-тахикардии. Большинство других авторов [12,20,31] предлагали классификации в которых, в основном, указывались в различном порядке ЭКГ варианты СССУ. Во всех этих классификациях не учитывалась этиология, тяжесть и особенности течения заболевания. С точки зрения клинического применения представляет интерес классификация А.В. Недоступ и соавторов [12], в которой в большей степени отражены функциональные нарушения. Позднее, в 1985 году была опубликована классификация T. Bashour [27], в которой выделялись этиологические факторы и варианты течения СССУ. Наиболее приемлемую с практической точки зрения классификацию СССУ предложили в 1995 году В.А. Шульман и соавторы [20], в которой отражены многие аспекты функционального состояния больного с СССУ. В частности, предусмотрено выделение вариантов, форм, течения СССУ, определяется клинико-электрофизиологическая характеристика, указывается трудоспособность и наличие либо отсутствие показаний к имплантации водителя ритма. Однако данную классификацию трудно использовать при построении диагноза.
М. М. Медведев [7,8] выделяет по данным холтеровского мониторирования ЭКГ на основании преимущественного проявления нарушений функции СУ 6 форм СССУ (брадикардитическая, хронотропная недостаточность, посттахикардитическая, обусловленная нарушением СА проводимости, и 2 варианта смешанных форм). Течение СССУ может быть латентное, интермиттирующее и манифестирующее.
В известном руководстве по аритмиям [5] М.С. Кушаковский определяет подходы к классификации ДСУ: «теперь уже очевидно, что общее название «дисфункции СА узла» объединяет по меньшей мере три основные клинические группировки: I. СССУ – дисфункции СА узла органической природы, II. Регуляторные (вагусные) дисфункции СА узла, III. Лекарственные (токсические) дисфункции СА узла. Здесь же приводятся варианты течения и ЭКГ формы СССУ.
На основе собственных результатов [13,14,16,18,52] и анализа литературы [15,17] по данной проблеме определены подходы к классификации ДСУ (таблица 1). Использующееся в настоящее время деление всех форм ДСУ на вегетативную (ваготоническую) и органическую ДСУ не вполне удовлетворяет современному уровню знаний, однако их выделение имеет значение для проведения патогенетической терапии. Для определения тактики ведения больного имеет значение определение формы ДСУ – первичной или вторичной. В то же время, показания к имплантации постоянного водителя ритма при ДСУ учитывают в первую очередь наличие симптомной брадикардии или других нарушений ритма, то есть когда наряду с выраженной брадикардией имеют место симптомы гипоперфузии головного мозга и снижения насосной функции сердца (обмороки, предобморочные состояния, выраженные головокружения, застойная сердечная недостаточность) вызванные этой брадикардией либо синусовыми паузами и связь эта доказана. Появление у больного ДСУ обмороков, предобморочных состояний и\или застойной сердечной недостаточности называют декомпенсированным течением ДСУ [20]. Данный факт определяет тактику лечения и поэтому включение его в классификацию, конечно необходимо.
Этиология вторичных ДСУ в большинстве случаев может быть без затруднений установлена уже при первичном полном клиническом обследовании, особенно при развернутой клинической картине основного заболевания.
В предлагаемой классификации к первичной форме ДСУ относят идиопатическую и семейную, к вторичной – 20 видов этиологических вариантов. В диагнозе указывается так же тип (ваготонический или «органический») ДСУ, вид электрокардиографических нарушений и степень компенсации. В случае, если пароксизмы мерцательной аритмии предшествовали задолго до появления значимой брадикардии, синдром брадикардии-тахикардии следует относить к вторичным ДСУ. Таких больных в практике кардиолога встречается в настоящее время достаточно много. С другой стороны, при прогрессировании первичной ДСУ, на поздних стадиях болезни пароксизмы мерцательной аритмии присоединяются тоже очень часто, у части больных развивается постоянная форма мерцательной аритмии.
С учетом предлагаемой классификации примеры построения диагнозов могут иметь следующий вид:
- Первичная ДСУ ваготонического типа (синусовая брадикардия, СА-блокада 2 степени), компенсация.
- Первичная ДСУ органического типа (СА-блокада 2 степени, остановки синусового узла), декомпенсация (частые синкопе).
- Вторичная ДСУ на фоне пароксизмальной мерцательной аритмии (синусовая брадикардия, остановки синусового узла)
- Вторичная ДСУ (синусовая брадикардия) ваготонического типа на фоне язвенной болезни двенадцатиперстной кишки.
- Вторичная ДСУ (синусовая брадикардия, СА-блокада 2 степени) обусловленная приемом медикаментов.
Для определения формы и типа ДСУ необходимо использовать клинические данные и результаты инструментальных методов исследования. В таблицах 2 и 3 приводятся критерии дифференциально-диагностические критерии разделения ваготонического и органического типов, и, соответственно, первичной и вторичной форм ДСУ.
Как следует из данных, приведенных в таблице 2, дифференциальный диагноз типов ДСУ базируется на показателях полученных при проведении инструментальных методов исследований (в первую очередь результатов ХМ ЭКГ и ЧПЭС в сочетании с полной вегетативной блокадой сердца). Нередко, при обследовании больного, уже на основании данных ХМ ЭКГ и клинических симптомов декомпенсации может быть выставлен диагноз СССУ и определены показания к имплантации постоянного водителя ритма. При этом проведение ЧПЭС с полной вегетативной блокадой сердца не требуется. В большинстве случаев, когда данные ХМ ЭКГ не столь однозначны и убедительны, а так же когда клинические симптомы демонстрируют умеренные или
Таблица 1. Классификация ДСУ
| Форма | Этиология | Тип | Электрокардиографические проявления | Степень выраженности клинических проявлений |
| Первичная | 1. Идиопатическая 2. Семейная (наследственная) | 1. Регуляторные ДСУ, с несбалансированным типом вегетативного контроля функции СУ (ваготоническим) 2. ДСУ «органическая» (СССУ), с минимальным вегетативным влиянием на функции СУ | Синусовая брадикардия Сино-атриальная блокада Остановка синусового узла Выскальзывающие комплексы и ритмы Атриовентрикулярная диссоциация Постэкстрасистолическое угнетение синусового узла Хронотропная недостаточность Чередование выраженной брадикардии и суправентрикулярных тахиаритмий Сочетание синусовой брадикардии и нарушений атриовентрикулярной проводимости (бинодальная болезнь) Мерцательная аритмия с низкой частотой желудочковых сокращений Длительные паузы после купирования предсердных тахиаритмий | Компенсация Декомпенсация |
| Вторичная | 1. ДСУ при тахиаритмиях (тахи- бради- форма) 2. После оперативных вмешательств на сердце (операция Мастарда, коррекция дефекта межпредсердной перегородки, процедура лабиринта, восстановление аномального дренажа легочных вен, трансплантация сердца) 3. Ишемические (при остром инфаркте миокарда, во время эпизодов ишемии миокарда, атеросклероз артерии синусового узла) 4. Врожденные пороки сердца (дефект межпредсердной перегородки, аномалия Эбштейна) 5. Хроническая ревматическая болезнь сердца и пороки сердца 6. Воспалительные миокарда заболевания (миокардит, перикардиты, острая ревматическая лихорадка) 7. Поражение миокарда вследствие инфекционных заболеваний (болезнь Чагаса, дифтерия, саркоидоз, сепсис) 8. Инфильтративные болезни сердца (амилоидоз, гемохроматоз, опухоли) 9. Артериальная гипертензия 10. Коллагенозы (системная красная волчанка, склеродермия), васкулиты 11. Нервно-мышечные болезни (миотоническая дистрофия, атаксия Фридрейха) 12. Эндокринных заболеваниях (гипотиреоз, гиперпаратиреоидизм) 13. У больных с врожденными идиопатические заболеваниями проводящей системы сердца (синдром удлиненного интервала QT, синдром Бругада) 14. Синдром каротидного синуса 15. Регуляторные (у подростков, при патологии внутренних органов сопровождающихся ваготонией, у спортсменов) 17. У больных с синдромом сонных апноэ 18. Медикаментозные (при приеме бета-блокаторов, амиодарона, антагонистов кальция, сердечных гликозидов, антиаритмических препаратов, симпатолитики) 19. Электролитные нарушения (гипокалиемия, гиперкалиемия, гипокарбия) 20. Внешние факторы (гипотермия) |
небольшие нарушения, для уточнения диагноза и дальнейшей тактики ведения больного требуется проведение и ЧПЭС.
Таблица 2. Дифференциально-диагностические критерии ваготонической и органической дисфункций синусового узла.
| Вид исследования | Ваготоническая ДСУ | Органическая ДСУ |
| Анамнез | Как правило, отсутствуют жалобы, проявления ДСУ выявляются при медосмотрах | Имеет место длительный анамнез брадикардии. Жалобы, как правило обусловлены гипоперфузией головного мозга |
| ХМ ЭКГ | ЧСС средняя суточная и ЧСС минимальная ночью и днем снижены умеренно | ЧСС средняя суточная и ЧСС минимальная ночью и днем резко снижены |
| ВЭМ | ЧССмакс и ХР близки к норме | ЧССмакс и ХР снижены |
| ЧПЭС | ИРСАУ, ВВФСУмдс, КВВФСУмдс – в норме | ИРСАУ, ВВФСУмдс, КВВФСУмдс – снижены |
| ВСР | ВСР повышена, при спектральном анализе – повышена HF составляющая | ВСР снижена или не изменена, при спектральном анализе – повышена LF составляющая |
Условные сокращения в таблице: ХМ ЭКГ – холтеровское мониторирование ЭКГ, ЧСС – частота сердечных сокращений, ВЭМ – Велоэргометрия, ХР – хронтропный резерв, ЧПЭС – чреспищеводная электрокардиостимуляция, ВВФСУ – время восстановления синусового узла, КВВФСУ – корригированное время восстановления синусового узла, ИРСАУ – истинный ритм синусового узла, мдс – медикаментозная денервация сердца, ВСР – вариабельность сердечного ритма, HF – показатель спектра ВСР высокой частоты, LF - показатель спектра ВСР низкой частоты.
Таблица 3. Дифференциально-диагностические критерии первичной и вторичной дисфункций синусового узла.
| Вид исследования | Первичная ДСУ | Вторичная ДСУ |
| Анамнез | Начало болезни (брадикардия) с молодых лет, аналогичные симптомы могут быть у близких родственников | Может встретиться в любом возрасте |
| Сопутствующие заболевания характерные для вторичной ДСУ | Как правило, отсутствуют, или присоединяются позже | Характерна причинно-следственная связь с сопутствующими заболеваниями или состояниями |
| Органические заболевания сердца | Длительное время отсутствуют, в зрелом и пожилом возрасте могут быть проявления АГ и ИБС | В зрелом и пожилом возрасте могут быть проявления АГ и ИБС |
| ХМ ЭКГ | ЧСС средняя суточная и ЧСС минимальная ночью и днем резко снижены, чаще встречаются ОСУ, СА блокады 2 степени, продолжительность пауз большая | ЧСС средняя суточная и ЧСС минимальная ночью и днем снижены умеренно |
| Показатели ЧПЭС | Степень нарушения зависит от фазы компенсации и возраста больного, при декомпенсации – резко увеличены. | Обычно наблюдается умеренное нарушение показателей автоматизма синусового узла |
Условные сокращения в таблице: ХМ ЭКГ – холтеровское мониторирование ЭКГ, ЧСС – частота сердечных сокращений, ЧПЭС – чреспищеводная электрокардиостимуляция, ОСУ – остановки синусового узла, СА – сино-атриальные, АГ – артериальная гипертензия, ИБС – ишемическая болезнь сердца
Патофизиология: ДСУ характеризуется нарушением автоматической функции (СУ) и (или) сино-атриальной (СА) проводимости, обусловленных органическими (intrinsic) или вегетативными (extrinsic) причинами. Если степень этих нарушений невыраженная, пациент обычно не имеет клинических симптомов. Прогрессирование ДСУ вследствие неадекватной частоты сердечных сокращений (ЧСС) приводит к появлению церебральной и кардиальной гипоперфузии, что, в свою очередь вызывает соответствующую симптоматику и клиническую манифестацию.
Частота: Имеются данные, в основном, о распространенности СССУ. В США распространенность СССУ составляет 3 случая на 5000 пациентов старше 50 лет [10]. Alpert и Flaker [23] приводит данные, что в США страдает СССУ 0,05% населения. По данным В.А. Шульман и соавт. [20] частота СССУ составляет 0,0296%.
Смертность: Период времени от появления симптомов до смерти точно не установлен. Выживаемость зависит в первую очередь от основного заболевания сердца. Частой причиной смерти являются тромбоэмболические осложнения, наиболее значимыми факторами риска которых являются хроническая форма мерцательной аритмии и синдром брадикардии-тахикардии. Внезапная сердечная смерть возможна в любой период времени течения заболевания.
Пол: По данным авторов [33] заболеваемость ДСУ выше среди женщин, в то же время есть сведения, что женщины и мужчины заболевают одинаково часто [50].
Возраст: ДСУ может наблюдаться в любой возрастной группе, включая подростков и детей. Пациенты детского возраста наиболее подвержены ДСУ после кардиохирургических операций. Больше изучена возрастная характеристика больных с СССУ [20], и ряд авторы считают, что органическая форма ДСУ встречается в основном у пожилых людей [3,20, 33].
Этиология [3,32]: Наиболее частыми причинами органической (intrinsic) ДСУ являются идиопатическая дегенеративная болезнь и ишемическая болезнь сердца (ИБС). С другой стороны, причинами регуляторной (extrinsic) ДСУ являются медикаментозные воздействия и дисбаланс вегетативной нервной системы.
Органическая ДСУ:
· Идиопатическая дегенеративная болезнь является наиболее частой причиной органической ДСУ. С возрастом окружающий СУ миокард предсердий заменяется фиброзной стромой. При прогрессировании фиброза могут повреждаться и клетки СУ.
· ИБС может вызывать ДСУ как при хронической гипоперфузии, так и при осложнении острых ишемических эпизодов. Острый нижний инфаркт миокарда иногда (5-10%) осложняется выраженной брадикардией или остановкой синусового узла.
· Другие причины органической ДСУ: инфильтративные болезни миокарда (амилоидоз, гемохроматоз), кардиомиопатии, артериальные гипертензии, системные васкулиты, врожденные пороки сердца, состояние после кардиохирургических операций и трансплантации сердца, миопатии, миокардиты.
- Регуляторные ДСУ
· Медикаменты угнетающие функцию СУ: бета-блокаторы, антагонисты кальция (дилтиазем, верапамил), симпатолитики (клонидин, метилдопа, резерпин), мемранстабилизирующие антиаритмические средства (амиодарон, соталол, бретилиум), другие группы (фенитоин, литий, фенотиазин)
· Вегетативная дисфункция вызвана вагусной стимуляцией, замедляющей синусовый ритм и удлиняющей рефрактерный период синусового узла. Состояния ассоциированные с гиперваготонией приводят к ДСУ. Симптомную брадикардию вследствие преобладания тонуса блуждающего нерва наблюдают у хорошо тренированных спортсменов. С проявлениями ДСУ могут сочетаться такие состояния как, вазовагальные синкопе и синдром каротидного синуса.
· Другие причины регуляторных ДСУ: электролитный дисбаланс, гипотиреоз, гипотермия, сепсис.
Клинические проявления: На ранних стадиях заболевания в большинстве случаев течение болезни бессимптомно. При прогрессировании болезни пациенты обращаются за медицинской помощью в связи с симптомами обусловленными брадикардией. Прямой зависимости между выраженностью брадикардии, длительностью пауз и клиническими проявлениями нет. Так как наличие последних зависит и от других факторов (состоянием церебральных и коронарных артерий, ударного объема сердца, артериального давления). В этой связи жалобы связанные с брадикардией появляются чаще в пожилом и старческом возрасте. Наиболее часто предъявляются жалобы на обмороки, предобморочные состояния и головокружения, возникающие при приступах сердцебиений, стенокардии или одышке. Ввиду относительно низкой специфичности этих симптомов, для правильной постановки диагноза требуется соответствующая настороженность.
- Церебральные симптомы. В случае мягких симптомов пациенты предъявляют неопределенные симптомы: утомляемость, повышенная возбудимость, лабильность настроения, забывчивость. При прогрессировании заболевания церебральные симптомы усиливаются: головокружения, нечеткая речь, предобморочные состояния, и, наконец, обмороки. Чаще всего обмороки ассоциируются с выраженной брадикардией.
- Кардиальные симптомы. В начале заболевания больные могут отмечать урежение пульса и его неритмичность. При прогрессировании болезни наиболее часто встречаются: приступы сердцебиений, одышка, стенокардия и хроническая сердечная недостаточность. Приступы сердцебиений обусловлены пароксизмами тахикардии, мерцательной аритмии или синдромом брадикардии-тахикардии. Хроническая сердечная недостаточность и стенокардия обычно обусловлены гипоперфузией сердца.
- Другие симптомы. Гипоперфузия почек может вызывать олигурию. У некоторых пациентов встречаются гастроинтестинальные расстройства
Объективные данные: Данные объективного обследования малоспецифичны, некоторые симптомы могут предполагать заболевание. Наиболее постоянной находкой являются длительные периоды брадикардии, выявляющиеся не менее чем у 75% пациентов. Каждый пациент с необъяснимой значимой брадикардией вероятно требует дальнейшего обследования. Изредка при пальпации пульса может определяться аритмия. Проведение некоторых проб может помочь в диагностике ДСУ.
- Проба Вальсальвы (в норме эта проба вызывает увеличение ЧСС, но этот эффект минимальный или может отсутствовать у больных СССУ).
- Массаж каротидного синуса: При проведении процедуры (с соблюдением мер предосторожности) можно спровоцировать возникновение синусовых пауз у пациентов с ДСУ продолжительностью более 3 секунд.
Названные выше пробы должны проводиться под тщательным контролем гемодинамики и мониторированием ЭКГ.
Диагностика: Распознавание дисфункций СУ основывается, прежде всего, на правильной оценке жалоб больного и объективных признаков заболевания, среди которых особенно важны доказательства того, что характерная для этого страдания клиническая симптоматика имеет отношение к зарегистрированным на ЭКГ синусовой брадикардии, синусовым паузам, чередованию брадикардии и тахикардии. Другая диагностическая задача: разграничение собственно СССУ от нейровегетативных двойников.
Инструментальная диагностика ДСУ
ЭКГ-исследования:
- Стандартная ЭКГ должна выполняться всем пациентам, однако ее информативность наиболее высока в тяжелых случаях. Основные проявления ДСУ по данным ЭКГ [3]:
· Синусовая брадикардия (в том числе неадекватная нагрузке)
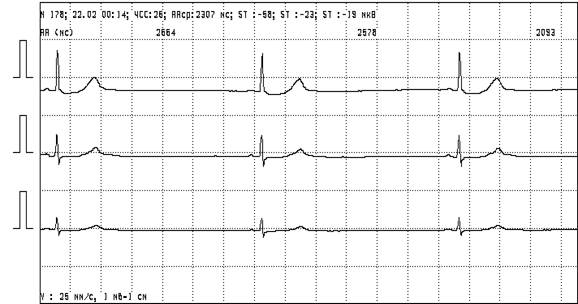
Рисунок 1. Синусовая брадикардия с частотой 26 удара в минуту.
· Остановка синусового узла (синусовая пауза, синус-арест). Вызвана прекращением генерирования импульсов СУ. Диагностическое для ДСУ значение имеют паузы более 3 секунд. У хорошо тренированных спортсменов могут быть паузы более 2 секунд.
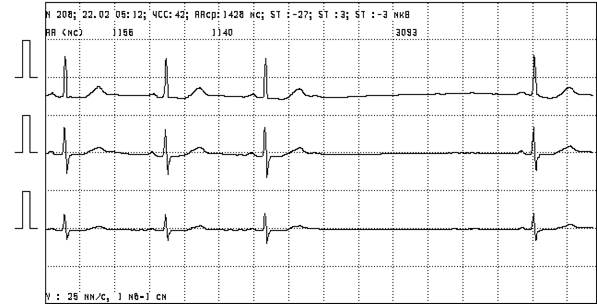
Рисунок 2. Эпизод остановки синусового узла продолжительностью 3093 мс.
· СА блокада. Возникающий в СУ импульс неспособен к проведению в предсердие. Блокада может локализоваться внутри СУ или в пределах перинодальной зоны. Генерирование импульса в СУ может быть при этом нормальным или аномальным.
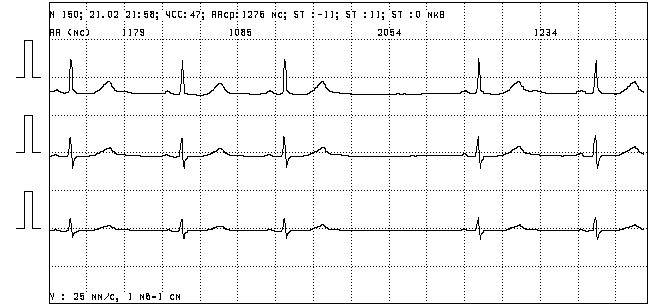
Рисунок 3. Фрагмент записи ХМ ЭКГ – эпизод сино-атриальной блокады 2 степени.
· Постэкстрасистолическое угнетение СУ [11]. После предсердных экстрасистол компенсаторная пауза и несколько последующих интервалов P-P оказываются длиннее исходного сердечного цикла, или, по описанию В.А. Шульман [20] после экстрасистолы могут возникать продолжительные синусовые паузы, которые могут прерываться выскальзывающими сокращениями из нижележащих центров автоматизма.
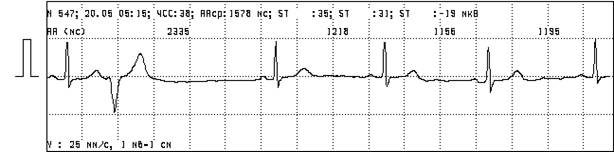
Рисунок 4. Постэкстрасистолическое угнетение СУ (пауза после ЭС величиной 2335 мс, больше предшествующего удвоенного интервала R-R).
· Хроническая форма мерцательной аритмии с редкой частотой желудочковых сокращений (как исход СССУ).
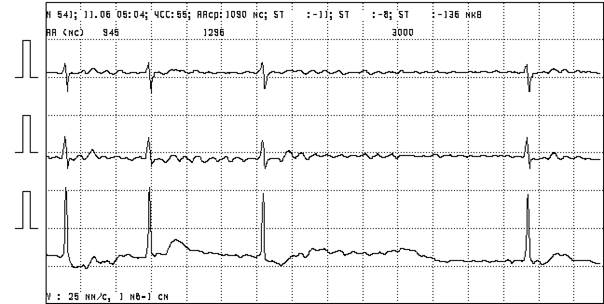
Рисунок 5. Хроническая форма мерцательной аритмии при СССУ, асистолия желудочков сердца 3000 мс.
· Брадикардии-тахикардии - синдром [51] (встречается примерно у 50% пациентов с ДСУ). Характерна картина чередования замедленного синусового ритма или медленного ритма подчиненного пейсмекера и тахикардии, как правило, наджелудочкового происхождения. Наиболее часто регистрируется мерцательная аритмия, однако нередко встречаются предсердные тахикардии, трепетание предсердий, реципрокная атриовентрикулярная узловая тахикардия. Реже может наблюдаться желудочковая тахикардия. Резкое спонтанное прекращение эпизода тахикардии часто сопровождается чрезмерным угнетением СУ и активности подчиненного пейсмекера, в этом случае возникает длительная пауза в работе сердца.
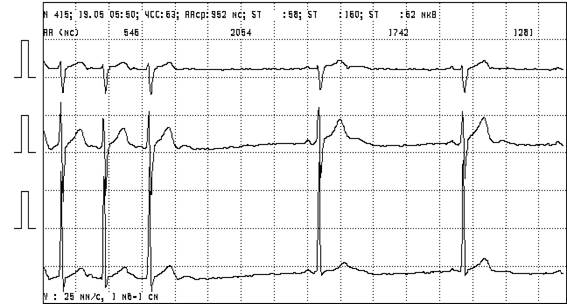
Холтеровское мониторирование ЭКГ (24-48 часов). Наиболее информативный тест в диагностике ДСУ [8,9,40]. Чередующиеся проявления брадиаритмий и тахиаритмий у пациентов с ДСУ часто не обнаруживается на обычной ЭКГ в покое, более того очень важным обстоятельством бывает возможность документировать появление характерных симптомов одновременно с синусовой дизритмией. Данная методика так же позволяет выявить все ЭКГ формы ДСУ и другие нарушения ритма. Оценивается средняя, минимальная, максимальная ЧСС днем, ночью и за сутки.
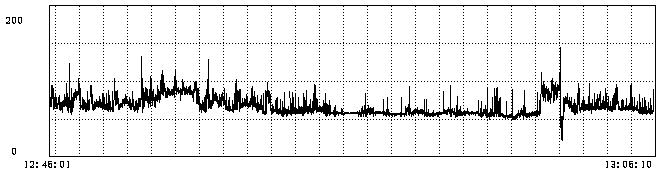

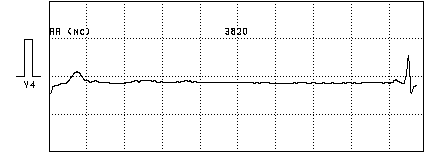
Рисунок 7. б). Пример минимальной ЧСС
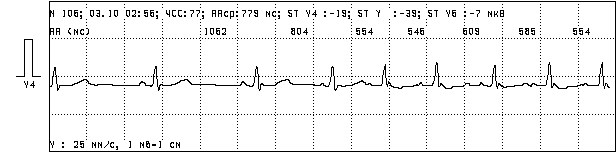
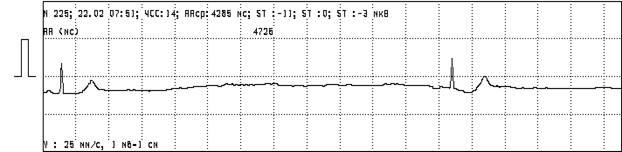
Рисунок 7. г). Остановка синусового узла с паузой длительностью 4285 мс.
В работе М.М. Медведева и соавторов [8] подчеркивается, что у лиц молодого и среднего возраста информативность ХМ ЭКГ достаточно высока и в ряде случаев при постановке диагноза ДСУ позволяет обойтись без ЭФИ сердца. У людей без заболеваний сердца и другой значимой патологии средняя дневная ЧСС находится в пределах 80-90 уд./мин., средняя ночная ЧСС - 55-70 уд./мин. [3,5]. Важными критериями ДСУ являются эпизоды (в течение нескольких минут и более) синусовой брадикардии с частотой менее 50 ударов в 1 минуту, а еще более надежно менее 40 ударов в 1 минуту [20]. В другой работе М.М. Медведева и соавторов [9] приводится мнение, что наиболее значимым признаком в оценке функции СУ является величина синусовых пауз. Так, при продолжительности пауз более 1600 мс имеется нарушение функции СУ, а отсутствие пауз превышающих 1500 мс характерно для нормальной функции СУ. По данным Кушаковского М.С. [5] критерием СССУ является длительность синусовых пауз более 2000-2500 мс. К недостаткам ХМ ЭКГ можно отнести то, что с помощью этого метода практически не представляется возможным дифференцировать СССУ с ВДСУ (Шульман В.А. и соавторы) [20].
- Электрофизиологическое исследование (ЭФИ) сердца. ЭФИ выполняется инвазивным либо неинвазивным (чреспищеводная электрокардиостимуляция) [4] методами.
· Для оценки функции СУ определяют показатели: время восстановления синусового узла (ВВФСУ) [44], корригированное время восстановления функции синусового узла (КВВФСУ) [45], время сино-атриального проведения (ВСАП) [49], рефрактерный период СУ (РПсу) [38].
У пациентов с ДСУ наблюдается увеличение этих показателей [30,45]. В основе метода определения ВВФСУ лежит такое явление как overdrive suppression или сверхчастое подавление [44]. В качестве нормы для ВВФСУ используют величины от 1400 до 1680 мс [4,37], В.А. Шульман и соавторы [20] при определении методом ЧПЭС верхней границей нормы считают 1540 мс.
Поскольку степень подавления автоматизма СУ при его сверхчастой стимуляции зависит от исходной длины синусового цикла, в показатель ВВФСУ вносят поправку на длину синусового цикла, получая тем самым корригированное ВВФСУ, или КВВФСУ, верхней границей которого в норме принято считать 540 мс [20].
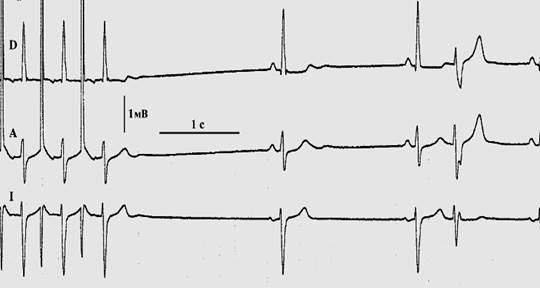
Рисунок 4. Определение ВВФСУ при частоте стимуляции 120 импульсов в 1 минуту (величина ВВФСУ – 2350 мс, КВВФСУ -1120 мс).
Время сино-атриального проведения (ВСАП) можно определять прямым и непрямыми методами. Прямым методом считается определение этого показателя при проведении инвазивного ЭФИ и регистрации электрограммы СУ. Непрямые - это методы O. Narula либо H. Strauss [49,53]. Более простым и менее трудоемким является метод Narula, поэтому он чаще и применяется на практике. По литературным данным [35,54] верхняя граница нормы ВСАП колеблется от 72 мс до 300 мс, при определении методом ЧПЭС - 203 мс [20]. ЭРПсу определяется по методике C. Kerr и H. Strauss [38], предусматривающей преждевременную предсердную экстрастимуляцию после серии предсердных стимулов и нахождение момента интерполирования преждевременного экстрастимула. Определение ЭРПсу на практике применяется редко.
· Позволяет документировать синусовые дисфункции у больных, у которых другими методами не удалось связать имеющиеся у них клинические симптомы с ЭКГ данными.
· Выяснения природы уже установленных ДСУ (органическая или регуляторная)
· Определение тяжести ДСУ
- Фармакологические пробы [7, 20,36,37]:
· Парасимпатическая блокада с внутривенным введением атропина сульфата в дозе 0,02 мг/кг массы тела за 2 минуты. У здоровых людей через несколько минут происходит учащение синусового ритма почти на 30%. У больных с органической ДСУ прирост ЧСС оказывается менее значительным, и ЧСС не превышает 90 в 1 минуту. Иногда у больных ДСУ в ответ на инъекцию атропина появляется ускоренный ритм атриовентрикулярного соединения, что еще больше подчеркивает нарушения автоматизма СУ [5].
· Полная вегетативная блокада (медикаментозная денервация сердца). Методика медикаментозная денервация сердца (МДС) была предложена A. Jose [36]. Пациенту вводится внутривенно обзидан в дозе 0,2 мг/кг массы тела со скоростью 1 мг/мин., и через 10 минут внутривенно вводят атропина сульфат в дозе 0,04 мг/кг массы тела за 2 минуты. Спустя 5 минут достигается полная вегетативная блокада СУ, и это состояние сохраняется около 30 минут. Определяется показатель истинный ритм синусового узла (ИРСАУ), которым является число импульсов которое СУ вырабатывает за 1 минуту в условиях полного освобождения от влияний вегетативной нервной системы. Следовательно, этот показатель характеризует истинный уровень автоматизма СУ. ИРСАУ в покое превышает частоту нормального синусового ритма и зависит от возраста. A. Jose и Collison [37] предложили определять должную величину ИРСАУ (ДИРСАУ) по формуле: ИРСАУ=118,1-(0,57*возраст. Метод определения собственной частоты синусового ритма позволяет отличить больных СССУ от больных с нарушениями вегетативной регуляции функции СУ [20,37]. В настоящее время определение ИРСАУ для исключения органической ДСУ при проведении ЭФИ считается обязательным [7].
· Тесты с физической нагрузкой (ФН) [3,5,20]. Тесты с физической нагрузкой могут быть полезны в определении ответа СУ при физиологических требованиях. При равном уровне потребления кислорода, ряд больных с СССУ реагируют на нагрузку уменьшенной величиной ЧСС, по сравнению со здоровыми пациентами [34]. В частности, данное обследование позволяет выявлять так называемую хронотропную недостаточность СУ. Если же синусовая брадикардия связана с повышением тонуса блуждающего нерва, то реакция СУ на нагрузку мало отличается от нормальной.
· Вариабельность сердечного ритма
· Метод ВСР используется для оценки синусового ритма и фона вегетативной регуляции. Колебания частоты сердечных сокращений (ЧСС) связаны, с одной стороны – с собственной активностью СУ, а с другой – с влиянием вышестоящих центров регуляции. Регуляция СР осуществляется ВНС и гуморально-метаболическими влияниями. В свою очередь ВНС находится под модулирующим влиянием центральной нервной системы (ЦНС) и импульсов, возникающих в ответ на раздражение различных рецепторов (рефлекторная регуляция) [19,42]. В норме основное модулирующее влияние на СР оказывает ВНС. Симпатическая нервная система учащает, а парасимпатическая – урежает ЧСС.Фон вегетативной регуляции оценивается по характеру волновой структуры ритма, указывающий на вклад различных звеньев регуляции в общую структуру СР. Изучение фона вегетативной регуляции наиболее полно производится с помощью показателей спектрального анализа [2,9,10].
· Регулярность синусового ритма. В норме синусовый ритм нерегулярный, т. е. всегда наблюдается некоторая разница между значениями продолжительности соседних R-R интервалов. Разброс интервалов R-R в норме при 5-минутной записи в среднем составляет 300 мс, у спортсменов эта величина - около 500 мс. Величина SDNN колеблется от 69,6 до 43,9 мс [10]. У здоровых людей нерегулярность СР более выражена, чем у больных с заболеваниями сердца. Общая тенденция динамики СР при патологических состояниях такова: чем выраженнее заболевание, тем меньше общая ВСР.
· ВСР при дисфункции и синдроме слабости синусового узла. У же при визуальном анализе ритмограммы и скаттерограммы возможно выявление достаточно характерных признаков, позволяющих диагностировать синдром слабости (дисфункцию) СУ [1,10]. Весьма типичным признаком является появление дополнительного скопления точек ниже основной их совокупности, расположенной на биссектрисе скаттерограммы. При дисфункции и/или СССУ смещение дополнительного облака (точек) вниз означает, что дополнительный ритм имеет большую частоту, чем основной ритм. При многофокусном ритме дополнительные точки расположены выше основного облака. Таким образом, простой визуальный анализ скаттерограммы позволяет проводить дифференциальную диагностику этих двух состояний. При органической патологии СУ наблюдаются достоверные уменьшение вариабельности и увеличение удельного веса спектра низких частот. При ваготонической дисфункции увеличиваются вариабельность СР и спектр высоких частот
Ввиду наличия большого количества диагностических методов исследования, с помощью каждого из которых, в свою очередь можно определять много показателей, характеризующих функцию автоматизма СУ, перед практическим врачом нередко стоит сложная задача правильной оценки этих результатов. На основании большого объема исследований больных с патологией СУ указанными выше методами, нами произведена статистическая обработка данных с использованием многофакторных методов классификации на основе которых выработан алгоритм диагностики и лечения больных ДСУ (рисунок 1).
- Лечение
Медикаментозное лечение [3,5,20,22]: После установления диагноза ДСУ требуется определить тактику ведения для каждого пациента в индивидуальном порядке. Пациентам с ДСУ необходимо отменить медикаменты угнетающие автоматизм СУ. В хронических случаях назначают препараты красавки, адреномиметические средства, теофиллин, периферические вазодилататоры (нифедипин, апрессин). Пациентам с хронической мерцательной аритмией и высоким риском тромбоэмболических осложнений назначается варфарин. Если есть противопоказания к назначению варфарина, пациентам с изолированной мерцательной аритмией может быть назначен аспирин. При синдроме брадикардии-тахикардии необходима имплантация постоянного электрокардиостимулятора с последующим назначением антиаритмических препаратов.
Хирургическое лечение[3,5,24,25]: Имплантация электрокардиостимулятора является главным мероприятием в лечении пациентов с ДСУ и имеющих клинические симптомы. В западных странах 25-50% всех имплантаций приходится на случаи с ДСУ.
Показания к имплантации ЭКС (Кушаковский М.С., 1999) [5]:
· Клинико-электрокардиографические: приступы Морганьи-Адамса-Стокса,
хроническая либо прогрессирующая сердечная недостаточность, появление тромбоэмболических осложнений, тяжело протекающий синдром брадикардии-тахикардии, спонтанные синусовые паузы на ЭКГ более 2,5-3 секунд, устойчивость ДСУ к ваголитикам и симпатомиметикам или углубление под их влиянием синусовой брадикардии.
· Электрофизиологические: ВВФСУ > 3500 мс, КВВФСУ > 2300 мс отрицательная проба с атропином, вторичные паузы при ЭФИ, ВСАП > 300 мс при слабой реакции на введение атропина.
Предпочтительно проводить предсердную электрокардиостимуляцию [22,25] (в отсутствии нарушений атриовентрикулярной проводимости). Показано, что при предсердной электрокардиостимуляции снижается риск мерцательной аритмии, тромбоэмболических осложнений, застойной сердечной недостаточности и внезапной смерти. Двухкамерная электрокардиостимуляция и стимуляция желудочков R-запрещаемая применяется чаще, однако клиническая эффективность их ниже. При однокамерной стимуляции желудочков в режиме VVI нередко развивается пейсмекерный синдром.
Прогноз [23,32,48,33]: В большинстве случаев отмечают медленное прогрессирование болезни, в течение 10 и более лет происходит эволюция от синусовой брадикардии до различного вида блокад выхода и постоянной формы мерцательной аритмии [23]. Однако смертность таких больных не зависит от синусовой брадикардии как таковой, а связана с такими состояниями как ишемия миокарда, сердечная недостаточность, органические изменения клапанного аппарата [26,50]. Имплантация ЭКС не оказывает на нее существенного влияния. По данным исследования THEOPACE [22,48] при длительном наблюдении за больными СССУ не получающими лечение благоприятное течение заболевания можно ожидать только у 43% больных. Признаками благоприятного течения ДСУ называют возраст моложе 65 лет, нормальная функция левого желудочка, ЧСС в покое > 40 ударов в минуту, и минимальная ЧСС по данным ХМ ЭКГ > 35 в 1 минуту. Частично неблагоприятный прогноз можно предсказать вначале заболевания по следующим признакам: возраст старше 65 лет, конечно-диастолический размер левого желудочка > 52 мм, фракция выброса < 55%, КВВФСУ ≥ 800 мс.
В ряде рандомизированных контролируемых исследованиях [41,56] изучались заболеваемость и смертность у больных СССУ в зависимости от типа применяемых ЭКС. По сравнению со стимуляцией желудочков, предсердная стимуляция ассоциируется с более низкой частотой тромбоэмболических осложнений, мерцательной аритмии, сердечной недостаточности, сердечно-сосудистой смертности и общей заболеваемости [25,26,46]. В ретроспективном исследовании [33] больных с СССУ с
Date: 2015-07-02; view: 2006; Нарушение авторских прав; Помощь в написании работы --> СЮДА... |