
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Патология отдельных органов пищеварения
НАРУШЕНИЯ ПИЩЕВАРЕНИЯ В ПОЛОСТИ РТА
Основными причинами этой патологии могут быть нарушения пережевывания пищи в результате:
• воспалительных заболеваний полости рта;
• недостатка зубов;
• травмы челюстей;
• нарушения иннервации жевательной мускулатуры. Возможные последствия:
• механическое повреждение слизистой оболочки желудка плохо пережеванной пищей;
• нарушение желудочной секреции и моторики.
НАРУШЕНИЯ ОБРАЗОВАНИЯ И ВЫДОЛЕНИЯ СЛЮНЫ - САЛИВАЦИИ Виды:
Гипосаливация вплоть до прекращения образования и выделе-1 ния слюны в полость рта.
Последствия:
• недостаточное смачивание и набухание пищевого комка;
• затруднения пережевывания и глотания пищи;
• развитие воспалительных заболеваний полости рта — десен (гингивит), языка (глоссит), зубов.
Гиперсаливация — повышенное образование и выделение слюны.
Последствия:
• разведение и ощелачивание желудочного сока избытком слюны, что снижает его пептическую и бактерицидную ак-> тивность;
• ускорение эвакуации желудочного содержимого в двенадца-і типерстную кишку.
БОЛЕЗНИ ПОЛОСТИ РТА
Ангина, или тонзиллит, — заболевание, которое характеризует-" ся воспалением лимфоидной ткани глотки и небных миндалин.
Причиной развития различных видов ангин являются стрептсп кокки, стафилококки, аденовирусы. Важное значение при этом имеют сенсибилизация организма и охлаждение тела.
Течение ангин может быть острым и хроническим.
В зависимости от особенностей воспаления выделяют несколь-1 ко видов острых ангин.
Катаральная ангина характеризуется гиперемией миндалин и небных дужек, их отеком, серозно-слизистым (катаральным) экс-1 судатом.
Лакунарная ангина, при которой к катаральному экссудату примешивается значительное количество лейкоцитов и спущен-1 ного эпителия. Экссудат накапливается в лакунах и виден на псп верхности отечных миндалин в виде желтых пятен.
Фибринозная ангина характеризуется дифтеригическим воспа-1 лением. при котором фибринозная пленка покрывает слизистую оболочку миндалин. Эта ангина возникает при дифтерии.
Фолликулярная ангина отличается гнойным расплавлением фолликулов миндалин и их резким отеком.
Флеглюнозная ангина, при которой гнойное воспаление неред-1 ко переходит на окружающие ткани. Миндалины отечны, резко увеличены в размерах, полнокровны.
Некротическая ангина характеризуется некрозом слизистой оболочки миндалин с образованием язв и кровоизлияний.
Гангренозная ангина может быть осложнением некротической и проявляется распадом миндалин.
Некротическая и гангренозная ангины возникают при скарла-1 гине и острых лейкозах.
Хроническая ангина развивается в результате неоднократных рецидивов острой ангины. Для нее характерны гиперплазия и склероз лимфоидной ткани миндалин, их капсулы, иногда изъ-1 язвления.
Осложнения ангины связаны с переходом воспаления на окру-1 жающие ткани и развитием перитонзиллярного или заглоточного абсцесса, флегмоны клетчатки зева. Рецидивирующие ангины способствуют развитию ревматизма и гломерулонефрита.
ПАТОЛОГИЯ ПИЩЕВОДА
Нарушения функций пищевода характеризуются:
• затруднением движения пищи по пищеводу;
• забросом содержимого желудка в пищевод с развитием га- строэзофагального рефлюкса, для которого характерны ог-1 рыжка, срыгивание, или регургитация, изжога, аспирация пищи в дыхательные пути.
Отрыжка — неконтролируемое выделение газов или неболь-і шого количества пищи из желудка в пищевод и полость рта.
Срыгивание, илирегургитация, — непроизвольный заброс части желудочного содержимого в полость рта, реже — носа.
Изжога — ощущение жжения в эпигастральной области. Явля-> ется результатом заброса кислого содержимого желудка в пище-і вод.
БОЛЕЗНИ ПИЩЕВОДА
Эзофагит — воспаление слизистой оболочки пищевода. Тече-1 ние может быть острым и хроническим.
Причинами острого эзофагита являются действия химических, термических и механических факторов, а также ряда возбудите-1 лей инфекции (дифтерии, скарлатины и др.).
Морфология. Для острого эзофагита характерны различные ви-> ды экссудативного воспаления, в связи с чем он может быть ка~< таральным, фибринозным, флегмонозным, гангренозным, а также яз~■ венным Наиболее часто возникают химические ожоги пищевода, после чего некротизированная слизистая оболочка отделяется в виде слепка пищевода и не восстанавливается, а в пищеводе 06-1 разуются рубцы, резко суживающие его просвет.
Причинами хронического эзофагита являются постоянные раз-1 дражения пищевода алкоголем, горячей пищей, продуктами куре-> ния табака и другими раздражающими веществами. Он может развиваться и в результате нарушения кровообращения в пищево-1 де при застойных явлениях в нем, обусловленных хронической сердечной недостаточностью, циррозом печени и портальной гипертензией.
Морфология. При хроническом эзофагите слущивается эпите-1 лий пищевода, происходит его метаплазия в ороговевающий мно-1 гослойный плоский (лейкоплакия), склероз стенки.
Рак пищевода составляет 11 — 12 % всех случаев заболевания раком.
Морфогенез. Опухоль развивается обычно в средней трети пи-1 щевода и циркулярно прорастает его стенку, сдавливая просвет, — кольцевидный рак. Нередко заболевание имеет форму раковой язвы с плотными краями, расположенной вдоль пищевода. Гистологи-1 чески рак пищевода имеет строение плоскоклеточного рака с ороговением или без ороговения. Если рак развивается из желез пищевода, он имеет характер аденокарциномы.
Метастазирует рак пищевода лимфюгенным путем в регионар-1 ные лимфатические узлы.
Осложнения связаны с прорастанием в окружающие органы — средостение, трахею, легкие, плевру, при этом могут возникать гнойные воспалительные процессы в этих органах, от которых и наступает смерть больных.
ПАТОЛОГИЯ ЖЕЛУДКА
Основными функциями желудка является переваривание пи-1 щи. которое включает частичное расщепление компонентов пи-1 щевого комка. Это происходит под влиянием желудочного сока, главными компонентами которого являются протеолитические ферменты — пепсины, а также соляная кислота и слизь. Пепси-1 ны разрыхляют пищу и расщепляют белки. Соляная кислота ак-1 тивирует пепсины, вызывает денатурацию и нгбухание белков. Слизь предупреждает повреждение стенки желудка пищевым комком и желудочным соком.
Нарушения пищеварения в желудке. В основе этих нарушений лежат расстройства функций желудка.
Расстройства секреторной функции, которые обусловливают несоответствие уровня секреции различных компонентов желу-1 дочного сока потребностям в них для норматьного пищева-1 рения:
• нарушение динамики секреции желудочного сока во вре-1 мени;
• увеличение, уменьшение объема желудочного сока или его отсутствие;
• нарушение образования соляной кислоты с повышением, псп нижением или отсутствием кислотности желудочного сока;
• увеличение, снижение или прекращение образования и сек-1 реции пепсина;
• ахилия — полное прекращение секреции в желудке. Возни-1 кает при атрофическом гастрите, раке желухка, заболевани-1 ях эндокринной системы. При отсутствии соляной кислоты уменьшается секреторная активность поджелудочной желе-1 зы, ускоряется эвакуация пищи из желудса, усиливаются процессы гниения пищи в кишечнике.
Нарушения моторной функции
Вцпы этих нарушений:
• нарушения тонуса мышц стенки желудка в виде его избы-1 точного повышения (гипертонус), чрезмерного снижения (гипотонус) или отсутствия (атония);
• расстройства тонуса сфинктеров желудка в виде его сниже-1 ния, что обусловливает зияние кардиального или пилорического сфинктера, либо в виде повышения тонуса и спазма мышц сфинктеров, приводящего к кардиоспазму или пило- роспазму;
• нарушения перистальтики стенки желудка: ускорение ее — гиперкинез, замедление — гипокинез;
• ускорение или замедление эвакуации пищи из желудка, что приводит к:
— синдрому быстрого насыщения при снижении тонуса и мо-1 торики антрального отдела желудка;
— изжоге — жжению в области нижней части пищевода в ре-1 зультате снижения тонуса кардиального сфинктера желудка, нижнего сфинктера пищевода и заброса в него кислого желудочного содержимого;
— рвоте — непроизвольному рефлекторному акту, характери-і зующемуся выбросом содержимого желудка наружу через пище-і вод, глотку и полость рта.
БОЛЕЗНИ ЖЕЛУДКА
Основными заболеваниями желудка являются гастрит, язвен-i ная болезнь и рак.
Гастрит — воспаление слизистой оболочки желудка. Выделяют острый и хронический гастрит, однако эти понятия означают не столько время течения процесса, сколько морфологические изме-i нения в желудке.
Острый гастрит
Причинами острого гастрита могут быть:
• алиментарные факторы — недоброкачественная, грубая или острая пища;
• химические раздражители — алкоголь, кислоты, щелочи, некоторые лекарственные вещества;
• инфекционные агенты — Helicobacter pylori, стрептококки, стафилококки, сальмонеллы и др.;
• острые расстройства кровообращения при шоке, стрессе, сердечной недостаточности и др.
Классификация острого гастрита
По локализации:
• диффузный;
• очаговый (фундальный, антральный, пилородуоденальный).
По характеру воспаления:
• катаральный гастрит, который характеризуется гипе-i ремией и утолщением слизистой оболочки, гиперсекрецией слизи, иногда эрозиями. В этом случае говорят об эрозивном гастрите. Микроскопически наблюдаются дистрофия и слу- щивание поверхностного эпителия, серозно-слизистый экс-i судат, сосудов, отек, диапедезные кровоизлияния;
• фибринозный гастрит отличается тем, что на по-> верхности утолщенной СЛИЗИСТОЙ оболочки образуется фиб-1 ринозная пленка серо-желтого цвета. В зависимости от глу-i бины некроза слизистой оболочки фибринозный гастрит может быть крупозным или дифтеритическим;
• гнойный (флегмонозный) гастрит — редкая форма острого гастрита, которая осложняет травмы, язвы или изъязвленный рак желудка. Характеризуется резким утолщением стенки, сглаживанием и огрубением складок, гнойными наложениями на слизистой оболочке. Микроско-i пически определяются диффузная лейкоцитарная инфильт-i рация всех слоев стенки желудка, некроз и кровоизлияния в слизистой оболочке;
• некротический (коррозиеный) гастрит----------------------------------- ред-1
кая форма, возникает при химических ожогах слизистой оболочки желудка и характеризуется ее некрозом. При or-i торжении некротических масс сюразуются язвы.
Осложнениям эрозивного и некротического гастрита могут быть кровотечения, перфорация стенки желудка. При флегмонозном гастрите возникают медиастинит, поддиафрагмальный абс-i цесс, абсцесс печени, гнойный плеврит.
Исходы. Катаральный гастрит обычно заканчивается выздоров-i лением; при воспалении, вызванном инфекцией, возможен nepe-i ход в хроническую форму.
Хронический гасфит — заболевание, которое характеризуется хроническим воспалением слизистой оболочки желудка, наруше-п нием регенерации и морфофункциональной перестройкой эпите-i лия с развитием атрофии желез и секреторной недостаточности, лежащими в основе расстройств пищеварения. Ведущим призна-i ком хронического гастрита является дисрегенерация — нарушение обновленияклеток эпителия Хронический гастрит составляет 80— 85 % всех болезней желудка.
Этиология хронического гастрита связана с длительным дейсг-i вием экзо- и эндогенных факторов:
• инфекций, в первую очередь Helicobacter pylori, на долю которого приходится 70—90 % всех случаев хронического гастрита;
• химических (алкоголь, аутоинтоксикации и др.);
• нейроэндокринных и др.
Классификация хронического гастрита:
• хронический поверхностный гасхрит;
• хронический атрофический гастрит;
• хронический хеликобактерный гастрит;
• хронический аутоиммунный гастрит;
• особые формы хронического гастрита — хи-> мический, радиационный, лимфоцитарный и др.
Патогенез заболевания при различных видах хронического ran стрита неодинаков.
Морфогенез. При хроническом поверхностном гастрите отсут-i ствует атрофия слизистой оболочки, желудочные ямки выражены плохо, железы не изменены, характерна диффузная лимфоэозинофильная инфильтрация, незначительный фиброз стромы.
Хронический атрофический гастрит характеризуется низким покровно-ямочным эпителием, редукцией желудочных ямок, уменьшением количества и размеров желез, дистрофическими и нередко метапластическими изменениями железистого эпителия, диффузной лимфоэозинофильной и гистиоцитарной инфильтра-i цией, фиброзом стромы.
щ ж хроническом хеликобактерном гастрите ведущую роль иг-i рает Helicobacter pylori, который поражает преимущественно антральный отдел желудка. Возбудитель попадает в желудок через рот и располагается под слоем слизи, защищающей его от действия желудочного сока. Основным свойством бактерии является синтез уреазы — фермента, расщепляющего мочевину с образова-i нием аммиака. Аммиак сдвигает pH в щелочную сторону и нару-i шает регуляцию секреции соляной кислоты. Несмотря на возни-i кающую гипергастринемию, происходит стимуляция секреции НС1, что приводит к гиперацидному синдрому. Морфологическая картина характеризуется атрофией и нарушением созревания по- кровно-ямочного и железистого эпителия, выраженной лимфо- плазмоцитарной и эозинофильной инфильтрацией слизистой оболочки и собственной пластинки с образованием лимфоидных фолликулов.
Хронический аутоиммунный гастрит. Его патогенез обусловлен образованием антител к париетальным клеткам желез фундально- го отдела желудка, эндокринным клеткам слизистой оболочки, а также к гастромукопротеину (внутреннему фактору), которые ста-i новятся аутоантигенами. В фундальном отделе желудка отмечает-i ся выраженная инфильтрация В-лимфоцитами и Т-хелперами, резко возрастает количество IgG-плазмоцитов. Быстро прогресси-i руют атрофические изменения слизистой оболочки, особенно у больных старше 50 лет.
Среди особых форм хронических гастритов наибольшее значе-i ние имеет гипертрофический гастрит, который характеризуется образованием гигантских складок слизистой оболочки, похожих на извилины головного мозга. Толщина слизистой оболочки дос-i тигает 5—6 см. Ямки длинные, заполнены слизью. Эпителий же-> лез уплощен, как правило, развивается его кишечная метаплазия. В железах часто отсутствуют главные и париетальные клетки, что приводит к снижению секреции соляной кислоты.
Осложнения. Атрофический и гипертрофический гастриты mo-i гут осложняться образованием полипов, иногда язв. Кроме того, атрофический и хеликобактерный гастриты являются предражп выми процессами.
Исход поверхностного и хеликобактерного гастритов при соот-> ветствующем лечении благоприятный. Терапия других форм хро-> нических гастритов приводит лишь к замедлению их развития.
Язвенная болезнь — хроническое заболевание, клиническим и морфологическим выражением которого является рецидивирую-i щая язва желудка или двенадцатиперстной кишки. Поэтому раз-i личают язвенную болезнь желудка и язвенную болезнь двенадца-i типерстной кишки, которые несколько отличаются друг от друга в основном по патогенезу и исходам. Язвенной болезнью страда-i ют преимущественно мужчины в возрасте 50 лет и старше. Язвы двенадцатиперстной кишки встречаются в 3 раза чаще желу-i дочных.
Этиология язвенной болезни связана в основном с Helicobacter pylori и с общими изменениями, возникающие в организме и способствующими повреждающему действию этого микроорга-i низма. Определенные штаммы Helicobacter pylori обладают высо-i кой адгезией к клеткам поверхностного эпителия и вызывают вы-
раженную нейтрофильную инфильтрацию слизистой оболочки, что приводит к ее повреждению. Кроме того, образуемая бакте-i риями уреаза синтезирует аммиак, который высокотоксичен для эпителия слизистой оболочки и также вызывает ее деструкцию. При этом нарушаются микроциркуляция и трофика тканей в об-i ласти некротических изменений эпителиоцитов. Помимо этого, указанные бактерии способствуют резкому повышгнию образова-i ния гастрина в крови и соляной кислоты в желудке.
Общие изменения, возникающие в организме я способствую-i щие повреждающему действию Helicobacter pylori:
• психоэмоциональные перенапряжения, которым подверга-i ется современный человек (стрессовые состояния нарушают координирующие влияния коры головного мозга на под-" корковые центры);
• нарушения эндокринных влияний в результате расстройства деятельности гипоталамо-гипофизарной и гипофизарно-адреналовой систем;
• усиление влияния блуждающих нервов, что совместно с из-i бытком кортикостероидов повышает активность кислотнопептического фактора желудочного сока и моторную функ-i цию желудка и двенадцатиперстной кишки;
• снижение эффективности образования слизистого барьера;
• нарушения микроциркуляции и нарастание гипоксии.
Среди других факторов, способствующих образованию язвы,
важное значение имеют лекарства типа аспирина, алкоголь. куре-> ние, которые не только сами повреждают слизистую оболочку, но и влияют на секрецию соляной кислоты и гастрина, на микро-> циркуляцию и трофику желудка.
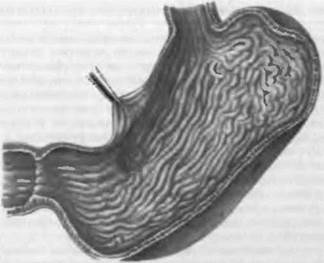
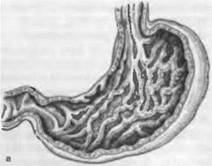
Морфогенез. Основным выражением язвенной болезни являет-" ся хроническая рецидивирующая язва, которая в своем развитии проходит стадии эрозии и острой язвы. Наиболее частая локали-i зация язвы желудка — малая кривизна в антральном или пилорическом отделе, а также в теле желудка, в области перехода в антральный отдел. Это объясняется тем, что малая кривизна, как "пищевая дорожка", легко травмируется, ее слизистая оболочка выделяет наиболее активный сок, эрозии и острые язвы этой об-i ласти плохо эпителизируются. Под влиянием желудочного сока некроз захватывает не только слизистую оболочку, но и pacnpo-i страняется на подлежащие слои стенки желудка и эрозия превра-> щается в острую пептическую язву. Постепенно острая язва ста-> новится хронической и может достигать 5—6 см в диаметре, npo-i никая на различную глубину (рис. 62). Края хронической язвы приподняты в виде валиков, плотные. Край язвы, обращенный ко входу в желудок, подрытый, край, обращенный к привратнику — пологий. Дном язвы служат рубцовая соединительная ткань и об-i рывки мышечной ткани. Стенки сосудов толстые, склерозирован- ные, просветы их сужены.
При обострении язвенной болезни в дне язвы появляется гнойно-некротический экссудат, в окружающей рубцовой ткани и в склерозированных стенках сосудов — фибриноидный некроз. За счет нарастающего некроза язва углубляется и расширяется, а в результате разъедания стенки сосудов может возникнуть их раз-1 рыв и кровотечение. Постепенно на месте некротизированных тканей развивается грануляционная ткань, которая созревает в грубую соединительную ткань. Края язвы становятся очень плот-1 ными, омозолелыми, в стенках и в дне язвы выражены разраста-1 ние соединительной ткани, склероз сосудов, что нарушает крово-1 снабжение стенки желудка, а также образование слизистого барь-1 ера. Такая язва называется каллезной.
При язвенной болезни двенадцатиперстной кишки язва обычно располагается в луковице и лишь иногда локализуется ниже ее. Множественные язвы двенадцатиперстной кишки встречаются не очень часто и располагаются на передней и задней стенках луко-1 вицы друг против друга — "целующиеся язвы".
При заживлении язвы дефект ткани возмещается образовани-1 ем рубца, а на поверхности разрастается измененный эпителий, в области бывшей язвы железы отсутствуют.
Осложнения язвенной болезни. К их числу относятся кровотече-! ние. перфорация, пенетрация. флегмона желудка, грубый рубец, хлоргидропеническая уремия.
Кровотечение из некротизированного сосуда сопровождается рвотой "кофейной гущей" из-за образования в желудке соляно-1 кислого гематина (см. главу 1). Каловые массы становятся дегте-1 образными из-за большого содержания в них крови. Кровяни-1 стый стул носит название "мелена ".
Перфорация, или прободение, стенки желудка или двенадцати-i перстной кишки приводит к острому разлитому перитониту — гнойно-фибринозному воспалению брюшины.
Пенетрация — осложнение, при котором перфоративное отвер-i стие открывается в том месте, где в результате воспаления npo-i изошло спаяние желудка с рядом расположенными органами — поджелудочной железой, поперечной ободочной кишкой, печенью, желчным пузырем. Пенетрация сопровождается перевариванием желудочным соком тканей прилежащего органа и его воспалением.
Грубый рубец может образовываться на месге язвы при ее за-i живлении.
Хлоргидропеническая уремия сопровождается судорогами, развит вается в том случае, если рубец резко деформирует желудок, при-i вратник, двенадцатиперстную кишку, почти полностью закрывая выход из желудка. В этом случае желудок растягивается пищевы-i ми массами, у больных возникает неукротимая рвота, при котсп рой организм теряет хлориды. Каллезная язва желудка может стать источником развития рака.
Рак желудка наблюдается более чем в 60 % всех опухолевых заболеваний. Смертность при этом составляет 5 % от общей смертности населения. Эта болезнь чаще возникает у людей в возрасте 40—70 лет; мужчины болеют примерно в 2 раза чаще женщин. Развитию рака желудка обычно предшествуют предра-i ковые заболевания, такие как полипоз желудка, хронический ra-> стрит, хроническая язва желудка.
Формы рака желудка в зависимости от внешнего вида и харак-i тера роста:
• бляшковидный имеет форму небольшой плотной, белесова-i той бляшки, располагается в слизистом и подслизистом слоях (рис. 63, а). Течет бессимптомно, ему обычно пред-i шествует carcinoma in situ. Растет преимущественно экзо- фитно и предшествует полипозному раку;
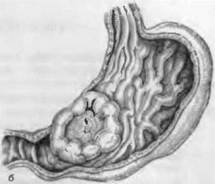
• полиполный имеет вид небольшого узла на ножке (рис. 63, б), растет преимущественно экзофитно. Иногда развивается из полипа (малмнизированный полт);
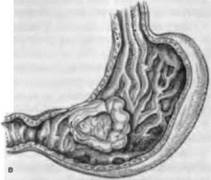
• грибовидный, или фушозный, представляет собой бугристый узел на широком основании (рис. 63, в). Грибовидный рак — это дальнейшее развитие полипозного, так как они име-i ют одинаковое гистологическое строение:
• изъязвленные форлы рака встречаются в половине всех ра-> ков желудка:
— первично-изъязвленный рак (рис. 64, а) развивается при изъ-i язвлении бляшковидного рака, гистологически обычно низкодифференцированный; протекает очень злокачественно, дает об-i ширные метастазы. Клинически очень похож на язвенную бо-i лезнь желудка, в чем состоит коварство этого рака;
— блюдцеобразный рак, или рак-язва, возникает при некрозе и изъязвлении полипозного или грибовидного рака и при этом на-i поминает блюдце (рис. 64, б);

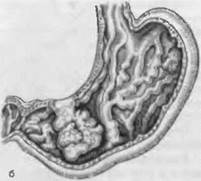

Рис. 63. Формы рака желудка.
а — бляшковидный, б — полипозный, в — грибовидный, г — диффузный.
— язва-рак развивается из хронической язвы (рис. 64, в);
— диффузный, или тотальный, рак растет преимущественно эндофитно (рис. 64, г), поражая все отделы желудка и все слои его стенки, которые становятся малоподвижными, складки тол-1 стые, неравномерные, полость желудка уменьшается, напоминая трубку.
По гистологическому строению выделяют:
аденокарцинощ, или железистый, рак, который имеет не-1 сколько вариантов строения и является относительно дифферент цированной опухолью (см. главу 10). Обычно составляет структур ру бляшковидного, полипозного и фундального рака;
Недифференцированные формы рака:
• солидный, представляющий собой плотные скопления ати-1 пичных клеток с хорошо развитой стромой;
• слизистый, или перстневидно-клеточный, рак — весьма зло-1 качественная опухоль, клетки которой продуцируют ати-1 пичную слизь, которая отодвигает ядро на периферию клет-> ки и становится при этом похожей на перстень;
Рис. 64. Формы изъязвленного рака желудка.
а — первично-язвенный, б — блюдцеобразный, в — язва-рак.
• скирр — опухоль С боль-1 шим количеством стро- мы И относительно Не-1 большим количеством
резко атипичных кле-1 ток, часто с ослизнени- ем. Рак отличается вы-1 сокой степенью злока-1 чественности.
Редкие формы рака описа-1 ны в специальных руково-1 дствах. К ним относятся плос-> коклеточный и железистоплоскоклеточный рак.
Метастазирование рака же-> лудка осуществляется преиму-1 щественно лимфогенным Пу-1 тем, прежде всего в регионар-1 ные лимфатические узлы, а по мере их разрушения появляют-" ся отдаленные метастазы в ран личные органы. При раке же-> лудка может происходить рет~■ роградное лимфогенное метастазирование, когда эмбол из рако-1 вых клеток продвигается про-" тив тока лимфы и, попадая в определенные органы, дает ме-> тастазы, носящие имя описав-1 птих их авторов:
• рак Крукенберга — рет-> роградные лимфогенные метастазы в яичники;
• метастаз Шнитцлера — ретроградный метастаз в параректальную клет-> чатку;
• метастаз Вирхова — ретроградный метастаз в левые надключичные лимфатические узлы.
Наличие ретроградных метастазов говорит о запущенности опухолевого процесса. Кроме того, рак Крукенберга и метастаз Шнитцлера могут быть приняты за самостоятельные опухоли со-1 ответственно яичников или прямой кишки.
Гематогенные метастазы обычно развиваются после лимфогенных и поражают печень, реже — легкие, почки, надпочечники, поджелудочную железу, кости.
Осложнения рака желудка:
• кровотечение при некрозе и изъязвлении опухоли;
• воспаление стенки желудка с развитием его флегмоны:
• прорастание опухоли в близлежащие органы — поджелудоч-1 ную железу, поперечную ободочную кишку, большой И Ма-1 лый сальники, брюшину с развитием соответствующей сим-> птоматики.
Исход рака желудка при рано проведенном и радикальном оперативном лечении может быть благоприятным у большинства больных. В остальных случаях удается только продлить им жизнь.
ПАТОЛОГИЯ КИШЕЧНИК А
Расстройства пищеварения в кишечнике связаны с нарушение ем его основных функций — переваривающей, всасывательной, моторной, барьерной.
Расстройства переваривающей функции кишечника обусловли-1 вают:
• нарушение полостного пищеварения, т. е. переваривания в полости кишечника;
• расстройства пристеночного пищеварения, которое проте-1 кает на поверхности мембран микроворсинок с участием гидролитических ферментов.
Расстройства всасывательной функции кишечника, основными причинами которого могут быть:
• дефекты полостного и мембранного пищеварения;
• ускорение эвакуации кишечного содержимого, например при поносах;
• атрофия ворсинок слизистой оболочки кишечника после хронических энтеритов и колитов;
• резекция большого фрагмента кишечника, например при кишечной непроходимости;
• расстройства крово- и лимфообращения в стенке кишечни-1 ка при атеросклерозе брыжеечных и кишечных артерий, згп вороте кишки и т. п.
Нарушение шторной функции кишечника. В норме кишечник обеспечивает перемешивание и перемещение пищи от двенадца-1 типерстной кишки к прямой. Двигательная функция кишечника может расстраиваться в разной степени и форме.
Понос, или диарея, — учащенный (более 3 раз в сутки) стул ЖИДКОЙ консистенции, сочетающийся С усилением моторики КИ-1 шечника.
Запор — длительная задержка стула или затруднение опорож-1 нения кишечника. Наблюдается у 25—30 % людей, особенно в возрасте после 70 лет.
Нарушение барьерно-защитной функции кишечника. В норме стенка кишечника является механическим и физико-химическим защитным барьером для кишечной флоры и токсичных веществ, образующихся при переваривании пищи, выделяемых микроба-1 ми. попадающих в кишечник через рот. и т. п. Микроворсинки и гликокаликс образуют микропористую структуру, непроницаемую для микробов, которая обеспечивает стерилизацию переваренных продуктов питания при всасывании их в тонком кишечнике.
В условиях патологии нарушение структуры и функции энте- роцитов, их микроворсинок, а также ферментов может разрушить защитный барьер. Это в свою очередь приводит к инфицирова-1 нию организма, развитию интоксикации, расстройству процесса пищеварения и жизнедеятельности организма в целом.
БОЛЕЗНИ КИШЕЧНИК А
Среди заболеваний кишечника основное клиническое значе-1 ние имеют воспалительные и опухолевые процессы. Воспаление тонкой кишки называется энтеритом, толстой кишки — колитом, всех отделов кишки — энтероколитом
Энтерит. В зависимости от локализации процесса в тонкой кишке выделяют:
• воспаление двенадцатиперстной кишки — дуоденит;
• воспаление тощей кишки — еюнит;
• воспаление подвздошной кишки — илеит.
Течение энтерита может быть острым и хроническим.
Острый энтерит. Его этиология:
• инфекции (бутулизм, сальмонеллез, холера, брюшной тиф, вирусные инфекции и т. п.);
• отравления ядами, ядовитыми грибами и т. п.
Виды и морфология острого энтерита наиболее часто развива-1 ется катаральный энтерит. Слизистая и подслизистая оболочки пропитываются слизисто-серозным экссудатом. При этом проис-1 ходят дистрофия эпителия и его слущивание, увеличивается ко-> личество бокаловидных клеток, продуцирующих слизь, иногда появляются эрозии.
Фибринозный энтерит сопровождается некрозом слизистой оболочки (крупозный энтерит) или слизистого, подслизистого и мышечного слоев стенки (дифгеритический энтерит); при ОТТОр-1 жении фибринозного экссудата в кишке образуются язвы.
Гнойный энтерит встречается реже и характеризуется пропиты-1 ванием стенки кишки гнойным экссудатом.
Некротически-язвенный энтерит, при котором некрозу и изъ-1 язвлению подвергаются либо только солитарные фолликулы (при брюшном тифе), либо язвенные дефекты слизистой оболочки имеют распространенный характер (при гриппе, сепсисе).
Вне зависимости от характера воспаления отмечается гипер-1 плазия лимфатического аппарата кишки и лимфатических узлов брыжейки.
Исход. Обычно острый энтерит заканчивается восстановление ем СЛИЗИСТОЙ оболочки КИШКИ после выздоровления ОТ ОСНОВНО-1 го заболевания, но может принять хроническое течение.
Хронический энтерит. Этиология заболевания — инфекции, интоксикации, применение некоторых лекарственных средств, длительные погрешности в пище, нарушения обмена веществ.
Морфогенез. В основе хронического энтерита лежит наруше-1 ние процессов регенерации эпителия. Вначале развивается хро-1 нический энтерит без атрофии слизистой оболочки. Воспалитель-1 ный инфильтрат расположен в слизистой и подслизистой оболоч-1 ках, а иногда достигает мышечного слоя. Основные изменения развиваются в ворсинках — в них выражена вакуольная дистро-1 фия, они укорачиваются, спаиваются между собой, в них снижа-1 ется ферментативная активность. Постепенно энтерит без атро-1 фии переходит в хронический атрофический энтерит, который является следующей стадией хронического энтерита. Она харак-1 теризуется еще большей деформацией, укорочением, вакуольной дистрофией ворсинок, кистозным расширением крипт. Слизистая оболочка выглядит атрофичной, ферментативная активность эпи-1 телия еще больше снижается, а иногда извращается, что препят-> ствует пристеночному пищеварению.
Осложнения тяжелого хронического энтерита — анемия, ави-1 таминоз. остеопороз.
Колит — воспаление толстой кишки, которое может разви-1 ваться в каком-либо одном ее отделе: тифлит, трансверзит, сиг- моидит, проктит.
По течению колит может быть острым и хроническим.
Острый колит. Этиология заболевания:
• инфекции (дизентерия, брюшной тиф, туберкулез и др.);
• интоксикации (уремия, отравление сулемой или лекарств венными средствами и т. п.).
Виды и люрфология острого колита:
• катаральный колит, при котором воспаление распространяв ется на слизистую и подслизистую оболочки, в серозном экссудате много слизи:
• фибринозный колит, возникающий при дизентерии, может быть крупозным и дифтеритическим;
• флегмонозный колит характеризуется гнойным экссудатом, деструктивными изменениями стенки КИШКИ, тяжелой ИН-1 токсикацией;
• некротический колит, при котором омертвение ткани рас-1 пространяется на слизистый и подслизистый слои кишки;
• язвенный колит, возникающий при отторжении некротиче-1 ских масс, после чего образуются язвы, достигающие ино-1 гда серозной оболочки кишки.
Осложнения:
• кровотечения, особенно из язв;
• перфорация язвы с развитием перитонита;
• парапроктит — воспаление клетчатки вокруг прямой кишки, нередко сопровождается образованием параректальных свищей.
Исход. Острый колит обычно проходит при выздоровлении от основного заболевания.
Хронический колит. Морфогенез. По механизму развития хро-1 нический колит также является в основном процессом, развиваю-1 щимся в результате нарушения регенерации эпителия, но при этом выражены и воспалительные изменения. Поэтому кишка выглядит красной, гиперемированной, с кровоизлияниями, отме-1 чаются слущивание эпителия, увеличение количества бокаловид-1 НЫХ клеток, укорочение крипт. Лимфоциты, эозинофилы, плаз-1 матические клетки, нейтрофильные лейкоциты инфильтрируют стенку кишки вплоть до мышечного слоя. Первоначально возни-1 кающий колит без атрофии слизистой оболочки постепенно сме-1 няется атрофическим колитом и заканчивается склерозом слизи-1 СТОЙ оболочки, ЧТО приводит К прекращению ее функции. Хро-1 нический колит может сопровождаться нарушением минерально-1 го обмена, изредка возникает авитаминоз.
Неспецифический язвенный колит — заболевание, причина ко-1 торого не выяснена. Чаще болеют молодые женщины. Считают, что в возникновении этого заболевания ведущую роль играет ал-> лергия. связанная с кишечной флорой и аутоиммунизацией. Бо-1 лезнь течет остро и хронически.
Острый иеснсцифический язвенный колит характеризуется псп ражением отдельных участков либо всей толстой кишки. Веду-1 щим признаком является воспаление стенки кишки с образовав нием очагов некроза слизистой оболочки и множественных язв (рис. 65). При этом в язвах сохраняются островки слизистой 060-1 лочки, напоминающие полипы. Язвы проникают в мышечный слой, где наблюдаются фибриноидные изменения интерстициальной ткани, стенок сосудов и кровоизлияния. В части язв избы-1 точно разрастаются грануляционная ткань и покровный эпите-1 лий, образуя полиповидные выросты. В стенке кишки имеется диффузный воспалительный инфильтрат.
Осложнения. При остром течении заболевания возможны пер-1 форация стенки кишки в области язв и кровотечения.
Хронический неспецифический язвенный колит характеризуется продуктивной воспалительной реакцией и склеротическими из-1 менениями стенки кишки. Происходит рубцевание язв, но рубцы почти не покрываются эпителием, который разрастается вокруг рубцов, образуя псевдополты. Стенка кишки становится толстой, теряет эластичность, просвет кишки диффузно или сегментарно суживается. В криптах нередко развиваются абсцессы (крипт-абс- цессы). Сосуды склерозируются, просветы их уменьшаются или полностью зарастают, что поддерживает гипоксическое состояние тканей кишечника.
Аппецщщиг — воспаление червеобразного отростка слепой киш-1 ки. Это широко распространенное заболевание неясной этиологии.
По течению аппендицит может быть острым и хроническим.
Рис. 65. Неспецифический язвенный колит. Множественные ЯЗВЫ И кро-! воизлияния в стенке кишки.
Острый аппендицит имеет следующие морфологические фор-1 мы. которые являются и фазами воспаления:
• простой;
• поверхностный;
• деструктивный, который имеет несколько стадий:
— флегмонозный;
— флегмонозно-язвенный.
• гангренозный.
Морфогенез. В течение нескольких часов от начала приступа возникает простой. для которого характерны нарушения крово-1 обращения в стенке отростка — стаз в капиллярах, сосудов, отек, иногда периваскулярные кровоизлияния. Затем развивается се-1 розное воспаление и появляется участок деструкции слизистой оболочки — первичный аффект. Он знаменует развитие острого поверхностного а. Отросток набухает, становится тусклым, сосуды оболочки полнокровны. К концу суток развивается деструктив-' ный, который имеет несколько стадий. Воспаление приобретает гнойный характер, экссудат диффузно инфильтрирует всю тол-1 щину стенки отростка. Такой аппендицит называется флегмонозным (рис. 66). Если при этом происходит изъязвление слизистой
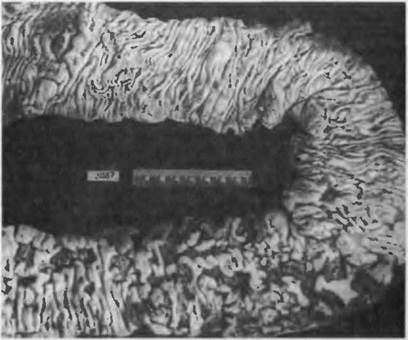
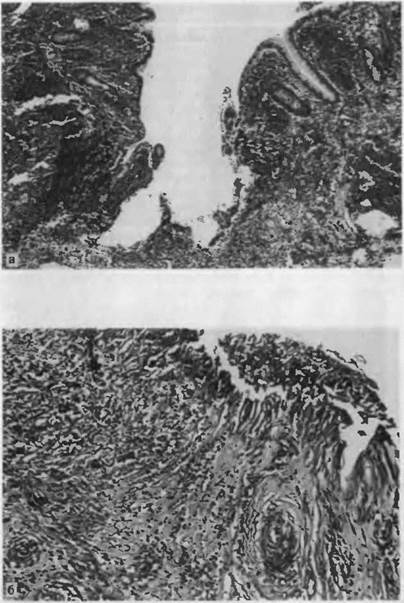
Рис. 66. Флегмонозный аппендицит.
а — гнойный экссудат диффузно пропитывает все слои стенки червеобразного ог-> ростка. Слизистая оболочка некротизирована; б — то же, большое увеличение.
Рис. 67. Рак толстой кишки.
а — полипозный, б — полипозный с выраженными вторичными изменениями (некроз, воспаление); в — грибовидный с изъязвлением; г — циркулярный.
оболочки, говорят о флегмонозно-язвенном аппендиците. Иногда гнойное воспаление распространяется на брыжейку отростка и на стенку аппендикулярной артерии, что ведет к ее тромбозу. В этом случае развивается гангренозный аппендицит: отросток утолщен,
грязно-зеленого цвета, покрыт гнойно-фибринозными наложе-1 ниями, в просвете его имеется гной.
Осложнения острого аппендицита. Наиболее часто возникает перфорация червеобразного отростка и развивается перитонит. При гангренозном аппендиците может произойти самоампутация отростка и также развивается перитонит. Если воспаление рас-1 пространяется на окружающие отросток ткани, иногда развивает-! ся гнойный тромбофлебит сосудов брыжейки, который распро-! страняется на ветви воротной вены — пипефлебит В таких случа-1 ях возможны тромбобактериальная эмболия разветвлений вены и образование пилефлебитических абсцессов печени.
Хронический аппендацит возникает после острого аппендицита и характеризуется преимущественно склеротическими и атрофическими изменениями в стенке отростка. Однако на этом фоне могут возникать обострения заболевания с развитием флегмоны и даже гангрены червеобразного отростка.
Рак кишечника развивается как в тонкой, так и в толстой киш-1 ке, особенно часто в прямой и сигмовидной кишках (рис. 67). В двенадцатиперстной кишке он встречается лишь в виде аденокарциномы или недифференцированного рака дуоденального сосоч-1 ка. и в таком случае одним из первых проявлений этого рака яв-1 ляется подпеченочная желтуха (см. главу 17).
Предраковые заболевания:
• язвенный колит;
• полипоз:
• свищи прямой кишки.
По внешнему виду и характеру роста различают:
экзофитный рак:
• полипозный:
• грибовидный;
• блюдцеобразный;
• раковые язвы.
эндофитный рак:
• диффузно-инфильтрирующий рак, при котором опухоль циркулярно охватывает кишку на том или ином протяже-1
НИИ.
Гистологически экзофитно растущие раковые опухоли обычно более дифференцированы, имеют строение папиллярной или тубулярной аденокарциномы. В эндофитно растущих опухолях рак чаще имеет строение солидного или фиброзного (скирр).
Метастазирование. Рак кишки метастазирует лимфогенным путем в регионарные лимфатические узлы, но иногда гематоген- но, обычно в печень.
| <== предыдущая | | | следующая ==> |
| Илларионова Полина 9класс 15лет | | | Общая характеристика предприятия. Практика была пройдена на предприятии ООО «Апром» на должности системного администратора в отделе IT |
Date: 2015-09-27; view: 503; Нарушение авторских прав; Помощь в написании работы --> СЮДА... |