
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Основные симптомы, свидетельствующие об обострении хронического простатита
Выявление признаков обострения заболевания на ранних стадиях может представлять определенные трудности. Последнее обусловлено тем, что аналогичные жалобы предъявляют пациенты с простатодинией, застойной простатой, варикозным аноректальным симптомокомплексом и пояснично-крестцовым радикулитом.
При обострении хронического простатита вначале обычно возникает зуд, жжение или тупые ноющие боли в пределах мочеиспускательного канала, промежности и заднего прохода. Нередко боли иррадиируют в мошонку. Иногда появляются неприятные ощущения в яичках. Некоторые больные отмечают «миграцию» болей из одного органа в другой. Распространение болевых ощущений наблюдается в подвздошную область.
Не менее важным представляется и то обстоятельство, что в 30–50 % случаев хронического простатита при ректальном пальцевом исследовании не выявляются изменения консистенции, формы и размеров железы.
Существенное значение имеют и особенности современного течения простатита, в том числе и гонорейной этиологии. Нередко отмечаются малосимптомность и преобладание стертых катаральных форм. Имеются наблюдения, что трихомонадное поражение простаты констатируется более чем у 50 % лиц, которые считают себя здоровыми. Бессимптомное течение трихомонадного простатита может продолжаться годами. При этом возбудитель сохраняет свою патогенность и обусловливает инфицирование партнерши при половом акте. В результате асимптомного течения простатита периодически могут возникать воспаления уретры, которые кажутся необъяснимыми и неожиданными.
В связи с нередкой скудостью клинических проявлений принципиально важным является не только пальпаторное или инструментальное исследование предстательной железы, но и микроскопия ее секрета с целью выявления лейкоцитоза и идентификации возбудителей инфекций, передающихся половым путем.
При подозрении на воспаление простаты исследование ее секрета является основным диагностическим критерием и должно быть многократным. В случае начинающегося обострения простатита при цитологическом анализе в мазках секрета определяются повышение содержания лейкоцитов (более 10 клеток в поле зрения), клеток плоского и переходного эпителия, нередко выраженный анизоцитоз, вакуолизация цитоплазмы, ферментация и распад ядер, уменьшение ШИК-положительных веществ.
В норме секрет простаты имеет лейкоцитарную формулу, сходную с формулой крови здорового человека, за исключением постоянно отсутствующих эозинофилов. При простатите лейкоцитарная формула характеризуется нейтрофилезом (главным образом за счет сегментированных форм), лимфопенией и наличием эозинофилов. Параллельно с увеличением количества лейкоцитов содержание лецитиновых зерен уменьшается, нередко они исчезают совсем (рис. 3). В случаях очагового характера патоморфологических изменений первое исследование может не показать изменений в секрете простаты, так как вначале выделяется секрет из непораженных долек железы. В этой связи более надежными являются повторные анализы.
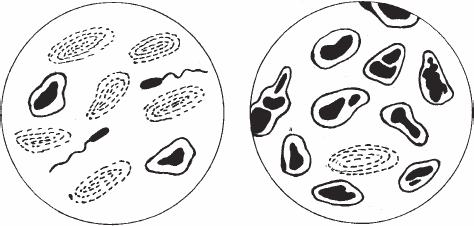
Рис. 3
Активация нейтрофильных лейкоцитов в очаге воспаления приводит к продукции свободных радикалов кислорода, инициирующих липопероксидацию и обусловливающих тканевую альтерацию.
При диагностике хронического простатита используется также ряд других лабораторных тестов, в частности феномен кристаллизации. На высохший на предметном стекле секрет предстательной железы наносится равное количество изотонического раствора хлорида натрия. После высушивания при комнатной температуре микроскопируют. В основе феномена лежит нарушение кристаллизации хлорида натрия под влиянием секрета простаты, физико-химические свойства которого изменились в результате снижения инкреторной активности яичек и воспалительного процесса в самой предстательной железе. При нормальной кристаллизации образуется рисунок, напоминающий лист папоротника. У больных хроническим простатитом форма образующихся кристаллов изменяется.
Важное значение имеет определение в периферической крови титра противопростатических антител.
Выявляемый уретроскопически воспалительный процесс в задней уретре практически всегда сопутствует хроническому простатиту. О наличии воспалительного процесса также свидетельствуют гипертермия предстательной железы, определяемая трансректально; уменьшение активности кислой фосфатазы и концентрации лимонной кислоты в секрете простаты, а также смещение рН секрета в щелочную сторону от 7,2 до 8,0.
Существенной частью топической диагностики воспалительного процесса в мочеполовой сфере является исследование мочи, выпускаемой последовательно в три стакана после взятия на анализ мазков. Патологические примеси в моче (примесь гноя, слизь) выявляются в первой порции – при переднем уретрите, в последней при – простатите, первой и третьей – при уретропростатите (рис. 4).
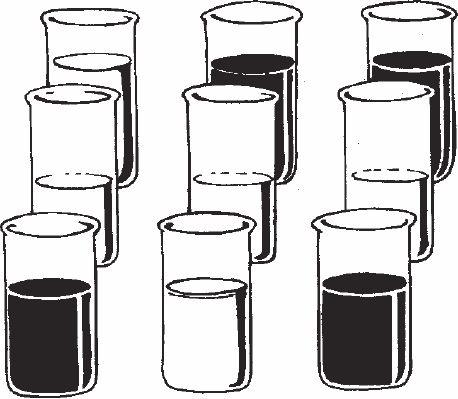
Рис. 4
Большое диагностическое значение имеет ультразвуковое исследование, позволяющее дать точную оценку размерам простаты, изменениям эхоплотности тканей.
В диагностике хронического простатита многое может дать семейный анамнез. У жен больных нередко выявляются выкидыши, симптомы цистита и даже пиелонефрита.
Единой классификации простатита не существует. В значительной мере это обусловлено отсутствие корреляции между клиническими проявлениями заболевания и патологическими изменениями в железе. Более того, в отдельных ее участках одновременно могут встречаться разные патологические процессы.
Патогенетические и морфологические изменения явились основанием выделения трех стадий хронического простатита: альтеративных, пролиферативных изменений и склероза.
В 1 стадии альтеративных изменений в железе преобладают процессы экссудации, эмиграции, выраженной артериальной и венозной гиперемии с повреждением микроциркуляторного русла, отеком интерстициальной и паренхиматозной ткани. Симптомы болезни ярко выражены. Характерен интенсивный болевой синдром, отмечаются слизистые выделения из уретры, дизурия, эмоциональные реакции пациента на болезнь и диспотенция без нарушения общего самочувствия. Эрекции вследствие гиперемии простаты учащены и болезненны, возникают подчас без сексуального возбуждения (в частности при длительном сидении в транспорте). Периодически возникает перемежающийся приапизм. У части больных причиной длительной болезненной ночной эрекции является дисфункция корково-подкорковых взаимоотношений в фазе быстрого сна на фоне стаза в венах пузырного и предстательного сплетений. В этих случаях констатируется усиление кавернозного рефлекса со спинки полового члена и выраженное расширение рефлексогенной зоны, что свидетельствует о наличии стойкого раздражения спинального центра эрекции со снижением порога возбудимости нервных клеток. Эрекции (учащенные спонтанные и адекватные) возникают даже под воздействием слабых стимулов. Либидо чаще повышено (следствие активной или пассивной гиперемии с застоем секрета в ацинусах простаты и семенных пузырьках), реже – понижено (результат психогенных влияний).
Объективно констатируется, что размеры простаты увеличены, железа резко болезненна, отечна, плотно-эластической консистенции. При этом очагов уплотнения и размягчения не определяется.
Во 2 стадии пролиферативных изменений активность воспалительных альтеративных процессов уменьшается и начинает доминировать пролиферация соединительной ткани. Наблюдается тромбоз венозной системы предстательной железы, поддерживающий нарушения микроциркуляции. В результате изменений архитектоники железы возникают гормональные дисфункции. В этот период проявления болезни, свойственные 1 стадии, начинают уменьшаться. Одновременно нарастают нарушения общего самочувствия, появляются сонливость и разбитость, усиливаются симптомы диспотенции, отмечаются более выраженные нарушения копулятивной и генеративной функций. Наблюдаются патологические изменения со стороны вегетативной нервной системы, усиливается эмоциональная реакция пациента на заболевание.
В результате дисбаланса симпатической и парасимпатической нервной системы, угнетения спинальных центров ослабевает утренняя эрекция. Уменьшается сила кавернозных рефлексов с головки и со спинки полового члена (результат торможения в спинальных сегментах S2 – S4 и снижения порога возбудимости центров эякуляции и эрекции). Ослабление адекватных эрекций у пациентов в таких случаях сочетается с резко ускоренной эякуляцией и снижением оргастических ощущений. Изменяется продолжительность полового акта, снижается либидо.
При объективном обследовании отмечается, что размеры простаты приближаются к норме, появляется неравномерность консистенции, уменьшается болезненность. Иногда в железе удается пропальпировать камни. Вследствие нарушений структуры и функции гладкомышечных образований предстательная железа становится дряблой, атоничной.
3 стадия – исход хронического простатита в склероз. Возникает в результате длительного воспаления и ишемии тканей. Железа в этот период состоит преимущественно из рубцовой соединительной ткани и очагов нефункционирующей паренхимы с незначительными признаками воспаления. Ведущее значение приобретают жалобы, обусловленные микционными нарушениями, в том числе почек и верхних отделов мочевых путей, а также вторичным пояснично-крестцовым радикулитом. Нарастают дизурические явления вплоть до полного прекращения мочеиспускания, возникают симптомы хронической почечной недостаточности. Нарастает диспотенция. Исчезает спонтанная утренняя эрекция. Кавернозные реакции не вызываются из-за стойкого торможения центров эякуляции и эрекции. Чаще констатируют извращения оргазма.
Размеры простаты уменьшаются, консистенция железы становится плотной, границы четкие. Пальпация обычно безболезненная. Слизистая оболочка прямой кишки над железой умеренно подвижная. Получить секрет после трансректального массажа, как правило, не удается.
Как уже отмечалось, характерным для простатита считается увеличение в секрете железы количества лейкоцитов, а его акустические признаки зависят от формы воспалительного процесса. При конгестивной форме увеличение размеров предстательной железы сопровождается понижением ее эхоплотности. В случаях преобладания инфильтративных изменений размеров железы не отмечается, однако при этом в структуре выявляются диффузные или очаговые изменения.
При длительном течении заболевания эхогенность простаты повышается и часто обнаруживаются яркие эхо-включения с акустической тенью диаметром 1–3 мм (камни простаты). При наличии камней в предстательной железе в семени может обнаружиться примесь крови (гемоспермия), наблюдаются частые болезненные поллюции.
Боли в области заднего прохода усиливаются при давлении на промежность (сидение на твердом), а также во время полового акта. При трансректальном пальпаторном исследовании содержащая камни простата увеличена, плотна, бугриста и дает ощущение крепитации. В моче, выпущенной после массажа простаты, иногда обнаруживаются выпавшие из последней конкременты.
Ультразвуковое исследование простаты рекомендуется проводить двумя взаимодополняющими методами. Трансабдоминальное ультразвуковое сканирование в большей мере позволяет оценить форму и размеры простаты в соотношении с другими органами малого таза.
Трансректальное ультразвуковое исследование дает возможность в большей мере получить информацию об изменении эхоплотности. Выявить очаги воспаления в предстательной железе можно по изменению кровотока, определяемого с помощью цветного допплеровского ультразвукового исследования.
Большинство исследователей по течению различают острый и хронический, по характеру и степени поражения – катаральный, фолликулярный и паренхиматозный простатит.
Симптомами острого простатита являются, как правило, интенсивная боль в промежности и поллакиурия. Однако в ряде случаев пациент может испытывать только чувство дискомфорта в промежности и учащенное мочеиспускание не только днем, но и в ночные часы.
У страдающих хроническим хламидийным уретропростатитом основные клинические проявления – болезненные или дискомфортные ощущения в аногенитальной области, на которые больные обращают внимание в течение года только в случае нарастания вышеуказанной симптоматики. Более чем у половины больных течение хламидийной инфекции в предстательной железе бессимптомное.
При катаральной форме острого простатита больные предъявляют жалобы, как и при заднем уретрите, на учащенные позывы на мочеиспускание. Возможно появление неприятных ощущений в области промежности, легкого жжения, незначительного давления в области заднего прохода. При пальпаторном исследовании предстательной железы изменений не выявляется, при уретроскопии определяется гиперемия и инфильтрация выводных протоков железистых долек. В их просвете имеются слизь, лейкоциты и эпителий. При микроскопии секрета простаты отмечается повышенный лейкоцитоз.
Фолликулярный простатит является следствием прогрессирования катаральной формы заболевания. В результате закупорки выводных протоков отдельные фолликулы наполняются гноем, в полостях железок образуются ложные абсцессы, принимающие форму фолликулов. У больного появляются чувство жара в промежности и болезненность при мочеиспускании.
Как и при катаральном простатите, могут присоединяться частые и болезненные эрекции. При ректальном пальпаторном исследовании определяются отдельные шаровидные уплотнения с горошину и больше. Фолликулярная форма простатита заканчивается полным выздоровлением или переходит в паренхиматозную.
Паренхиматозная форма простатита образуется при переходе процесса на межуточную ткань железы. Изолированные инфильтраты сливаются между собой, разрушая при этом паренхиму и образуя ограниченные полости, заполненные гнойным содержимым. Возможно образование абсцесса, захватывающего долю или всю предстательную железу. В воспаление вовлекается мышечно-эластическая строма железы. Характерны императивные, неудержимые позывы на мочеиспускание, повторяющиеся каждые 5 – 10 мин. Больной выделяет мочу с напряжением и жгучей болью. Иногда моча выделяется тонкой слабой, прерывистой струей или по каплям. Возможно непроизвольное мочеиспускание или его затруднение вплоть до полной задержки. У больных возникают ощущения давления и боли при дефекации, запоры. Боль иррадиирует в крестец, область таза, головку, тело или основание полового члена, в тестикулы, пах, в область над или за лобком, в верхнюю часть бедер. При пальпации констатируется увеличение железы.
В секрете простаты выявляется повышенное содержание лейкоцитов, а количество липоидных зерен снижается. Нарушение кристаллизации секрета простаты в связи с изменением его физико-химических свойств является не только результатом снижения инкреторной активности мужских половых желез, но и воспалительного процесса в самой железе.
В секрете простаты снижается содержание цинка, фруктозы, уменьшается активность кислой фосфатазы и концентрация лимонной кислоты, происходит смещение рН секрета в щелочную сторону с 7,2 до 8,0. Падение интенсивности окислительных процессов, уменьшение окислительно-восстановительного потенциала сопровождается активацией ферментов гликолиза, протеолиза и освобождением большого количества органических кислот цикла Кребса. Изменение химических процессов в ткани органа и свойств его секрета ведет к нарушению секреторной и барьерной функции простаты. Патогномоничным считается повышение в простатическом секрете при воспалении концентрации иммуноглобулинов, содержания калликреина, появление С-реактивного белка и простатоспецифического антигена. Одновременно выявляется гипертермия предстательной железы, определяемая трансректально.
Весьма типичны при простатите изменения количества и качества эякулята. Имеется прямая зависимость его объема от длительности воспалительного процесса и наличия осложнений. Характерен внешний вид эякулята, который становится более прозрачным, приобретает желтоватый оттенок и резкий неприятный запах из-за примеси гноя (пиоспермия). При нарушениях целостности стенки сосудов и свертывания крови на фоне активной эвакуаторной функции внутренних половых органов возможна гемоспермия. К характерным симптомам хронического простатита относится также патоспермия в результате изменения состава спермальной плазмы, влияния микробных токсинов на сперматозоиды и присутствия большого количества слизи.
В периферической крови при хроническом простатите констатировано существенное увеличение общей протеолитической активности, сопровождающееся угнетением активности ингибиторов трипсиноподобных протеаз. Представленные данные приобретают особый интерес в аспекте важнейшей роли, которую ферменты протеолиза играют в развитии многих патологических состояний.
Система протеолиза принимает участие в образовании и распаде биологически активных пептидов, гормонов, свертывании крови, фибринолизе, в обмене соединительной ткани, а также воспалительных и аллергических реакциях организма.
В течении хронического простатита принято также различать инфекционную и аутоиммунную фазы. Как правило, через 1–2 месяца после начала заболевания инфекционный фактор отходит на второй план или даже исчезает под влиянием бактерицидных факторов секрета железы и механизмов иммунной защиты.
В этот период основную роль начинают играть явления аллергии и аутоиммунного воспаления. Они поддерживают патологический процесс независимо от наличия микрорганизмов, вызвавших заболевание. В аутоиммунную фазу хронического простатита в сыворотке крови больных часто выявляются антипростатические антитела.
Наиболее удачная этиопатогенетическая классификация, отражающая пути возникновения простатита, предусматривает выделение инфекционных, постинфекционных и неинфекционных простатитов. В группу инфекционных включены простатиты каналикулярные (осложнения уретритов), лимфогенные (осложнения проктита, прямокишечных свищей, нагноившихся геморроидальных узлов) и гематогенные (возникающие при очаговых инфекциях и инвазиях). К неинфекционным отнесены аллергические, конгестивные и травматические простатиты.
При переходе воспалительного процесса на клетчатку, окружающую простату, возникает парапростатит. У больного повышается температура, нарушается общее состояние. При ректальном исследовании выявляются разлитой болезненный инфильтрат и сглаженные контуры железы. Иногда, несмотря на лечение, паренхиматозный простатит переходит в хронический, а при прогрессировании воспаления возможно образование абсцесса. Абсцесс простаты чаще всего вскрывается в уретру, прямую кишку, реже – в промежность и мочевой пузырь.
Патологический процесс в мочеполовой сфере может привести к атонии простаты, которая характеризуется потерей присущего железе тонуса, растяжением отдельных долек секретом и застоем в них последнего. Способствующие факторы: половые излишества, прерванный половой акт, длительные неудовлетворенные возбуждения и сидячий образ жизни, сопровождающиеся застоем крови в венозной системе малого таза. Больных в этих случаях беспокоит тяжесть в заднем проходе и выделения из уретры секрета простаты (беловатой жидкости) при мочеиспускании и дефекации. Нередко отмечается учащенное мочеиспускание прерывистой струей. Возникает чувство постоянной усталости, раздражительности, бессонница. Ослабевают или полностью исчезают эрекции.
При ректальном пальцевом исследовании предстательная железа представляется в виде дряблого мешка тестоватой консистенции с нечеткими границами. При надавливании на железу из уретры выделяется большое количество мутноватой беловатой жидкости.
В результате длительной задержки секрета в атонической железе развивается вторичный воспалительный процесс (конгестивный простатит).
Ранним признаком конгестивного простатита является тусклость оргазма. В результате снижения половой активности половые акты становятся редкими, а отсюда из-за нарастания явлений отека ткани простаты и сдавления простатической части уретры возникает главный признак – затруднение мочеиспускания в первой половине суток. Выделяющийся при массаже секрет простаты содержит большое количество лейкоцитов и невыделившихся наружу лецитиновых зерен. Однако после одного-двух сеансов массажа они исчезают.
Как уже отмечалось, хронический простатит нередко приобретает затяжное, упорное течение. С простатитом часто сочетается воспаление семенных пузырьков (везикулит). Субъективные признаки в этом случае – зуд и жжение в уретре, боль в конце акта мочеиспускания. Больные жалуются на повышенную половую возбудимость, частые поллюции и эрекции, болезненные эякуляции. Возможны терминальная гематурия, а также гной и кровь в сперме. При трансректальном пальпаторном исследовании семенные пузырьки определяются в виде продолговатых болезненных образований. Часто клинические признаки везикулита завуалированы симптомами заднего уретрита, простатита или эпидидимита.
При хронических простатитах развиваются существенные изменения биохимических процессов, приводящие к нестабильности мембран клетки. Снижение интенсивности окислительных процессов, дыхательного коэффициента, окислительно-восстановительного потенциала ведут к изменению свойств секрета, нарушению секреторной и барьерной функций железы.
Вследствие повреждения лизосом клеток простаты высвобождается большое количество протеаз, катепсинов и ферментов гликолиза. Активация протеолиза и гликолиза влечет освобождение большого количества жирных кислот цикла Кребса, молочной кислоты, полипептидов, отдельных аминокислот и повышение содержания свободных ионов. Высказывается предположение, что изменение фосфолипидного обмена возникает в результате активации нейтрофильных лейкоцитов в очаге воспалительного процесса, что в итоге приводит к образованию свободных радикалов кислорода, инициирующих пероксидацию липидов, обусловливающих деструкцию клеточных мембран и тканевую альтерацию.
Снижение антиоксидантной активности секрета является наиболее ранним признаком хронического простатита. Нами при хроническом простатите констатировано существенное увеличение в крови содержания малонового диальдегида, отражающее степень интенсификации процессов перекисного окисления липидов. Как известно, отравление перекисями липидов лежит в основе прогрессирующего воспаления соединительной ткани и развития склероза. В этой связи отметим наличие у больных сильной и линейной положительной корреляционной зависимости между содержанием малонового диальдегида и возникновением осложнений простатита, таких как эпидидимит, колликулит и везикулит. Нарушение окислительно-восстановительного равновесия сопровождается подавлением антиоксидантной защиты и пентозофосфатного цикла, о чем свидетельствуют снижение уровня церулоплазмина, угнетение активности каталазы, пероксидазы и глюкозо-6-фосфатдегидрогеназы. Нарушение окислительно-восстановительного равновесия в мембранных липидах, происходящее за счет подавления антиоксидантной защиты и накопления продуктов перекисного окисления липидов в тканях, более отчетливо проявлялось при паренхиматозной форме заболевания и в фазе обострения патологического процесса.
Возникающий на указанной основе первично-хронический воспалительный процесс, протекающий с переменной активностью, приводит к постепенному развитию склеротических изменений в предстательной железе. Рубцовые изменения в простате, особенно в выводных протоках ацинусов, ведут к застою секрета и при инфицировании предрасполагают к дальнейшему хроническому неспецифическому воспалению.
Диспотенция при хроническом простатите проявляется изменением либидо, ослаблением эрекции. Возникают разнообразные функциональные нарушения половой функции (ослабление эрекции, преждевременная эякуляция, снижение оргазма). Отмечаются быстрая утомляемость, раздражительность и снижение работоспособности.
В результате раздражения нервного аппарата предстательной железы при ее воспалении возникающие патологические импульсы через симпатические пути поступают в задние рога соответствующего сегмента спинного мозга, вызывают стойкое возбуждение с последующим торможением нервных клеток симпатических спинальных центров, контролирующих половую функцию. В итоге развивается так называемая нейрорецепторная импотенция, определенную роль в патогенезе которой при хроническом простатите отводят подавлению андрогенной активности яичек и андрогенной насышенности организма со снижением чувствительности к гормональным стимулам гипоталамуса и гипофиза.
В формировании сексуальных расстройств существенное значение отводится невротическим реакциям (депрессия, мнительность и др.). В свою очередь, диспотенция создает предпосылки к застойным явлениям в простате и формированию замкнутого порочного круга. Так, поражение мочеполовой сферы хламидийной инфекцией сопровождается существенными нарушениями потенции (более чем у 80 % больных выявляются нарушения семяизвержения и ослабление эрекции). Больные трихомонадным уретропростатитом также нередко предъявляют жалобы на расстройство половой функции, проявляющееся в ускоренной эякуляции и ослаблении эрекции.
Почти в 75 % случаев у пациентов с жалобами на расстройства эрекции выявляется психопатологическая отягощенность. Эректильные нарушения, отмечаемые при хроническом простатите, должны рассматриваться в структуре астенического, тревожно-ипохондрического и астенодепрессивного синдромов, а также чисто ипохондрических и депрессивных состояний. Тревожно-фобические формы преобладают над астеноневротическими. Длительное течение хронического простатита неизбежно приводит к появлению, а со временем даже превалированию психоневрологических симптомов с акцентуацией на нарушение мочеиспускания и половых расстройств, т. е. существует соматопсихическая направленность заболевания. При этом не только хронический простатит приводит к развитию эректильной дисфункции, но и эректильная дисфункция обусловливает развитие воспалительного процесса в предстательной железе.
Изменения спермограммы при инфекционном воспалении в предстательной железе характеризуются прежде всего нарушением функциональной способности сперматозоидов. Наличие воспалительных изменений, подтвержденных лейкоцитозом в эякуляте, оказывает неблагоприятное влияние на сперматогенез, поскольку нарушается дифференцировка и созревание сперматозоидов, изменяется их генетический потенциал. Как установлено, при трихомонозе у мужчин снижается содержание фруктозы в сперме, вследствие чего уменьшается активность сперматозоидов. Последние, смешанные с трихомонадными лизатами, уже в первые часы становятся менее активными, а вскоре и полностью утрачивают свою подвижность.
Таким образом, снижение фертильности у больных хроническим простатитом обусловливают разнообразные сложные механизмы, такие как секреторные факторы, дисбаланс половых гормонов, нарушение транспорта сперматозоидов, контаминация микрофлоры на спермиях и астеноспермия в результате изменения рН простатического секрета. Определенную роль играют и иммунологические механизмы, явления аутоагрессии. Неслучайно у больных хроническим простатитом часто обнаруживают антитела, агглютинирующие, иммобилизирующие и повреждающие сперматозоиды.
Снижение активности дегидрогеназ у больных хроническим простатитом рассматривается как признак развития аутоиммунного процесса в железе.
Date: 2015-09-18; view: 292; Нарушение авторских прав; Помощь в написании работы --> СЮДА... |