
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Лечение травм позвоночника
В случае осложненных переломов позвонков показано хирургическое лечение в максимально ранние сроки: чем раньше будет произведена операция, тем выше вероятность полного восстановления функций спинного мозга.
· Консервативное лечение. При неосложненных переломах в грудном и поясничном отделах возможно консервативное лечение, с условием внешней иммобилизации, или фиксации, в течение 12 месяцев с момента получения травмы. В шейном отделе позвоночника иммобилизация необходима до 6 месяцев.
· Оперативное лечение. Пациентам, которые ведут активный образ жизни, оперативное лечение, как правило, проводится даже при неосложненных травмах позвоночника. Современные хирургические технологии позволяют вернуть пациенту активность на 5-7 сутки с момента операции, а при операции на шейном отделе – на 1 сутки. Длительность реабилитационного периода у таких пациентов составляет 6 недель со дня операции, после чего они возвращаются к привычному образу жизни.
Медицинское страхование — форма социальной защиты интересов населения в охране здоровья, выражающаяся в гарантии оплатымедицинской помощи при возникновении страхового случая за счёт накопленных страховщиком средств.
Медицинское страхование позволяет гарантировать гражданину бесплатное предоставление определённого объёма медицинских услуг при возникновении страхового случая (нарушении здоровья) при наличии договора со страховой медицинской организацией. Последняя несёт затраты по оплате случая оказания медицинской помощи (риска) с момента уплаты гражданином первого взноса в соответствующий фонд.
Содержание
[убрать]
· 1 Обязательное медицинское страхование в Российской Федерации
o 1.1 Базовая программа ОМС
o 1.2 Страхователь по ОМС
o 1.3 Страховщик по ОМС
o 1.4 Страховые медицинские организации
o 1.5 Договор ОМС
o 1.6 Права страхователя
o 1.7 Обязанности страхователя
o 1.8 Ответственность страхователя
o 1.9 Ответственность страховых медицинских организаций
o 1.10 Контроль объемов, сроков, качества и условий предоставления медицинской помощи по ОМС
§ 1.10.1 Медико-экономический контроль
§ 1.10.2 Медико-экономическая экспертиза и экспертиза качества
§ 1.10.3 Санкции для медицинских организаций
· 2 Добровольное медицинское страхование
o 2.1 Медицинское страхование выезжающих за рубеж (путешественников)
· 3 Примечания
· 4 Ссылки
· 5 См. также
Обязательное медицинское страхование в Российской Федерации[править | править исходный текст]
Обязательное медицинское страхование (ОМС) — вид обязательного социального страхования, представляющий собой систему создаваемых государством правовых, экономических и организационных мер, направленных на обеспечение, при наступлении страхового случая, гарантий бесплатного оказания застрахованному лицу медицинской помощи за счет средств обязательного медицинского страхования в пределах территориальной программы обязательного медицинского страхования и в случаях, установленных Федеральным законом, в пределах базовой программы обязательного медицинского страхования[1].
Базовая программа ОМС[править | править исходный текст]
В рамках базовой программы обязательного медицинского страхования оказываются первичная медико-санитарная помощь, включая профилактическую помощь, скорая медицинская помощь (за исключением специализированной (санитарно-авиационной) скорой медицинской помощи), специализированная медицинская помощь в следующих случаях:
· инфекционные и паразитарные болезни, за исключением заболеваний, передаваемых половым путем, туберкулеза, ВИЧ-инфекции и синдрома приобретенного иммунодефицита;
· новообразования;
· болезни эндокринной системы;
· расстройства питания и нарушения обмена веществ;
· болезни нервной системы;
· болезни крови, кроветворных органов;
· отдельные нарушения, вовлекающие иммунный механизм;
· болезни глаза и его придаточного аппарата;
· болезни уха и сосцевидного отростка;
· болезни системы кровообращения;
· болезни органов дыхания;
· болезни органов пищеварения;
· болезни мочеполовой системы;
· болезни кожи и подкожной клетчатки;
· болезни костно-мышечной системы и соединительной ткани;
· травмы, отравления и некоторые другие последствия воздействия внешних причин;
· врожденные аномалии (пороки развития);
· деформации и хромосомные нарушения;
· беременность, роды, послеродовой период и аборты;
· отдельные состояния, возникающие у детей в перинатальный период.
Субъектами РФ гарантируется также дополнительный объём бесплатной медицинской помощи. Так, например, в Санкт-Петербурге по программе ОМС предоставляется амбулаторно-поликлиническая и стационарная помощь в учреждениях здравоохранения при инфекционных и паразитарных заболеваниях (за исключением заболеваний, передаваемых половым путем, туберкулеза и синдрома приобретенного иммунодефицита), при новообразованиях, болезнях эндокринной системы, расстройствах питания и нарушениях обмена веществ, болезнях нервной системы, болезнях крови, кроветворных органов и отдельных нарушениях, вовлекающих иммунный механизм, болезнях глаза и его придаточного аппарата, болезнях уха и сосцевидного отростка, болезнях системы кровообращения, болезнях органов дыхания, болезнях органов пищеварения, болезнях мочеполовой системы, болезнях кожи и подкожной клетчатки, болезнях костно-мышечной системы и соединительной ткани, заболеваниях зубов и полости рта, при беременности, родах и в послеродовом периоде, включая аборты, при травмах, отравлениях и некоторых других последствиях воздействия внешних причин, врожденных аномалиях (пороках развития), деформациях и хромосомных нарушениях у взрослых.[2] В рамках программы ОМС осуществляется также проведение мероприятий по профилактике заболеваний, включая диспансерное наблюдение здоровых детей.
Кроме того, жителям РФ предоставляются за счёт средств бюджета России следующие виды медицинской помощи:
· скорая медицинская помощь, оказываемая станциями (отделениями, пунктами) скорой медицинской помощи;
· амбулаторно-поликлиническая и стационарная помощь, оказываемая в специализированных диспансерах, больницах (отделениях, кабинетах) при следующих заболеваниях: заболеваниях, передаваемых половым путем; заразных заболеваниях кожи (чесотке, микроспории); туберкулезе; заболеваниях, вызванных особо опасными инфекциями; синдроме приобретенного иммунодефицита; психических расстройствах и расстройствах поведения; наркологических заболеваниях;
· оказание дорогостоящих видов медицинской помощи, перечень которых утверждается Комитетом по здравоохранению;
· льготное лекарственное обеспечение и протезирование (зубное, глазное, ушное);
· вакцинопрофилактика декретированного контингента и населения по эпидемиологическим показаниям;
· проведение профилактических флюорографических обследований в целях раннего выявления заболевания туберкулезом;
· медицинская помощь при врожденных аномалиях (пороках развития), деформациях и хромосомных нарушениях у детей и отдельных состояниях, возникающих в перинатальном периоде, в соответствии с перечнем, утверждаемым Комитетом по здравоохранению;
· стоматологическая и онкологическая медицинская помощь, в соответствии с перечнем, утверждаемым Комитетом по здравоохранению Российской Федерации.
Страхователь по ОМС[править | править исходный текст]
Страхователь по ОМС — в Российской Федерации — субъект обязательного медицинского страхования (ОМС), обязанный в соответствии с Законом «Об обязательном медицинском страховании в Российской Федерации» от 29.11.2010 N 326-ФЗ заключать договоры ОМС в отношении определенной категории граждан, наделенный с этой целью определенными правами и обремененный определенными обязанностями.
Исчерпывающий перечень категорий страхователей определен указанным законом:
1. органы исполнительной власти субъектов Российской Федерации или органы местного самоуправления в отношении неработающих граждан, проживающих на соответствующей территории,
2. организации (юридические лица),
3. физические лица, зарегистрированные в качестве индивидуальных предпринимателей,
4. нотариусы, занимающиеся частной практикой,
5. адвокаты,
6. физические лица, заключившие трудовые договоры с работниками и выплачивающие по ним страховые платежи,- в отношении своих работников, а также в отношении самих себя для категорий.
Страховщик по ОМС[править | править исходный текст]
Страховые медицинские организации[править | править исходный текст]
Страховые медицинские организации - специализированные организации, осуществляющие отдельные полномочия страховщиков в системе ОМС и осуществляющие финансовый контроль работы медицинских учреждений. Работают в сфере ОМС не на основании договоров страхования, а на основании договоров оказания и оплаты медицинской помощи по обязательному медицинскому страхованию [3] Крупнейшими страховыми медицинскими организациями на начало 2012 года являлись «МАКС-М» (14% рынка), «РОСНО-МС» (12% рынка), «СОГАЗ-Мед» (9% рынка), ООО «Росгосстрах-Медицина» (6% рынка) и ЗАО «Капитал Медицинское страхование» (5% рынка ОМС) (две последние компании входят в холдинг «Росгосстрах») [4].
Договор ОМС[править | править исходный текст]
· в отношении формы и условий его заключения регламентирован Правительством Российской Федерации;
· является соглашением между страхователем и страховщиком — страховой медицинской организацией (СМО), в соответствии с которым последняя обязуется организовывать и финансировать предоставление гражданам, подлежащим страхованию, медицинской помощи;
· содержит наименование сторон, срок действия, численность граждан, подлежащих страхованию, порядок предоставления и актуализации списка граждан, подлежащих страхованию, а также порядок внесения страховых взносов;
· включает в качестве неотъемлемых частей: (1) Территориальную программу государственных гарантий оказания населению субъекта РФ бесплатной медицинской помощи, утверждаемую в установленном порядке и определяющую объём, качество и условия предоставления медицинской помощи гражданам, подлежащих страхованию; (2) согласованный сторонами перечень медицинских учреждений, оказывающих гражданам медицинскую помощь по ОМС;
· права, обязанности, ответственность сторон и иные не противоречащие законам условия.
С 1 января 2011 года вступил в силу новый федеральный закон об ОМС в РФ, в соответствии с которым с 1 мая 2011 года вводятся новые правила оформления полисов ОМС и вводится полис ОМС единого образца[5]. Те граждане, которые впервые получают такой документ, должны обратиться в выбранную ими страховую медицинскую организацию. Сначала гражданину выдается «временное свидетельство», подтверждающее оформление полиса, которое действительно в течение 30 рабочих дней. В течение этого времени для гражданина будет изготовлен персональный полис. Как только документ будет готов, застрахованного известят об этом и обменяют ему «временное свидетельство» на полис. Новые полисы ОМС единого образца не надо будет менять при увольнении, смене места работы или переезде на новое место жительства. Замена старых полисов на новые будет производиться постепенно в течение 2011—2013 годов [6].
Права страхователя[править | править исходный текст]
· участие во всех видах медицинского страхования;
· свободный выбор страховой медицинской организации;
· контроль выполнения условий договора ОМС.
Перечисленные права страхователя определены вышеназванным Законом и фактически являются декларативными.
Так право страхователя по ОМС на участие во всех видах медицинского страхования означает лишь возможность его одновременного участия и в добровольном медицинском страховании (ДМС).
Право некоторых категорий страхователя (органа исполнительной власти субъекта РФ, орган местного самоуправления, государственных, федеральных, муниципальных организаций и т. п.) на свободный выбор СМО ограничено требованием иного Закона РФ проведения тендера на ее выбор. Результатом проведения тендера является, как правило, существенно суженный список из одной-двух СМО.
В силу этого ограничивается декларированное законом право гражданин на свободный выбор СМО, в частности, право на свободный выбор СМО всех неработающих граждан. Наконец, право страхователя на контроль выполнения условий договора ОМС непосредственно вытекает из существа соответствующего соглашения сторон — страхователя и страховщика (СМО).
Обязанности страхователя[править | править исходный текст]
· зарегистрироваться в качестве страхователя в Территориальном фонде ОМС;
· заключить договоры ОМС со страховыми медицинскими организациями в отношении граждан, подлежащих страхованию;
· вносить страховые взносы в установленном порядке;
· принимать меры по устранению неблагоприятных факторов воздействия на здоровье граждан (в пределах своей компетенции);
· предоставлять страховой медицинской организации информацию о показателях здоровья граждан, подлежащих страхованию.
Перечисленные обязанности также декларируются вышеназванным Законом.
Обязанность страхователя зарегистрироваться в Территориальном фонде ОМС — самостоятельном некоммерческом финансово-кредитном учреждении, реализующим государственную политику в области ОМС, аккумулирующим финансовые средства на ОМС и распределяющим их между СМО в соответствии с потребностью застрахованных ими граждан на медицинскую помощь, — связана с необходимостью контроля и учета средств платежей страхователей на территории субъекта РФ.
Обязанность страхователя заключить договора ОМС со страховыми медицинскими организациями в отношении граждан, подлежащих страхованию, является его основной обязанностью.
Обязанности страхователя принимать меры по устранению неблагоприятных факторов воздействия на здоровье граждан и предоставлять СМО информацию о показателях здоровья граждан, подлежащих страхованию, являются декларативными.
Ответственность страхователя[править | править исходный текст]
· за нарушение обязанности зарегистрироваться в качестве страхователя в Территориальном фонде ОМС влечет наложение административного штрафа в размере от пятисот до одной тысячи рублей;
· за нарушение установленных законодательством РФ о страховых взносах сроков представления расчета по начисленным и уплаченным страховым взносам в органы государственных внебюджетных фондов, осуществляющие контроль за уплатой страховых взносов, влечет наложение административного штрафа на должностных лиц в размере от трехсот до пятисот рублей.
Ответственность страховых медицинских организаций[править | править исходный текст]
Страховые медицинские организации несут ответственность за качественное исполнение обязательств по контролю качества медицинских услуг, на оплату которых они направляют средства фонда обязательного медицинского страхования. Деятельность страховых медицинских организаций контролируют территориальные фонды обязательного медицинского страхования (ТФОМС). В случае выявления нарушения закона по результатам проверок со стороны ФОМС в соответствии с пунктом 13 статьи 38 ФЗ №326 и с приказом ФОМС от 01.12.2010 №230 «Об утверждении Порядка организации и проведения контроля объемов, сроков, качества и условий предоставления медицинской помощи по обязательному медицинскому страхованию» на страховую компанию налагается штраф [7][8].
Контроль объемов, сроков, качества и условий предоставления медицинской помощи по ОМС[править | править исходный текст]
Федеральным законом «Об обязательном медицинском страховании в Российской Федерации»[1] на страховые медицинские организации возложена обязанность контролировать должный порядок и качество оказания медицинских услуг лечебными учреждениями. Крупные медицинский страховые организации имеют специальные отделы для экспертизы качества медицинских услуг и защиты прав застрахованных. Эти отделы проводят экспертизу(в том числе независимую, с привлечением экспертов из других регионов). Экспертиза проводится выборочно в рабочем порядке, а также по жалобам пациентов (бесплатно для заявителя). В случае выявления нарушений медицинское учреждение несет материальную ответственность в виде удержания части оплаты за оказанные услуги и штрафов. Ряд страховых компаний помогают пострадавшим пациентам в судебных тяжбах с врачами и медучреждениями[9]. Результаты стандартной и независимой экспертизы могут разительным образом отличаться друг от друга. Право на независимую экспертизу закреплено в пункте 3 статьи 58 Федерального закона №323 «Об основах охраны здоровья граждан в Российской Федерации» [10]. Хотя этот пункт вступает в силу только с 1 января 2015 года, в отдельных случаях заявитель может добиться назначения такой экспертизы и до этого срока.
Медико-экономический контроль[править | править исходный текст]
Медико-экономический контроль - установление соответствия сведений об объемах оказанной медицинской помощи застрахованным лицам на основании предоставленных к оплате медицинской организацией реестров счетов условиям договоров на оказание и оплату медицинской помощи по обязательному медицинскому страхованию территориальной программе обязательного медицинского страхования, способам оплаты медицинской помощи и тарифам на оплату медицинской помощи.
Здесь проверяется, в том числе, соответствие объема оказанных услуг (например, частота посещений) принятым официальным стандартам. Медико-экономический контроль осуществляется специалистами страховых медицинских организаций, федерального и территориальных фондов обязательного медицинского страхования[1].
Медико-экономическая экспертиза и экспертиза качества[править | править исходный текст]
Приняты 2 формы экспертизы - медико-экономическая и экспертиза качества. Под медико-экономической экспертизой понимают
установление соответствия фактических сроков оказания медицинской помощи, объема предъявленных к оплате медицинских услуг записям в первичной медицинской документации и учетно-отчетной документации медицинской организации
(статья 40 ФЗ №326).
Экспертиза качества медицинской помощи - выявление нарушений в оказании медицинской помощи, в том числе оценка правильности выбора медицинской технологии, степени достижения запланированного результата и установление причинно-следственных связей выявленных дефектов в оказании медицинской помощи
(статья 40 ФЗ №326).
Экспертиза качества медицинской помощи проводится экспертом качества медицинской помощи, включенным в территориальный реестр экспертов качества медицинской помощи по поручению федерального фонда ОМС, территориального фонда обязательного медицинского страхования или страховой медицинской организации [1]. Экспертиза может иметь целевой или плановый характер.
Санкции для медицинских организаций[править | править исходный текст]
В случае выявленных дефектов качества медицинских услуг, страховая компания применяет к медицинскому учреждению санкции в форме удержания части средств, потраченных на оплату этих услуг[1]. Согласно статье 41 вышеупомянутого закона, неоплата или неполная оплата медицинской помощи, а также уплата медицинской организацией штрафов за неоказание, несвоевременное оказание либо оказание медицинской помощи ненадлежащего качества не освобождает медицинскую организацию от возмещения застрахованному лицу вреда, причиненного по вине медицинской организации. В случае, если застрахованное лицо желает получить компенсацию за физический, материальный и моральный ущерб, причиненный некомпетентными или халатными действиями врачей, ему следует обращаться в суд в гражданском порядке.
Добровольное медицинское страхование[править | править исходный текст]

| В этом разделе не хватает ссылок на источники информации. Информация должна быть проверяема, иначе она может быть поставлена под сомнение и удалена. Вы можете отредактировать эту статью, добавив ссылки на авторитетные источники. Эта отметка установлена 12 мая 2011. |
Добровольное медицинское страхование — вид личного страхования. Оно, в частности, позволяет получать помощь в лечебно-профилактических учреждениях (ЛПУ), не работающих по программе ОМС[11].
Добровольное медицинское страхование принято подразделять на индивидуальное (учитывающее сложность конкретного заболевания конкретного лица) и на коллективное (учитывающее риск возникновения определённых заболеваний у группы лиц).
Страхователями выступают физические лица (как правило по индивидуальным программам — беременность, клещевой энцефалит и т. п.) и работодатели (как правило по коллективным программам — амбулаторно-поликлиническая помощь, стационарное лечение, стоматология).
Застрахованными выступают физические лица.
Выгодоприобретателями являются лечебно профилактические учреждения.
Застрахованные получают бесплатно медицинскую помощь в учреждениях-выгодоприобретателях. Страховщик компенсирует выгодоприобретателю понесенные затраты.
В исключительных случаях (при невозможности получить помощь в ЛПУ, предусмотренному в договоре страхования) допускается возмещение страховщиком понесенных расходов непосредственно застрахованному.
Согласно российскому законодательству, обеспечением и защитой прав застрахованных граждан занимаются:
· орган законодательной власти субъекта РФ
· орган исполнительной власти субъекта РФ
· страхователи (работодатель)
· Территориальный фонд Обязательного Медицинского Страхования (для соответствующей системы)
· страховые медицинские организации и их ассоциации
· орган управления здравоохранением
· профессиональные медицинские ассоциации
· лечебно-профилактические учреждения (поликлиники, больницы)
· лицензионно-аккредитационные комиссии
· органы государственного контроля (прокуратура, антимонопольный комитет, Уполномоченный по правам человека, Представитель Президента РФ, Росздравнадзор)
· субъекты общественного контроля (профсоюзные органы, Общество защиты прав потребителей, СМИ, гражданин)
· субъекты досудебного и судебного разрешения споров.
Платные медицинские услуги предоставляются гражданам медицинскими учреждениями в рамках заключённых договоров в виде профилактической, лечебно-диагностической, реабилитационной, протезно-ортопедической и зубопротезной помощи.
Платные медицинские услуги предоставляются медицинскими организациями на основании перечня работ (услуг), составляющих медицинскую деятельность и указанных в лицензии на осуществление медицинской деятельности, выданной в установленном порядке. Порядок определения цен (тарифов) на медицинские услуги, предоставляемые медицинскими организациями, являющимися бюджетными и казенными государственными (муниципальными) учреждениями, устанавливается органами, осуществляющими функции и полномочия учредителей. Медицинские организации иных организационно-правовых форм определяют цены (тарифы) на предоставляемые платные медицинские услуги самостоятельно.[12]
Платными медицинскими услугами являются:
· виды медицинской помощи, не включённые в перечень гарантированных государством и субъектом РФ;
· медицинские услуги, предоставляемые по желанию граждан, в полном объёме стандарта медицинской помощи, утвержденного Минздравом России, либо по просьбе потребителя в виде осуществления отдельных консультаций или медицинских вмешательств, в том числе в объёме, превышающем объём выполняемого стандарта медицинской помощи;[12]
· медицинские услуги, предоставляемые в плановом порядке гражданам, не имеющим права на их бесплатное получение.
Медицинское страхование выезжающих за рубеж (путешественников)[править | править исходный текст]
Данный вид страхования является добровольным видом страхования, однако наличие полиса страхования медицинских расходов выезжающих за рубеж (ВЗР) является обязательным требованием для получения визы в ряд стран (страны Шенгенского соглашения и др.)
Ведется обсуждение о введении данного вида страхования в число обязательных при оформлении поездки через туристическую фирму[13].
Правилами страхования конкретной страховой компании определяется объем услуг, оплачиваемых полисом ВЗР, но, как правило, это:
· Медицинские услуги — лечение остро возникших заболеваний или травм
· Медико-транспортные услуги — доставка пациента до больницы, перевозка из одной больницы в другую, при необходимости — эвакуация пациента в страну постоянного проживания, с сопровождением.
· Репатриация останков
Как правило, по правилам страхования ВЗР не оплачивается лечение:
· онкологических заболеваний
· состояний, связанных с беременностью и родовспоможением
· психиатрических заболеваний и их последствий
· травм, полученных в состоянии алкогольного или наркотического опьянения
· системных заболеваний соединительной ткани
· солнечной аллергии и солнечных ударов
· заболеваний, возникших во время природных катастроф — землетрясений, извержений вулканов, цунами
Для организации медицинской помощи за рубежом страховые компании привлекают компанию-ассистанс.
ВИЧ — вирус иммунодефицита человека, вызывающий ВИЧ-инфекцию — заболевание, последняя стадия которой известна каксиндром приобретённого иммунодефицита (СПИД). Вирус передаётся через прямой контакт слизистых оболочек (при наличии на них микроповреждений) или крови с содержащими ВИЧ кровью, спермой, влагалищными выделениями, предсеменной жидкостью игрудным молоком. В ходе ВИЧ-инфекции у одного и того же человека возникают новые штаммы (разновидности) вируса, которые различаются по скорости воспроизведения и способности инфицировать.
Распространение ВИЧ-инфекции связано:
· с незащищенными половыми контактами;
· использованием заражённых вирусом шприцев, игл и других медицинских и парамедицинских инструментов (особенно потребителями инъекционных наркотиков);
· передачей вируса от инфицированной матери ребёнку во время родов или при грудном вскармливании.
В развитых странах обязательная проверка донорской крови в значительной степени сократила возможность передачи вируса при её использовании.
ВИЧ заражает прежде всего клетки иммунной системы (CD4+ Т-лимфоциты, макрофаги и дендритные клетки), а также некоторые другие типы клеток. Инфицированные ВИЧ CD4+ Т-лимфоциты постепенно гибнут. Их гибель обусловлена главным образом тремя факторами
1. Непосредственное разрушение клеток вирусом
2. Запрограммированная клеточная смерть
3. Убийство инфицированных клеток CD8+ Т-лимфоцитами. Постепенно субпопуляция CD4+ Т-лимфоцитов сокращается, в результате чего клеточный иммунитет снижается, и при достижении критического уровня количества CD4+ Т-лимфоцитов организм становится восприимчивым к оппортунистическим (условно-патогенным) инфекциям.
Своевременно начатое лечение антиретровирусными препаратами (ВААРТ) останавливает прогрессию ВИЧ-инфекции и снижает риск развития СПИД до 0,8-1,7 %[3][4][5]. Однако антиретровирусные препараты широко доступны только в развитых и некоторых развивающихся (Бразилия) странах по причине их высокой цены.
По оценке Объединённой программы ООН по ВИЧ/СПИД (ЮНЭЙДС) и Всемирной организации здравоохранения (ВОЗ), с 1981 по 2006 от болезней, связанных с ВИЧ-инфекцией и СПИД умерли 25 миллионов человек. Таким образом, пандемия ВИЧ-инфекции является одной из наиболее губительных эпидемий в истории человечества (однако темпы развития заболеваемости СПИД в 21 веке оказались гораздо ниже, чем по прогнозам, разработанным в конце 20 века). Например, в 2006 году ВИЧ-инфекция стала причиной смерти около 2,9 миллиона человек. К началу 2007 года во всем мире около 40 миллионов человек (0,66 % населения Земли) являлись носителями ВИЧ[6]. Две трети из общего числа ВИЧ-инфицированных живут в странах Африки к югу от пустыни Сахары. В наиболее пострадавших от пандемии ВИЧ-инфекции и СПИД странах эпидемия препятствует экономическому росту и увеличивает бедность населения[7].
ВИЧ-инфекция — вирусное заболевание, вызываемое вирусом иммунодефицита человека. Последней стадией заболевания является СПИД.
Период от инфицирования вирусом иммунодефицита человека до развития СПИД длится в среднем 9 — 11 лет[67]. Статистические данные многочисленных исследований, проведённых в различных странах за период времени более двух десятилетий, подтверждают это заключение. Эти цифры справедливы лишь для случаев, когда ВИЧ-инфекция не подвергается никакой терапии.
Группы риска[править | править исходный текст]
Группы повышенного риска:
· лица, употребляющие инъекционные наркотики, использующие общую посуду для приготовления наркотика (распространение вируса через иглушприца и общую посуду для растворов наркотиков); а также их половые партнёры[68].
· лица (независимо от сексуальной ориентации), практикующие незащищённый анальный секс[69](средняя вероятность заражения пассивного партнёра после одного полового контакта - 1%, активного - 0.06%) (в частности, примерно 25% случаев незащищённого анального секса среди серопозитивных геев составляют так называемые «barebackers» [составляющие около 14% всех геев в исследованной выборке] — лица, сознательно избегающие использования презервативов, несмотря на свою осведомлённость о возможности заражения ВИЧ[70][71][72][73]; небольшую долю среди barebackers составляют «bug chasers» — лица, целенаправленно стремящиеся заразиться ВИЧ и выбирающие в качестве партнёров для секса ВИЧ-позитивных или потенциально позитивных индивидуумов, называемых «gift-givers»[74][75])
· лица, практикующие незащищённый вагинальный секс[68])(вероятность заражения пассивного партнёра после одного полового контакта - 0.01-0.32%, активного - 0.01-0.1%, и может варьировать в широких пределах, в зависимости от конкретных условий)[76](в частности, этот путь заражения является преобладающим в Африке[68]; в 2007 году в Восточной Европе 42% новых ВИЧ-инфекций было обусловлено гетеросексуальными контактами[77])
· лица, практикующие незащищенный оральный секс (фелляция, куннилингус и анилингус), с меньшей степенью риска, нежели при вагинальном и анальном сексе[78][79] (вероятность заражения пассивного партнёра после одного полового контакта - 0.03%, в среднем, и может изменяться в широких пределах, в зависимости от конкретных условий)[80][81]
· лица, которым сделали переливание непроверенной донорской крови[82];
· врачи[83];
· больные другими венерическими заболеваниями[84];
· проститутки и их клиенты[68]
Патогенез[править | править исходный текст]
Последние данные говорят о том, что основным фактором патогенеза ВИЧ является гиперактивация иммунной системы в ответ на инфекцию [85] [86]. Одной из черт патогенеза является гибель CD4+ Т-клеток (Т-хелперов), концентрация которых медленно, но неуклонно снижается. Особенно значительные негативные последствия имеет гибель заражённых ВИЧ CD4+ T-лимфоцитов центральной памяти. Также снижается количество дендритных клеток, профессиональных антиген-презентирующих клеток. Причины гибели дендритных клеток остаются неясными.
Некоторые причины гибели хелперов:
1. Программируемая клеточная гибель (апоптоз) незаражённых хелперов.
2. Взрывная репродукция вируса в заражённых клетках.
3. Атака заражённых клеток цитотоксическими лимфоцитами.
4. Адсорбция свободного gp120 на незаражённых CD4+ хелперах с их последующей атакой цитотоксическими лимфоцитами.
Кроме того, в лабораторных условиях, в культурах клеток, наблюдалось слияние мембран заражённых и незаражённых хелперов с образованием нежизнеспособных симпластов.
Основной причиной гибели Т-клеток при ВИЧ-инфекции является программируемая клеточная гибель (апоптоз). Даже на стадии СПИД уровень инфицированности CD4+ клеток периферической крови составляет 1:1000, что говорит о том, что вирус сам по себе не способен убить такое количество клеток, которое погибает при ВИЧ-инфекции. Также не объяснить столь массовую гибель Т-клеток и цитотоксическим действием других клеток.
В то же время, основным местом, где происходит репликация ВИЧ на всех стадиях ВИЧ-инфекции является вторичная лимфоидная ткань[87]. Наиболее интенсивно репликация ВИЧ происходит в лимфоидной ткани, ассоциированной с кишечником (англ. Gut-associated lymphoid tissue, GALT). Инфицированные Т-клетки памяти в этой ткани встречаются в 10-100, а иногда в почти в 1000 раз чаще, чем в периферической крови. Это объясняется, в первую очередь, высоким содержанием CD4+CCR5+ Т-клеток в этой ткани, которые являются хорошими мишенями для инфицирования ВИЧ. Для сравнения: в периферической крови таких клеток всего 11.7%, ткани лимфоузлов 7.9%, в то время как в лимфоидной ткани ассоциированной с кишечником – 69.4%[88]. Выраженное истощения СD4 клеток обусловленное репликацией ВИЧ, в лимфоидной ткани кишечника, возникает через несколько недель после инфицирования, и сохраняется на всех стадиях ВИЧ-инфекции[89]. ВИЧ-инфекция, нарушает проницаемость слизистой для веществ микробного происхождения, таких как липополисахариды грамотрицательных бактерий. Эти вещества, попадая в кровоток, являются причиной хронической неспецифической гиперактивации врожденного и адаптивного иммунитета[90]. Следовательно, ВИЧ-инфекция является, главным образом, болезнью слизистой кишечника, и желудочно-кишечный тракт, является главным местом репликации ВИЧ[91]. Принципиально важную роль, в снижении количества девственных(наивных) лимфоцитов является, вызванное хронической иммунной активацией изменения структуры лимфоидной ткани лимфоузлов. После эмиграции с тимуса, наивные Т-лимфоциты формируют запас долгоживущих клеток, которые циркулируют между тканями и вторичными лимфоидными органами. Часть из них, гибнет вследствие апоптоза, а часть время от времени делится, восполняя запас погибших клеток. При этом во все периоды жизни, число клеток, которые появляются вследствие деления, превышает тимический экспорт[92]. Для предотвращения апоптоза этих клеток, на каждом этапе их развития, им необходимые определенные сигналы выживания. Такой сигнал реализуется, когда во время контакта Т-клеточного рецептора(TCR) с комплексом собственный антиген - MHC I (англ. MHC, major histocompatibility complex - Главный комплекс гистосовместимости), девственный лимфоцит получает стимуляцию интерлейкином-7 (ИЛ-7). Вхождение девственных Т-клеток в лимфоидную ткань и взаимодействие с клетками микроокружения которые синтезируют ИЛ-7 (например стромальными клетками лимфоузлов, дендритными клетками[93]), есть критическим фактором для сохранения популяции девственных Т-клеток. Высокоорганизованная структура вторичной лимфоидной ткани, чрезвычайно важна для выживания Т-клеток и обеспечения иммунного ответа через взаимодействие Т-лимфоцитов и антигенпрезентирующих клеток. Хроническая иммунная активация и репликация ВИЧ в лимфоидной ткани приводит к разрушению этой структуры, и чрезмерному накоплению коллагена, а в конечном счете – к фиброзу лимфоузлов. Избыточная продукция коллагена, есть побочным эффектом попытки противодействия регуляторных Т-клеток (Treg) негативным последствиям иммунной активации. Фибробласты, стимулированные цитокинами (такими как TGF-β1) регуляторных Т-клеток производят коллаген, накопления которого разрушает структуру лимфоидной ткани, и лишает девственные Т-клетки доступа к источнику ИЛ-7. Это приводит к истощению их запаса, а также к ограничению возможности его восстановления при подавлении репликации ВИЧ на ВААРТ[94].
Нарушения в работе иммунной системы со временем нарастают вплоть до полной неспособности осуществлять свою основную функцию — защиту организма от болезнетворных организмов. На фоне гиперактивации часто возникают лейкозы, что в совокупности приводит к тому, что факультативные паразиты, которые сосуществуют в здоровом организме под контролем иммунной системы, выходят из под контроля, становясь гибельными для организма.
Основной резервуар ВИЧ в организме — макрофаги и моноциты:
· В них не происходит взрывающей репродукции.
· Выход происходит через комплекс Гольджи.
И в случае с ВИЧ макрофаги, основной задачей которых является удаление инфекции, активно способствуют размножению вируса.
Также, следует отметить, что система врождённого иммунитета не способна во время острой ВИЧ-инфекции эффективно распознавать вирус и стимулировать своевременный адекватный специфический Т-клеточный ответ [95].
По мнению некоторых исследователей, иммунная система плохо распознаёт ВИЧ как чужеродную инфекцию, по той причине, что 45% генома человека состоят из эндогенных ретроэлементов (эндогенных ретровирусов и ретротранспозонов). По мнению этих авторов, антитела, возникающие вследствие реакции на белок gp-120 только способствуют усилению «инфекции», а не её подавлению. При этом они ссылаются на феномен антитело-зависимого усиления инфекционности вируса. На этом основании, они делают вывод, что иммунная система человека своим ответом только способствует размножению вируса, поэтому создание ВИЧ-вакцины, подобной вакцине от вируса оспы невозможно[96]. Следует отметить, что эта точка зрения не находит поддержки многих исследователей ВИЧ. Кроме того, она противоречит тому факту, что принципиальная возможность создания вакцины против ВИЧ доказана. В 2009 году испытание вакцины RV144 в Таиланде показало эффективность в предотвращении инфекций[97][98].
Стадии инфекционного процесса[править | править исходный текст]

| В этом разделе не хватает ссылок на источники информации. Информация должна быть проверяема, иначе она может быть поставлена под сомнение и удалена. Вы можете отредактировать эту статью, добавив ссылки на авторитетные источники. Эта отметка установлена 27 июля 2012. |
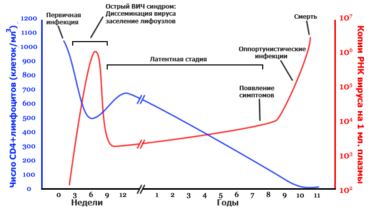

Количество CD4 лимфоцитов и копий РНК вируса в крови больного с момента инфицирования до терминальной стадии.[99] Число CD4+ T лимфоцитов (клеток/mm³)
Число копий РНК вируса на мл. плазмы
Общая продолжительность составляет в среднем 10 лет. В течение всего этого времени наблюдается постоянное снижение количества лимфоцитов в крови пациента, что в конечном итоге становится причиной смерти.
Период окна (период сероконверсии — до появления детектируемых антител к ВИЧ) — от 2-х недель до 1 года (у людей с ослабленным иммунитетом от 2-х недель до 6 месяцев[100]).
Продромальный период — стадия первичного инфицирования, до 1 месяца. Клинические проявления:субфебрильная температура, крапивница, стоматит, воспаление лимфатических узлов — они становятся увеличенными, мягкими и болезненными (проходит под маской инфекционного мононуклеоза). Максимальная концентрация вируса, антител появляется только в самом конце продромального периода.
Латентный период — 5-10 лет, единственное проявление — стойкое увеличение лимфатических узлов (плотные, безболезненные) — лимфоаденопатия.
ПреСПИД — продолжительность 1-2 года — начало угнетения клеточного иммунитета. Часто рецидивирующий герпес — долго не заживающие изъязвления слизистой рта, половых органов, стоматит. Лейкоплакия языка (разрастание сосочкового слоя — «волокнистый язык»). Кандидоз — слизистой рта, половых органов.
Терминальная стадия — СПИД — 1-2 года.
Генерализация оппортунистических инфекций и опухолей:
· заболевание туберкулёзом (в том числе и птичьим)
· сальмонеллы — переход в генерализованную форму, энцефалит, менингит.
· Legionella pneumophila
· все вирусы гриппа, вирус простого герпеса.
· простейшие — криптоспоридии, токсоплазма (менингоэнцефалит с летальным исходом)
· грибы — кандида, гистоплазма, криптококк, плесневые грибы.
· злокачественные опухоли.
· саркома Капоши.
· лимфомы.
· пневмоцистная пневмония
Диагностика[править | править исходный текст]
Течение ВИЧ-инфекции характеризуется длительным отсутствием существенных симптомов болезни[101]. Диагноз ВИЧ-инфекции ставится на основании лабораторных данных: при выявлении в крови антител к ВИЧ. Антитела к ВИЧ в период острой фазы, как правило, не обнаруживают. В первые 3 мес. после заражения антитела к ВИЧ выявляются у 96-97% пациентов, через 6 мес. — у остальных 2-3%, а в более поздние сроки — только у 0,5-1 % (источник Centers for Disease Control and Prevention USA, 2009г). В стадии СПИД регистрируют существенное снижение содержания антител в крови. Первые недели после инфицирования представляют собой «период серонегативного окна», когда антитела к ВИЧ не выявляются. Поэтому отрицательный результат тестирования на ВИЧ в этот период не означает, что человек не инфицирован ВИЧ и не может заразить других.
Для диагностики поражения слизистой оболочки рта у ВИЧ-инфицированных больных принята рабочая классификация, утверждённая в Лондоне, в сентябре 1992 года. Все поражения разделены на 3 группы:
· 1 группа — поражения, чётко связанные с ВИЧ-инфекцией. В эту группу включены следующие нозологические формы:
· кандидозы (эритематозный, псевдомембранозный, гиперпластический, атрофический);
· волосистая лейкоплакия;
· маргинальный гингивит;
· язвенно-некротический гингивит;
· деструктивный пародонтит;
· саркома Капоши;
· неходжкинская лимфома.
· 2 группа — поражения, менее чётко связанные с ВИЧ-инфекцией:
· бактериальные инфекции;
· болезни слюнных желёз;
· вирусные инфекции;
· тромбоцитопеническая пурпура.
· 3 группа — поражения, которые могут быть при ВИЧ-инфекции, но не связанные с нею.
Наибольший интерес вызывают и наиболее часто встречаются поражения, относящиеся к 1 группе.
В России при постановке диагноза ВИЧ-инфекция проводится дотестовое и послетестовое консультирование пациента, разъяснение основных фактов о заболевании. Пациенту предлагается встать на учёт в территориальный центр профилактики и борьбы со СПИД для бесплатного диспансерного наблюдения врачом-инфекционистом. Приблизительно раз в полгода рекомендуется сдавать анализы (на иммунный статус и на вирусную нагрузку) для контроля состояния здоровья. В случае значительного ухудшения этих показателей рекомендуется прием антиретровирусных препаратов (терапия бесплатна, доступна практически во всех регионах).
Терапия[править | править исходный текст]
До настоящего времени не разработано лечения ВИЧ-инфекции, которое могло бы устранить ВИЧ из организма.
Современный способ лечения ВИЧ-инфекции (т. н. высокоактивная антиретровирусная терапия) замедляет и практически останавливает прогрессирование ВИЧ-инфекции и её переход в стадию СПИД, позволяя ВИЧ-инфицированному человеку жить полноценной жизнью. При использовании лечения и при условии, что эффективность лекарств сохраняется, продолжительность жизни человека ограничивается не ВИЧ, а лишь естественными процессами старения. Однако после длительного использования одной и той же схемы терапии, через несколько лет, вирус мутирует, приобретая резистентность к применяемым препаратам, и для дальнейшего контроля над прогрессированием ВИЧ-инфекции необходимо применять новые схемы лечения с другими препаратами. Поэтому любая существующая на сегодняшний день схема лечения ВИЧ-инфекции рано или поздно становится неэффективной. Также, во многих случаях, пациент не может принимать отдельные препараты по причине индивидуальной непереносимости. Поэтому грамотное применение терапии отсрочивает развитие СПИД на неопределённое время. На сегодняшний день появление новых классов препаратов в основном нацелено на уменьшение побочных эффектов от приема терапии, поскольку продолжительность жизни ВИЧ-положительных людей, принимающих терапию, практически сравнялась с продолжительностью жизни ВИЧ-отрицательного населения. В период более позднего развития ВААРТ (2000—2005 гг.) выживаемость ВИЧ-инфицированных больных при исключении больных с гепатитом С достигает 38,9 лет (37,8 — для мужчин и 40,1 — для женщин).[71][72]
Важное значение придаётся поддержанию здоровья ВИЧ-положительного немедикаментозными средствами (правильное питание, здоровый сон, избегание сильных стрессов и длительного нахождения на солнце, здоровый образ жизни), а также регулярный (2-4 раза в год) мониторинг состояния здоровья у врачей-специалистов по ВИЧ.
Устойчивость (иммунитет) к ВИЧ[править | править исходный текст]
Несколько лет назад[ когда? ] был описан генотип человека, устойчивый к ВИЧ. Проникновение вируса в иммунную клетку связано с его взаимодействием с поверхностным рецептором: белком CCR5. Но делеция (утеря участка гена) CCR5-дельта32 приводит к невосприимчивости её носителя к ВИЧ. Предполагается, что эта мутация возникла примерно две с половиной тысячи лет назад и со временем распространилась в Европе.
Сейчас к ВИЧ фактически устойчив в среднем 1% европейцев, 10-15% европейцев имеют частичную сопротивляемость к ВИЧ [2].
Учёные Ливерпульского университета объясняют такую неравномерность тем, что мутация CCR5 усиливает сопротивляемость к бубонной чуме. Поэтому после эпидемий «чёрной смерти» 1347 года (а в Скандинавии ещё и 1711 года) доля этого генотипа выросла.
Мутация в гене CCR2 также уменьшает шанс проникновения ВИЧ в клетку и приводит к задержке развития СПИД.
Существует небольшой процент людей (около 10% всех ВИЧ-положительных), в крови которых присутствует вирус, однако СПИД у них не развивается в течение долгого времени (т. н. непрогрессоры).
Обнаружено, что одним из главных элементов антивирусной защиты человека и других приматов является белок TRIM5a, способный распознавать капсид вирусных частиц и препятствовать размножению вируса в клетке. Данный белок у человека и других приматов имеет различия, которые обуславливают врожденную устойчивость шимпанзе к ВИЧ и родственным ему вирусам, а у человека — врожденную устойчивость к вирусу PtERV1[102].
Другой важный элемент антивирусной защиты — интерферон-индуцируемый трансмембранный белок CD317/BST-2 (bone marrow stromal antigen 2), получивший также название «tetherin» за его способность подавлять выделение вновь образовавшихся дочерних вирионов посредством их удержания на поверхности клетки[63][64][103]. CD317 — трансмембранный белок 2го типа с необычной топологией — трансмембранный домен рядом с N-концом и гликозилфосфатидилинозитол (GPI) на С-конце; между ними расположен внеклеточный домен[104]. Показано, что CD317 непосредственно взаимодействует со зрелыми дочерними вирионами, «привязывая» их к поверхности клетки[105]. Для объяснения механизма такого «привязывания» предложено четыре альтернативных модели, согласно которым две молекулы CD317 формируют параллельный гомодимер; один или два гомодимера связываются одновременно с одним вирионом и клеточной мембраной. При этом с мембраной вириона взаимодействуют либо оба мембранных «якоря» (трансмембранный домен и GPI) одной из молекул CD317, либо один из них[105]. Спектр активности CD317 включает, по крайней мере, четыре семейства вирусов: ретровирусы, филовирусы, аренавирусы и герпесвирусы[103]. Активность данного клеточного фактора ингибируется белками Vpu ВИЧ-1, Env ВИЧ-2 и SIV, Nef SIV, гликопротеином оболочки вируса Эбола и белком К5 герпесвируса саркомы Капоши[59][60][65][66][103][106][107][108]. Обнаружен кофактор белка CD317 — клеточный белок ВСА2 (Breast cancer-associated gene 2; Rabring7, ZNF364, RNF115) — Е3 убиквитин-лигаза класса RING. BCA2 усиливает интернализацию вирионов ВИЧ-1, «привязанных» белком CD317 к клеточной поверхности, в CD63+ внутриклеточные везикулы с их последующим разрушением в лизосомах[109].
Передача вируса[править | править исходный текст]
ВИЧ может содержаться практически во всех биологических жидкостях организма. Однако достаточное для заражения количество вируса присутствует только в крови, сперме, влагалищном секрете, предсемeнной жидкости, лимфе и грудном молоке (грудное молоко опасно только для младенцев — в их желудке ещё не вырабатывается желудочный сок, который убивает ВИЧ). Заражение может произойти при попадании опасных биожидкостей непосредственно в крово- или лимфоток человека, а также на повреждённые слизистые оболочки (что обусловливается всасывающей функцией слизистых). Если кровь ВИЧ-инфицированного попадает на открытую рану другого человека, из которой кровь течет, заражения, как правило, не происходит.
ВИЧ является нестойким — вне среды организма при высыхании крови (спермы, лимфы и влагалищного секрета) он погибает. Бытовым путём заражения не происходит. ВИЧ практически моментально погибает при температуре выше 56 градусов Цельсия.
Однако при внутривенных инъекциях вероятность передачи вируса очень велика — до 95 %. Чтобы снизить вероятность передачи ВИЧ (до долей процента) в таких случаях, врачам назначают четырёхнедельный курс высокоактивной антиретровирусной терапии. Химиопрофилактика может быть назначена и другим лицам, подвергшимся риску инфицирования. Химиотерапия назначается не позднее чем через 72 часа после вероятного проникновения вируса.
Многократное использование шприцев и игл наркопотребителями с большой вероятностью приводит к передаче ВИЧ. Для предотвращения этого создаются специальные благотворительные пункты, в которых наркопотребители могут получить бесплатно чистые шприцы в обмен на использованные. К тому же молодые наркопотребители почти всегда сексуально активны и склонны к незащищённым половым контактам, что создаёт дополнительные предпосылки для распространения вируса.
Данные о передаче ВИЧ при незащищённом половом контакте по различным источникам сильно отличаются. Риск передачи в значительной степени зависит от типа контакта (вагинальный, анальный, оральный и т. д.) и роли партнёра (вводящая сторона/принимающая сторона).[ источник не указан 515 дней ]
Проблема злокачественных новообразований является общемировой. Ежегодно во всем мире диагностируется 10 млн. случаев злокачественных опухолей. При этом около 8 млн. больных умирает от рака. В России в 2006 рак был диагностирован почти у 450 тысяч человек.
Актуальность развития социально-медицинской работы с онкологическими больными во многом обусловлена необходимостью расширения мер социальной защищенности. Неуклонный рост онкозаболеваемости вызывает необходимость реформированности системы организации онкологической помощи. Это позволит решать прежние задачи на новом качественном уровне и обеспечить выполнение вновь появившихся стандартов социально-медицинской работы в онкологии.
Важнейшую роль играет организация восстановления больного не только в рамках учреждения онкологического профиля, в амбулаторных условиях, но и по месту жительства - оказание помощи семьям, в которых живут онкологические больные. В таких семьях возникает множество сложных проблем, в том числе медицинских, экономических, проблем ухода, психологических проблем, связанных с тяжелым заболеванием и с трудностями в установлении контакта с ними, проблемы приобретения специального оборудования, социальные проблемы, связанные с формированием специального уклада жизни семьи.
Концепция социально-медицинской работы в онкологии построена на принципе междисциплинарного подхода к осуществлению помощи больным со злокачественными новообразованиями. Такой принцип предполагает с целью повышения эффективности терапии и качества жизни пациентов и их семей, одновременно с комплексным специальным лечением, оказание им и их семьям различных видов социальной и психологической поддержки на всех этапах специализированной помощи, от момента установления диагноза до выздоровления и возвращения этой категории лиц к прежнему социальному положению посредством участия в процессе лечения и диспансерного наблюдения помимо профессиональных онкологов и врачей различных специальностей, психолога и специалиста по социальной работе. Концепция строится на выделении обобщенных групп и работе с ними по дифференцированным, но соответствующим общим принципам социально-медицинской работы в онкологии программам помощи. [3, с. 12-15]. Больные с онкопатологией - главный объект внимания социально-медицинской работы в онкологии. Главный, но не единственный, так как семья больного, занимая определенное место в команде, борющейся за его жизнь, принимает на себя часть проблем и тем самым сама превращается в объект заботы социальной службы.
Организация медицинской помощи больным с далеко зашедшими формами злокачественных опухолей представляет собой одну из сложных и нерешенных до сих пор проблем. Однако не менее важной проблемой является оказание таким больным социальной помощи, в которой они нуждаются не меньше, а может быть и гораздо больше. У половины больных рак диагностируется в запущенных стадиях, когда полное излечение уже невозможно. Большинство онкобольных получают симптоматическое лечение в домашних условиях. Средняя продолжительность жизни таких больных колеблется от нескольких месяцев до 1,5 - 2 лет, при этом последние месяцы жизни больного, как правило, сопровождаются тяжелыми болями, связанными с прогрессированием основного заболевания и нарастающей кахексией. Несомненно, что многие из этих больных нуждаются в госпитализации. Однако специализированные онкологические стационары не могут взять на себя заботу об этих пациентах, поскольку, в виду запущенности опухолевого процесса они не подлежат радикальному лечению. Такие люди нуждаются в паллиативной помощи. [4, с. 35-37].
На сегодняшний момент в России умирают на дому свыше 90 % онкологических больных. К сожалению, печальная реальность современного российского здравоохранения состоит в том, что больные с четвертой стадией онкологического процесса «неперспективны» в плане радикальных методов лечения. Согласно Приказу МЗ РФ № 590 от 1986 г. онкологические больные получают помощь либо участкового терапевта в виде назначения наркотиков, либо в терапевтическом отделении по месту жительства. Отсутствие гарантий обезболивания, страх боли, превышающий страх смерти, социальная и экономическая беззащитность и беспомощность вызывает целую гамму реактивных состояний, что приводит порой к очень трагическому финалу - суициду среди больных и их родственников.
Все это свидетельствует о необходимости создания хосписов и использования дифференцированного подхода при составлении мероприятий, выполняемых по социально-медицинской работе, о потребности в социальной защищенности, в медицинском наблюдении, в проведении паллиативной Помощи. В связи с этим остро стоит вопрос о подготовке специалистов, способных осуществлять социально-медицинскую работу в отношении онкологических больных. [2, с. 21-24].
В настоящее время в России функционируют 45 хосписов, еще около 20 находятся в стадии формирования. Нужно отметить, что медсестры незнакомы в полной мере со спецификой паллиативного ухода, а также с основами психологической поддержки неизлечимых больных. Поскольку за небольшой срок существования в России хосписов стали очевидными преимущества паллиативной помощи для группы неизлечимых больных и необходимость дальнейшего развития хосписного движения, то совершенно очевидна роль в этом специалистов по социальной работе.
Именно специалисты по социальной работе в сотрудничестве с врачами, психологами, способны успешно решать стоящие перед ними задачи: оказывать помощь и достигать эффективного взаимопонимания с учетом психологических и духовных потребностей тяжелобольных и умирающих пациентов, а также психологических проблем семьи и других лиц, играющих важную роль в жизни больного.
Хоспис - это не обычное лечебно-профилактическое учреждение, а медико-социальное, призванное оказать не только медицинскую помощь инкурабельным больным, но и оказывать помощь в решении социальных, психологических, духовных проблем, стоящих перед пациентом и его близкими. Хоспис - это учреждение, где умирающему человеку помогают прожить оставшуюся жизнь без чувства страха, по возможности полноценно. Центры паллиативного лечения (хосписы) представляют собой стационары, предусматривающие помещение больных на 2-3 недели для оказания того или иного вида симптоматического лечения, в том числе обезболивания, когда это невозможно осуществить в домашних условиях или в дневном стационаре. Хоспис является государственным учреждением, предназначенным для инкурабельных онкологических больных с целью обеспечения паллиативного лечения, подбора необходимой обезболивающей терапии, оказания медико-социальной помощи, ухода, психосоциальной реабилитации, а также психологической поддержки родственников на период болезни и утраты близкого.
Согласно приложению к Приказу Минздрава РФ от 08.09.1992 г. № 247 «О включении в номенклатуру учреждений здравоохранения хосписов», хосписы и отделения паллиативной помощи являются медико-социальными учреждениями. При этом причиной госпитализации в стационары хосписов и отделения паллиативной помощи более 30 % пациентов являются социальные или социально-медицинские показания, поэтому медицинский аспект помощи инкурабельным больным неразрывно связан с деятельностью социального работника в хосписе. Социального работника и медицинский персонал хосписа объединяет главная задача - облегчить боль и страдание, создание для пациента и его семьи лучшего качества жизни, а при состояниях, не совместимых с жизнью, - помочь больному достойно и без мучений встретить свой конец.В организации работы хосписов состоит полноценная паллиативная помощь Речь идет о том, чтобы пациенту была дана возможность последние месяцы и дни вести содержательную, наполненную жизнь. Т.е. цель паллиативной помощи - обеспечить максимально возможное высокое качество жизни для больного и его семьи, обеспечить достойное человека умирание.Паллиативная помощь - это активная всеобъемлющая забота о больных, болезнь которых не поддается излечению, а также контролирование боли и других симптомов. Так как паллиативная помощь располагает богатым арсеналом средств, направленных на облегчение тягостных симптомов и создание комфорта для пациента, многие ее возможности могут и должны использоваться на ранних стадиях болезни как компонент комплексного лечения злокачественных опухолей. Таким образом, паллиативная помощь должна всегда дополнять противоопухолевое лечение.
Главной задачей паллиативной помощи является поддержка состояния благополучия, а иногда и улучшение общего самочувствия больного, находящегося в терминальной стадии заболевания. Поэтому элементы паллиативной помощи должны осуществляться с первых же дней лечения больного. Это повысит качество его жизни на всех этапах болезни и предоставит врачу больше возможностей для проведения противоопухолевой терапии. [5, с. 8-9]. Имея достаточную информацию о течении заболевания, врач и больной совместно могут выбрать рациональные пути борьбы с ним. Выбирая ту или иную тактику лечения онкологического больного, врач должен обязательно включать в нее, наряду с противоопухолевым лечением, элементы паллиативного лечения с учетом биологического и эмоционального состояния больного, его социального и психологического статуса. Только с учетом всех этих факторов можно рассчитывать на успех, на улучшение качества жизни пациента, что и является конечной задачей при решении проблемы оказания паллиативной помощи онкологическим больным в терминальной стадии болезни.
Программа паллиативного лечения включает в себя ряд компонентов: 1) помощь на дому; 2) консультативная помощь; 3) дневные стационары. В программе паллиативной помощи специалисты обеспечивают как физический уход, так и поддержку эмоциональной и духовной сфер пациента и его семьи. Способность интуитивно понимать каждого пациента как личность, принимать его переживания, проникать в глубины ощущений и чувств, распознавать корни тех или иных форм и способов поведения - составляет сущность антропологического подхода в оказании помощи инкурабельным больным и их семьям, является основополагающим в профессиональной характеристике личности социального работника. Интегративная антропология в паллиативной медицине в определенной мере восполняет существующую разобщенность медицины, социальной работы, психологии, права. Современной целью интегративной антропологии в паллиативной медицине является обеспечение психобиологическим знанием психологов, социальных работников, терапевтов, социологов, юристов, медиков. Интегративный подход - теоретическая основа социальной работы в хосписе. [1, с. 374].
Важными характеристиками социального работника являются гуманистическое, позитивное отношение, высокая положительная самооценка, легкость выражения эмоций, эмоциональная открытость и теплота, эмоциональная устойчивость, отсутствие тревожности как личностной черты, толерантность к фрустрации, неагрессивное, необвинительное поведение в конфликтных ситуациях, эмпатичность, высокая степень личностной социальной ответственности. [1, с. 373]
Личность социального работника в аспекте профессиональной деятельности рассматривается как один из серьезных факторов достижения успеха в решении вопросов организации, управления и внедрения спектра социальных услуг «обреченным» больным и их ближайшему окружению в системе паллиативной медицины и ухода.
Таким образом, помимо лечения злокачественных новообразований, социально-медицинская работа с онкобольными включает в себя медико-социальное обслуживание инкурабельных больных, а также организацию хосписного обслуживания. Универсальность организации социально-медицинской помощи инкурабельным больным в хосписе является наиболее эффективной формой, которая позволяет более полно удовлетворить их социальные, психологические и медицинские нужды.
Введение в штат паллиативной медицины социального работника позволит реально повысить эффективность работы хосписа, качественно улучшить жизнь инкурабельных больных и их семей и скоординировать деятельность персонала на выполнение своих непосредственных обязанностей.
Date: 2015-09-05; view: 361; Нарушение авторских прав; Помощь в написании работы --> СЮДА... |