
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Предрасполагающие факторы
- ОРВИ, охлаждение, метеорологические факторы (низкая температура и повышенная влажность, скорость ветра - чаще весной и осенью).
- Вакцинация;
- укусы насекомых (ос, пчел), укус змей;
- аллергия, наследственная предрасположенность.
Клиника:
1. Синдром интоксикации - повышение температуры, недомогание, головная боль, резкая бледность кожи.
2. Отечный синдром - вначале появляется по утрам пастозность век, затем выраженный отек лица, ног в области лодыжек и голеней (плотные, холодные).
3. Синдром артериальной гипертензии - повышенное АД и систолическое и диастолическое на 30-50 мм. рт. ст. —> жалобы на головную боль, тошноту, иногда может быть рвота.
4. Мочевой синдром - может быть выраженная протеинурия (белок повышается до 1-3 г/л), гематурия (микрогематурия - эритроциты до 50 в поле зрения, цвет мочи неизменен, макрогематурия - эритроциты больше 50, цвет «мясных помоев»), цилиндрурия (показатель тяжести поражения почек).
5. Олигурия - снижение суточного диуреза до 80-100 мл в сутки длится 3-7 дней.
6. Болевой синдром - боли в поясничной области.
В зависимости от клинико-лабораторных проявлений выделяют 3 основные
Формы ГН: гематурическую, нефротическую, смешанную.
При гематурической форме преобладает макрогематурия или упорная микрогематурия. Протеинурия не выражена, нередко отмечается повышение АД. Функция почек длительно остается нормальной.
Нефротическая форма протекает с массивной протеинурией и выраженными отеками. Функция почек долго остается в норме.
Для смешанной формы характерно сочетание клиники нефротической формы
с гипертензией и гематурией. Заболевание протекает неблагоприятно, рано развивается ХПН - хроническая почечная недостаточность.
Осложнения: ОПН, ХПН, сердечная недостаточность.
Диагностика: ОАМ, моча по Зимницкому, определение суточного диуреза, ОАК, кровь на биохимический анализ (остаточный азот, мочевина, креатинин,
белок и его фракции),УЗИ почек, экскреторная урография.
Принципы лечения:
- госпитализация;
- режим строгий постельный (расширение режима только при отсутствии жалоб, ликвидации отеков и макрогематурии) - до полупостельного (разрешается есть за столом, туалет в палате и т.д.);
- согревание почек (ношение «ватничка» на пояснице из шерсти или меха) + ноги в тепле;
- диета - ограничение жидкости, соли, животного белка и калия (стол № 7а, б, в, 7). Жидкость дают в количестве равном диурезу за предыдущие сутки + 300 мл дошкольникам, 500 мл школьникам;
- антибиотики - аугментин или амоксиклав 10-14 дней, при непереносимости - макролиды (азитромицин) или цефалоспорины II
поколения (цефураксим, цефаклор);
- для улучшения кровотока в почках - антиагреганты - курантил, трентал (у старших детей- после 12 лет), тиклид - 2-3 недели, младшим - электрофорез на область почек с никотиновой кислотой;
- антигипертензивные средства (капотен, нифидипин).
- нестероидные противовоспалительные препараты, а в тяжелых случаях
- гормоны
- мочегонные средства( лазикс, гипотиазид ).
«Д» наблюдение:
Острый гломерулонефрит - диагноз ставится 1 год после дебюта. Ребенок может в течение года периодически иметь в анализах мочи белок и эритроциты до 7-8 в поле зрения. Если после 1 -го года эти показатели сохраняются то ставится диагноз хронический гломерулонефрит —> диспансерное наблюдение 5 лет. На 1-ом году анализы мочи 1 раз в месяц, затем 1 раз в квартале. Необходимо своевременно санировать очаги инфекции (ЛОР и стоматолог - 2 раза в год, окулист 1 раз в год) - обращать внимание на жалобы - слабость, отеки, изменения в моче, повышение АД. Прививки не ранее чем через 6 месяцев - 1 год (категорически противопоказан гамма-глобулин), периодически проводить контроль функции почек пробой Земницкого, Реберга. Физкультурара: на год ЛФК, исключить прыжки, бассейн, участие в соревнованиях, «удары в поясницу».
Инфекция мочевой системы (ИМС)
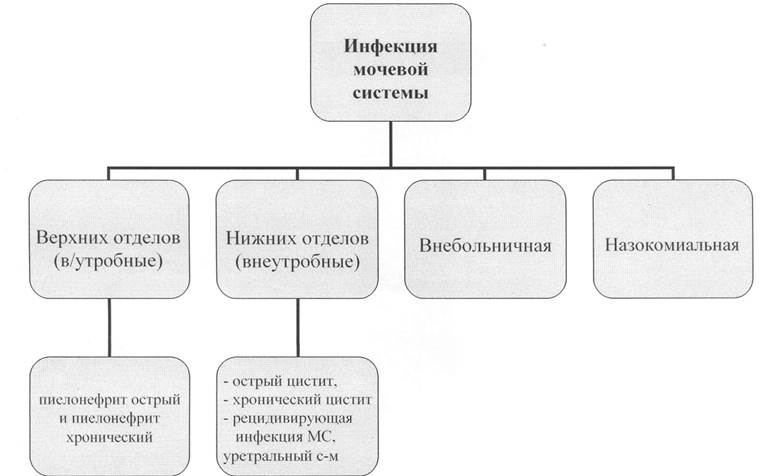
|
ИМС - это воспалительный процесс в органах мочевой системы без указания локализации процесса.
Ведущий признак ИМС - бактериурия.
Она может быть – асимптоматическая, когда нет жалоб, но есть изменения в анализах мочи,
- симптоматическая (есть жалобы, в анализе мочи обнаружены бактерии);
- есть клиника цистита, но бактерии не обнаруживаются.
Этиология:
Среди в/утробных - 1 место - герпетическая инфекция - 1/3
населения земного шара имеет вирус герпеса, к 5 годам - 60 % инфицированы герпесом, 6-7 % при рождении инфицированы хламидиями
Среди внеутробных: на 1 месте кишечная палочка, на 2-м протей, на 3-м клебсиелла и др.
Пути проникновения инфекции:
- Восходящий;
- Гемато и лимфогенный
Предрасполающие факторы:
- Обструкция МС - ведет к нарушению оттока мочи (т.е. различные аномалии развития МС: нефроптоз, аномалии развития сосудов почки, рефлюкс и др.)
- Нейрогенная дисфункция мочевого пузыря + переохлаждение, несоблюдение гигиенического режима.
Группа риска по развитию ИМС:
- недоношенные, дети с системными или иммунными заболеваниями, пороками развития мочевых путей, страдающие запорами, с рефлюксом,с отягощенной наследственностью, с нефропатией, ИМС в анамнезе.
Клиника острого цистита: возникает внезапно, после переохлаждения, появляются жалобы на частое, болезненное мочеиспускание, маленькими порциями, боли в низу живота, м.б. недержание мочи. Симптомы интоксикации отсутствуют или незначительные. Моча мутная, с запахом, в общем анализе мочи – могут быть лейкоциты (в норме лейкоцитов в моче у девочек до 10 в поле зрения, у мальчиков до 5-6), бактерии, эритроциты единичные, небольшое количество белка. Ч/з 2-3 дня на фоне лечения эти явления проходят.
Клиника острого пиелонефрита - повышение температуры до 39- 40°С, озноб, головная боль, слабость, боли в поясничной области и по ходу мочеточников (чаще с одной стороны), частое, болезненное мочеиспускание, м.б. зуд в промежности или чувство жжения. У детей раннего возраста недержание мочи. Моча мутная, с осадком, с хлопьями, с неприятным запахом. В АОМ - лейкоциты, бактерии, незначительный белок.
Диагностика: ОАМ, моча по Адисс-Каковскому (а не по Нечипоренко) (По А-К в норме- лейкоциты до 2 млн., эритроциты до 1 млн.), УЗИ, цистография, экскреторная урография, бак посев мочи.
Принципы лечения:
- Постельный режим на период лихорадки.
- Диета - молочно-растительная с умеренным ограничением белка и соли в первые 2-3 дня, показано обильное питье, детям до 7 лет на 500-700 мл больше обычной суточной нормы, 7-10 лет на 700 - 1000, старше на 1-1,5 литра (морс клюквенный, брусничный, отвар из сухих яблок и груш,отвары трав- овес, крапива, лист ортосифона, арбуз, дыня) давать равномерно в течение дня. Принудительноеопорожнение мочевого пузыря ч/з 1,5-2 часа (на корточках). Борьба с запорами,гигиена промежности.
- Антибиотикотерапия - амоксиклав, аугментин или цефалоспорины II поколения - цефуроксим, цефаклор. При О. цистите - монурал в гранулах, которые растворяется в 1 стакане воды, дают 2-3 дня ч/з 4 часа после еды однократно, если нет эффекта назначаются другие препараты. Альтернативные препараты - фурагин, нитрофурантонин, ко-тримаксозол, цефалоспорины III поколения.
- Лечение рефлюкса - 1 таб. фурагина на ночь постоянно.
- При болях - но-шпа, баралгин 1-2 дня.
- Мембраностабилизаторы- аевит
- Физиотерапия - СВЧ, УВЧ, э/форез нитрофуранов.
- При гематурии - трава полпола.
«Д» наблюдение: О. пиелонефрит - 2 года.
Хр. пиелонефрит вторичный (т.е. на фоне аномалии развития М.С) - не снимается с «Д» учета.
Контроль анализов мочи в первые 3 месяца после стационара 1 раз в 2 недели, затем 6 месяцев 1 раз в месяц, затем 1 раз в квартал и после ОРЗ (ОАМ и OAK). Осмотр ЛОР и стоматолога 2 раза в год. Физкультура - 1 год ЛФК, затем 6 месяцев спец. группа, затем подготовительная с ограничением по плаванию и лыжам.
Date: 2015-07-24; view: 252; Нарушение авторских прав; Помощь в написании работы --> СЮДА... |