
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Вирусный гепатит в
Вирусный гепатит В – антропонозная инфекционная болезнь человека, характеризующаяся интоксикацией, симптомами поражения печени, склонностью к осложнениям.
Этиология. Возбудителем является вирус гепатита В, входящий в семейство Hepadnaviridae. К этой же группе принадлежат вирусы гепатита лесных сурков, земляных белок, пекинских уток.
Вирус гепатита В имеет размеры 42 нм и состоит из ядра и двуслойной оболочки. Структуру вируса составляют двухспиральная циркулярная ДНК и три главных антигена – HBcAg, HBeAg, HBsAg. Первые два антигена (HBcAg, HBeAg) являются внутренними или сердцевинными. HBеAg локализуется рядом с HBсAg и представляет секретируемую растворимую его часть. Полагают, что существует два антигенных варианта – HBеAg-1 и HBеAg-2, которые различаются по характеру связи с HBсAg. HBсAg обнаруживается только в биоптатах печени в ядрах гепатоцитов, HBеAg циркулирует в крови. Обнаружение HBеAg в крови указывает на наличие HBсAg в тканях печени. К сердцевинным антигенам относят также недостаточно изученный HBхAg.
HBsAg входит в состав внешней оболочки вируса гепатита В и ранее именовался поверхностным или австралийским антигеном. Этот антиген может находиться в свободном состоянии в крови и других биологических жидкостях. При этом концентрация HBsAg в крови может достигать 1010-1013/мл. Антигенная структура HBsAg неоднородна и включает одну группоспецифическую и четыре субтиповые детерминанты, на основании которых дифференцируют 4 основных субтипа HBsAg: adw, adr, ayw, ayr. Определение субтипов используется в качестве эпидемиологической метки для установления региональной принадлежности вирусов гепатита В.
Вирус гепатита В характеризуется высокой устойчивостью к действию многих физических и химических факторов. При температуре 3-5°С сохраняет жизнеспособность в течение 6-12 месяцев, в условиях комнатной температуры – 3-6 месяцев, в замороженном состоянии – несколько лет. В цельной крови и ее компонентах переживает годами. Под действием температуры 85°С вирус погибает только через 1 час, при кипячении – через 30 минут, автоклавирование (120°С) приводит к гибели через 45 минут, сухой нагретый воздух (160°С) – через 1 час. Вирус гепатита В устойчив в кислой среде, не чувствителен к эфиру, но погибает под воздействием 3-5% раствора хлорамина, 6% раствора перекиси водорода, чувствителен также к фенолу, этиловому спирту, глютаровому альдегиду и растворам гипохлоритов.
Механизм развития эпидемического процесса. Источник инфекции. Единственным естественным хозяином вируса гепатита В и его резервуаром в природе является человек. Уникальная особенность вирусного гепатита В состоит в том, что при данной инфекции источниками инфекции могут быть все известные их категории – больные острой формой, хронические больные, носители (реконвалесцентные, хронические, здоровые).
Вирус гепатита В присутствует в высоких концентрациях в крови, сыворотке и раневом экссудате. В средних концентрациях вирус можно обнаружить в семенной жидкости, вагинальном содержимом и слюне. Обычно вирус не определяется или присутствует в небольших количествах в моче, испражнениях, поте, слезах и грудном молоке.
У больных острыми формами вирусного гепатита В период заразительности начинается за 7-12 недель до начала клинических проявлений и продолжается до полной санации организма в восстановительном периоде. При хронических формах вирусного гепатита В продолжительность периода заразительности не ограничена. Риск заражения более высок от больных с клинически выраженными формами заболевания. Однако эти формы заболевания сравнительно рано выявляются и госпитализируются, что существенно ограничивает их значение в качестве источника инфекции. От больных с безжелтушными формами, а тем более, от лиц с субклиническими и инаппарантными вариантами инфекции риск заражения значительно меньший. Однако эпидемическая опасность этих контингентов очень высока, с одной стороны, в связи с их особенно широким распространением, с другой – их крайне низким выявлением, исключающим возможность проведения необходимых профилактических мероприятий.
Хронические носители HBsAg являются длительно (иногда пожизненно) существующими источниками инфекции при вирусном гепатите В. У детей младшего возраста хроническое носительство после перенесенного острого заболевания формируется часто, у взрослых, перенесших острую форму, хроническое носительство развивается в 6-10% случаев. Эпидемическая опасность хронических носителей очень велика, так как даже при выявлении у них низких концентраций HBsAg, минимально улавливаемых методом ИФА – 1 нг/мл, это соответствует 100 инфицирующим дозам. С годами содержание HBsAg у носителей большей частью снижается, в том числе ниже доступного индикации порогового уровня. Вместе с тем, они сохраняют значение потенциальных источников инфекции.
Таким образом, наибольшее значение как источники инфекции при вирусном гепатите В имеют лица с безжелтушными, субклиническими и инаппарантными формами инфекции прогредиентного и хронического течения, хронические носители, которые в большинстве случаев не распознаются. С.Н.Соринсон рекомендует выделять группы повышенного риска заражения, которые могут явиться наиболее вероятными источниками инфекции и, которые в первую очередь должны подлежать скрининговому обследованию на предмет выявления специфических маркеров вируса гепатита В. К ним относятся разные категории практически здоровых и больных людей: доноры и реципиенты крови, гемопрепаратов, органов, спермы; наркоманы с внутривенным введением наркотиков; медицинские работники – хирурги, стоматологи, представители лабораторной службы; больные и персонал отделений гемодиализа, реанимации, болезней крови, онкологических и туберкулезных стационаров; больные хроническими заболеваниями печени неустановленной этиологии; гомосексуалисты; лица, ведущие неупорядоченную половую жизнь (промискуитет) при незащищенном сексе; дети, рожденные от инфицированных матерей; больные и персонал учреждений для умственно отсталых; ВИЧ/СПИД-инфицированные лица; лица, приехавшие из гиперэндемичных регионов (переселенцы, беженцы, временно проживавшие).
Механизм передачи. Распространение вирусного гепатита В осуществляется посредством естественных механизмов передачи и искусственных механизмов заражения. К естественным механизмам передачи относится перинатальная (вертикальная) передача вируса гепатита В от инфицированной матери к ее ребенку. В 95% случаев перинатальная передача реализуется во время родов, когда при прохождении через родовые пути плода происходит травматизация его кожи или слизистых оболочек и материнская кровь попадает в организм ребенка. Примерно 5% новорожденных детей заражаются антенатально. В данном случае возбудитель проникает с кровью из материнского организма в организм плода через поврежденную плаценту.
Перинатальная передача вируса гепатита В происходит или от беременной женщины, заболевшей острой формой этой инфекции во время беременности, или когда беременная является хроническим носителем. При этом следует учитывать, что беременные, являющиеся хроническими носителями, наиболее часто передают возбудителя новорожденным. Риск заражения новорожденного от матери, заболевшей острым вирусным гепатитом В во время беременности, зависит от срока беременности. Если заболевание вирусным гепатитом В произошло в первом триместре беременности, то риск передачи инфекции ребенку очень низок, исключая те случаи, когда у этой женщины формируется хроническое носительство. При заболевании во втором триместре беременности риск заражения новорожденного оценивается в 6%, а если женщина заболевает вирусным гепатитом В в третьем триместре, то риск перинатальной передачи составляет более 60%.
Значительное число случаев вирусного гепатита В связано с передачей возбудителя от ребенка к ребенку или от взрослого к взрослому, которую определяют как горизонтальную передачу. Исходя из классического учения о механизмах передачи, горизонтальная передача в наибольшей мере соответствует контактному механизму передачи. Считают, что в процессе горизонтальной передачи от лиц, инфицированных вирусом гепатита В, при наличии у них на коже ссадин, расчесов, изъязвлений и т.д., мельчайшие количества крови попадают на предметы обихода (полотенца, посуду, дверные ручки, зубные щетки и др.). При контакте с предметами, контаминированными вирусом гепатита В, людей, имеющих аналогичные поражения кожи и слизистых, происходит их заражение. Горизонтальная передача чаще всего наблюдается среди маленьких детей и подростков, хотя может иметь место в любом возрасте.
Контактный механизм передачи вируса гепатита В также реализуется при половых контактах. Такой путь передачи имеет место во всем мире, однако ведущим этот путь является в странах с низкой эндемичностью. Половым путем вирус гепатита В распространяют больные острой формой заболевания, а также хронические носители. При этом хронические носители имеют наибольшее значение, так как они не знают о своей инфекции и о том, что они представляют опасность для других людей. Передача вируса гепатита В происходит как при гомосексуальных, так и гетеросексуальных контактах. Среди взрослых больных вирусным гепатитом В на долю гетеросексуальных заражений приходится до 40%.
Искусственные механизмы заражения вирусом гепатита В реализуются при парентеральных манипуляциях. Основным фактором передачи является контаминированная кровь, при переливании которой вероятность заражения вирусным гепатитом В достигает 90%. Однако в последние годы очень жесткий отбор доноров существенно снизил долю случаев вирусного гепатита В, связанных с гемотрансфузиями. Передача возбудителя может происходить не только при переливании цельной крови, но и при введении ее компонентов – плазмы, факторов свертываемости, иммуноглобулина, интерферона и др.
Разновидностью парентеральной передачи является заражение вирусом гепатита В посредством медицинского инструментария, загрязненного кровью больных и носителей. Инфицирующая доза возбудителя содержится в очень маленьких объемах крови и заражение вирусом гепатита В возможно при инокуляции всего 0,0005 мл крови. Это обстоятельство определяет потенциальную опасность любой манипуляции, связанной с нарушением целостности кожных покровов и слизистых оболочек. По оценочным данным, при уколах загрязненными иглами риск заражения составляет 7-30%.
Наряду с медицинским манипуляциями, значение в передаче вируса гепатита В имеют немедицинские парентеральные инъекции и прежде всего внутривенное введение наркотиков. Заражение вирусом гепатита В также возможно при нанесении татуировок, прокалывании мочек уха, выполнении ритуальных насечек и т.д.
Вирус гепатита В не передается воздушно-капельным, пищевым или водным путем, а также через кровососущих насекомых или каких-либо других переносчиков. Грудное вскармливание ребенка путем передачи вируса гепатита В не является. Поэтому никакие ограничения в этом отношении для инфицированных матерей не предусмотрены.
Восприимчивость и иммунитет. Естественная восприимчивость к вирусу гепатита В оценивается как высокая. Переливание крови, содержащей вирус гепатита В, приводит к развитию заболевания у 50-90% реципиентов. Наиболее частым исходом заражения является развитие инаппарантных форм заболевания, соотношение которых с клиническими выраженными формами составляет 100:1 – 200:1. Перенесенное заболевание приводит к формированию длительного, возможно пожизненного иммунитета. Защитную функцию выполняют антитела к HBsAg (анти-HBsAg), которые появляются через 2-6 недель после освобождения организма от HBsAg и сохраняются в течение всей жизни реконвалесцентов.
Основные клинические проявления. Продолжительность инкубационного периода составляет 50-180 дней, чаще от 80 до 100 дней. Клинические проявления вирусного гепатита В зависят от возраста и иммунного статуса больного, а также от стадии болезни.
В детском возрасте доля заболеваний с выраженными клиническими проявлениями составляет 5-10%, в остальных случаях инфекция протекает бессимптомно. Независимо от выраженности клинических проявлений, у 70-90% детей формируется хроническое носительство, переходящее в 30-50% случаев цирроз или первичный рак печени.
У взрослых манифестные формы вирусного гепатита В составляют 1/3 от общего числа заболевших. При этом типичными симптомами являются: желтуха, появление темной мочи, выраженная утомляемость, боли в правом подреберье. Отмечается повышение активности печеночных ферментов и увеличение концентрации билирубина в сыворотке крови. Примерно в 1% случаев у больных с клинически выраженной формой заболевания развивается фульминантный гепатит, часто заканчивающийся летальным исходом. Бессимптомное течение вирусного гепатита В у взрослых отмечается также у 1/3 больных. У остальной части больных наблюдается гриппоподобное течение заболевания, которое не сопровождается желтухой и, как правило, не диагностируется.
Лабораторная диагностика. Диагностика вирусного гепатита В основывается на клинико-эпидемиологических данных, биохимических (повышение уровня билирубина и его фракций, активности сывороточных ферментов АлАТ, АсАТ), серологических (выделение в сыворотке крови антигенов HBsAg, HbeAg, а также антител – anti-HBcor класса IgM – специфических маркеров вирусного гепатита В.
Проявления эпидемического процесса. Вирусный гепатит В имеет повсеместное распространение. По данным ВОЗ, маркеры вируса гепатита В имеют 2 миллиарда человек, а постоянными носителями возбудителя являются 350 миллионов человек нашей планеты. В странах Европейского региона годовой показатель заболеваемости вирусным гепатитом В составляет в среднем 20 на 100000 населения. В целом уровни заболеваемости возрастают с севера на юг и с запада на восток. Заболеваемость вирусным гепатитом В населения Беларуси составляет 12,5-16,4 на 100000 (рис. 2).
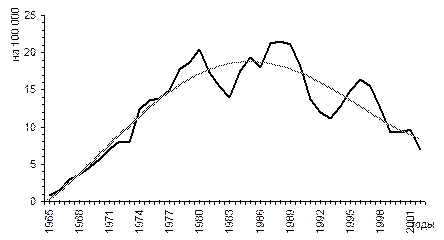
Рис. 2 Заболеваемость вирусным гепатитом В в Республике Беларусь в 1965 – 2002 гг
Мужчины этой инфекцией болеют чаще женщин. Большинство исследователей указывает на преимущественное заболевание вирусным гепатитом В людей в возрасте 20-40 лет. Исключение составляют дети первого года жизни, прежде всего недоношенные, ослабленные, находившиеся на искусственном вскармливании, с ранним возникновением интеркуррентных заболеваний. Показатели заболеваемости этих контингентов детей существенно выше, чем у взрослых. Среди жителей городов вирусный гепатит В распространен более широко, в сравнении с жителями, проживающими в сельской местности.
Вирусный гепатит В рассматривается как профессиональная инфекция, представляющая угрозу для работников, по роду своей деятельности контактирующих с кровью, тканями или другими биологическими жидкостями человека.
Выделяют четыре основные группы риска профессионального заражения:
1. Медицинские работники, имеющие регулярные непосредственные контакты с больными, кровью и биологическими жидкостями (хирурги, медсестры, лабораторные работники, стоматологи и т.д.).
2. Немедицинские работники из числа вспомогательного персонала в системе здравоохранения, которые имеют контакты с кровью или биологическими жидкостями (техники, работники прачечных и т.д.).
3. Работники немедицинских учреждений, которые могут иметь контакты с кровью и другими биологическими жидкостями (сотрудники системы социального обеспечения, сотрудники правоохранительных органов, учителя учреждений для умственно отсталых детей).
4. Студенты медицинских факультетов, медицинских училищ, стоматологических факультетов.
Следует также отметить, что значительная инфицированность наркоманов, гомо- и гетеросексуалистов с большим числом половых партнеров, а также высокий риск передачи возбудителя от инфицированных матерей новорожденным, поддерживают высокий эпидемический потенциал вирусного гепатита В в высокоразвитых странах.
Эпидемиологический надзор. Эпидемиологический надзор за вирусным гепатитом В – это динамическая оценка состояния и тенденций развития эпидемического процесса, на основании которой проводятся противоэпидемические мероприятия с целью снижения общих показателей заболеваемости, предупреждения внутрибольничных, профессиональных и перинатальных заражений этой инфекцией.
Информационное обеспечение системы эпидемиологического надзора составляют сведения, характеризующие: заболеваемость вирусным гепатитом В; своевременность и полноту лабораторной диагностики; качество отбора доноров; качество противоэпидемической работы на станциях переливания крови; носительство HBsAg среди медицинского персонала, пациентов отделений высокого риска заражения вирусным гепатитом В, беременных и новорожденных; качество обследования носителей HBsAg; противоэпидемический режим в лечебно-профилактических и амбулаторно-поликлинических учреждениях, косметологических лечебницах, парикмахерских и т.д.; качество выполнения ранее запланированных профилактических мероприятиях и другие сведения.
На основе анализа информации осуществляют выявление наиболее типичных проявлений эпидемического процесса вирусного гепатита В (группы риска, время риска, территории и коллективы риска, факторы риска) и оценивают эффективность противоэпидемических мероприятий, проводимых ранее.
Результаты ретроспективного эпидемиологического анализа заболеваемости вирусным гепатитом В являются основанием для принятия управленческого решения и осуществления планирования профилактических мероприятий на предстоящий год или более отдаленный период.
Профилактика. Многообразие механизмов и путей передачи вируса гепатита В определяют разнообразие направлений в профилактике этой инфекции. Основными являются:
- профилактика посттрансфузионного гепатита (ПТГ),
- профилактика заражения при проведении лечебно-диагностических манипуляций,
- профилактика профессиональных заражений медработников,
- профилактика заражения гепатитом новорожденных,
- специфическая профилактика,
- профилактика заражений в семьях реконвалесцентов и носителей:
Профилактика посттрансфузионного гепатита (ПТГ) достигается путем рационального отбора доноров, ограничением числа доноров в отношении одного реципиента крови и препаратов крови, эпидемиологическое расследование каждого случая ПТГ.
Все категории доноров при каждой сдаче крови подвергаются сбору эпидемиологического анамнеза и комплексному клинико-лабораторному обследованию. Целесообразно исследование крови на наличие HBsAg в ИФА, РИА, а также определение активности аланин-аминотрансферазы (АлАТ). Из числа доноров исключают лиц: переболевших вирусными гепатитами, независимо от давности заболевания; имеющих HBsAg или анти-HCV в сыворотке крови; имеющие клинические или лабораторные признаки патологии печени или страдающих хроническими заболеваниями печени (в том числе токсической природы и неясной этиологии); бывших в общении с больным вирусным гепатитом В в течение последних 6 месяцев; получивших в течение последнего года переливание крови или ее компонентов.
Сужение числа доноров достигается максимально возможной заменой препаратов крови на кровезаменители, переливанием крови и ее компонентов только по строгим показаниям, которые должны быть тщательно обоснованы в истории болезни. Кроме того, необходимо широко внедрять аутотрансфузии; кровь от одного донора направлять только в одно лечебное учреждение с сохранением образца в течение 6 месяцев; использовать кровь из одной бутылки только для одного пациента (мелкая расфасовка). Прямое переливание крови может проводиться только по жизненным показанием только с использованием аппарата для прямого переливания крови и только от обследованных доноров. Применение препаратов из пула донорских сывороток также допускается только по жизненным показаниям.
Для своевременного выявления источника ПТГ и предотвращения дальнейших заражений в ЛПО необходимо ведение журналов регистрации переливаний (009/у), регистрация переливаний в историях болезни больных (вклеивание этикеток от бутылок с кровью), своевременное сообщение о каждом случае ПТГ в территориальный ЦГЭ, расследование каждого случая ПТГ на комиссии по ВБИ в ЛПО, передача сведений о доноре, возможном источнике инфекции, на станцию переливания крови (СПК).
Кроме того, в службе переливания крови необходимо тщательное ведение картотеки доноров; организация специальной картотеки доноров, заподозренных в качестве источников ПТГ; углубленное клинико-лабораторное обследование доноров, подозреваемых в качестве источника ПТГ, выяснение предшествующих и последующих его кровосдач; регистрация заявок на кровь и их отпуска. При установлении заболевания ПТГ у двух и более реципиентов одного донора либо одного абсолютно достоверного факта заражения донор освобождается от сдачи крови бессрочно.
На СПК необходимо поддерживать строгий противоэпидемический режим. Для каждого донора должен использоваться индивидуальный комплект стерильного материала. Весь персонал СПК обследуют на наличие в крови HBsAg при поступлении на работу и далее ежегодно.
В ЦГЭ необходимо тщательное ведение картотеки, куда по мере выявления заносятся сведения о всех больных острым и хроническим вирусным гепатитом В и носителях HbsAg, анти-HCV, а также доноров, заподозренных в заражении реципиента или явившихся источником ПТГ. Картотека используется эпидемиологом при поиске источников инфекции, выдаче справок донорам, для оперативного и ретроспективного анализа. Эпидемиолог должен проводить оперативное расследование каждый случай ПТГ с обязательным установлением других реципиентов крови донора, подозреваемого в качестве источника инфекции, и поиском заболевших среди этих лиц. Полученная информация передается также на СПК. Эпидемиолог контролирует деятельность комиссий по ВБИ, проводящих расследование ПТГ, изучает причины возникновения ПТГ и дает рекомендации по их устранению.
Предупреждение заражений вирусом гепатита В при медицинских манипуляциях, связанных с нарушением целостности кожных покровов и слизистых достигается применением шприцов, игл, пластикатных инфузионных систем одноразового пользования. Важное значение имеет строгое соблюдение правил дезинфекции, предстерилизационной обработки и стерилизации изделий медицинского назначения (шприцы, иглы, канюли, катетеры, зонды, микропипетки, хирургический инструментарий и др.) во всех лечебно-профилактических и амбулаторно-поликлинических организациях. Для этого в каждой ЛПО должно быть организовано централизованное стерилизационное отделение, укомплектованное специально подготовленным персоналом. Приказом главного врача ЛПО выделяется врач, ответственный за организацию и контроль проведения дезинфекции и стерилизации.
Кроме того, для каждого больного необходимо выделять отдельный индивидуальный медицинский инструментарий; больных с острым и хроническим гепатитом и носителей обслуживать на индивидуально используемом оборудовании, размещать их в отдельные палаты с отдельными предметами ухода; пятна крови со всех предметов следует немедленно удалять 3% раствором хлорамина. Влажную уборку помещений, палат и протирание оборудования следует проводить с использованием средств, обладающих вирулицидным действием (по режиму для гепатитов). Истории болезни и амбулаторные карты больных и переболевших вирусными гепатитами маркируют следующим образом красная диагональ – вирусный гепатит А, красный треугольник – острый гепатит В, С или D, красный квадрат – хронический вирусный гепатит В и носители HbsAg или анти-HCV.
Снижение степени риска профессиональных заражений вирусом гепатита В медицинских работников основывается на тщательно продуманной системе профилактических мероприятий, в число которых входят: а) универсальные меры профилактики, рассматривающие каждого больного в качестве потенциального источника вируса гепатита В; б) безопасные методы работы; в) уничтожение отработанных материалов; г) вакцинация против гепатита В; д) предупредительные меры после возможного заражения.
Для защиты от заражения следует неукоснительно придерживаться следующих правил: все манипуляции проводить в резиновых перчатках; имеющиеся повреждения и порезы на руках закрыть лейкопластырем или напальчником; работать в масках или защитных очках; в процедурных кабинетах предусмотреть наличие двух раковин (для инструментов и для мытья рук); разборку грязных инструментов производить только после их дезинфекции и только в перчатках; строго и педантично соблюдать правила личной гигиены (двукратное намыливание и мытье рук); при загрязнении рук кровью больного следует немедленно обработать это место тампоном, смоченным в дезинфицирующем растворе, дважды вымыть с мылом, вытереть одноразовым полотенцем.
Все медработники, имеющие по роду своей деятельности контакт с кровью, подлежат обследованию на наличие HBsAg при приеме на работу и далее ежегодно. При выявлении у них HВs-антигенемии они обязуются соблюдать правила личной гигиены, направленные на предупреждение заражения пациентов вирусным гепатитом. Все парентеральные манипуляции они должны проводить в резиновых перчатках. Временно отстраняются от работы хирурги, урологи, гинекологи, стоматологи и др., имеющие нарушения целостности кожных покровов рук. Операционные и процедурные сестры переводятся на другое место работы, не связанное с проведением инъекций и других манипуляций, связанных с нарушением целостности кожных и слизистых покровов.
В системе профилактических мероприятий следует предусматривать меры по предупреждению заражений вирусом гепатита В новорожденных от беременных женщин, являющихся носителями HbsAg (лабораторное обследование беременных; вакцинация новорожденных; диспансерное наблюдение за новорожденными). Всех беременных обследуют на наличие HBsAg при уходе в декретный отпуск. Беременные, больные острым гепатитом, подлежат обязательной госпитализации и лечению. Роженицы с хроническим гепатитом или носители HBsAg должны рожать в специальных отделениях роддомов в условиях усиленного противоэпидемического режима.. Новорожденным от матерей-носителей HBsAg вводится специфический иммуноглобулин и проводится срочная вакцинация рекомбинантной дрожжевой вакциной против гепатита В в первые 12 часов жизни. Последующие вакцинации проводят обычно по ускоренной схеме согласно наставлению к вакцине (0–1–2(–14)). Таким детям проводят диспансерное наблюдение в течение 1 года. Целенаправленное медицинское обследование таких детей проводят сразу после рождения и далее каждые 3 месяца. Исследование крови на наличие HBsAg проводят в 3 и 6 месяцев жизни. При обнаружении антигена проводят маркировку истории развития ребенка красным квадратом и усиливают противоэпидемический режим, направленный на предупреждение распространения инфекции.
Решающая роль в резком снижении заболеваемости вирусным гепатитом В в настоящее время принадлежит осуществлению правильно выбранной стратегии вакцинопрофилактики этой инфекции, реализации в полном объеме широких программ иммунизации населения против вирусного гепатита В. Существующие гепатитные вакцины (генноинженерные) основаны на иммуногенных свойствах высокоочищенного HBsAg. Сам по себе HBsAg не является инфекционным, поскольку носителем контагиозности является ядро вируса. При контакте с достаточно высокими дозами HBsAg вырабатывается эффективный иммунитет к вирусу гепатита В.
В настоящее время вакцинация против вирусного гепатита В включена в национальный календарь прививок. Плановая вакцинация новорожденных проводится в первые 24 часа жизни в роддоме рекомбинантной дрожжевой вакциной против гепатита В. Она состоит из трех доз по схеме 0-1-5. Подростков с 13 лет прививают той же вакциной по схеме 0-1-6.
Группы повышенного риска заражения вирусным гепатитом В необходимо вакцинировать по схеме 0-1-6.
Эпидемиологическое обследование проводится в квартирных очагах острого и хронического вирусного гепатита В, носителей HВsAg. Сразу после регистрации очага проводится первичное углубленное эпидемиологическое обследование помощником эпидемиолога с заполнением карты эпидемиологического обследования (ф. 357/у). Дальнейший патронаж в очагах хронического гепатита и носителей устанавливается эпидемиологом в зависимости от активности процесса у больных и носителей, санитарной характеристики очага и профессии общавшихся. При наличии в очаге «групп риска», эпидемиологическое обследование проводится не реже 1 раза в 12 месяцев. Результаты обследований заносятся в учетную карту больного хроническим гепатитом и носителей.
В организованных коллективах и ЛПО при регистрации случаев острых парентеральных гепатитов эпидемиологом обязательно проводится эпидемиологическое расследование с оформлением результатов в виде акта.
Противоэпидемические мероприятия в очаге вирусного гепатита Впроводятся в соответствии с приказом МЗ РБ от 20 апреля 1993г. № 66. «О мерах по снижению заболеваемости вирусными гепатитами в Республике Беларусь» (см. табл. 3).
В семьях реконвалесцентов и носителей необходимо проведение следующих мероприятий: строгая индивидуализация предметов быта, личной гигиены и постельных принадлежностей для каждого члена семьи; обязательная текущая дезинфекция тех предметов, которые могли соприкасаться с кровью или другими биологическими жидкостями больного или носителя; неукоснительное соблюдение правил личной гигиены; санитарно-просветительная работа среди членов семьи; рекомендовать супругам использовать механические контрацептивные средства.
Таблица 3
Date: 2015-07-01; view: 1304; Нарушение авторских прав; Помощь в написании работы --> СЮДА... |