
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Из истории становления, формирования и развития системы лечебно-эвакуационных мероприятий
Лечебно-эвакуационные мероприятия являются важнейшей составляющей в системе медицинского обеспечения вооруженных сил. По существу они включают розыск, сбор, вынос (вывоз) раненых и больных, оказание им медицинской помощи (всех ее видов), их эвакуацию, лечение и медицинскую реабилитацию. Основная цель лечебно- эвакуационных мероприятий - сохранение жизни и быстрейшее восстановление бое- и трудоспособности у возможно большего числа выбывших из строя в результате боевого поражения или заболевания военнослужащих, что в условиях современной войны является наиболее эффективным способом восполнения боевых потерь личного состава воинских формирований.
Лечебно-эвакуационные мероприятия впервые стали приобретать организационные формы и элементы системы во второй половине
XVII - начале XVIII века. До XV века забота государства о раненых воинах выражалась лишь в выдаче денег «на лечбу ран» в размере от 1 до 5 рублей, при этом легкораненые, как правило, оставались и лечились при войске, а тяжелораненые находили приют и лечение в монастырях, крайне переполнявшихся во время войн.
В XVII веке в войсках Российского государства появились лекари. Однако системы оказания медицинской помощи, лечения и организованной эвакуации по-прежнему не существовало.
Распространению медицины в России способствовала страсть Петра I к анатомии и хирургии (рис. 1, 2). Великий монарх всегда имел при себе две готовальни с инструментами: одну с математическими, другую - с хирургическими, в
которой находились два ланцета, шнепер для кровопускания, анатомический нож, пеликан и щипцы для удаления зубов, лопатка, ножницы, катетер и др. (рис. 3, 4).
В XVIII веке при Петре I формирование новой постоянной национальной русской армии сопровождалось совершенствованием ее медицинской организации, наличие лекарей в воинских формированиях стало правилом. Основные задачи медицинской службы определял «Устав воинский», который регламентировал руководство госпиталями, организацию медицинской службы в войсках (дивизиях, полках, ротах), управление медицинским обеспечением, порядок развертывания и работы лазаретов. В этот период вынос раненых с поля боя во время сражения категорически запрещался. Уже после боя раненых доставляли в дивизионный лазарет, где им оказывали медицинскую помощь, и затем их отправляли в места расквартирования и в постоянные или временные госпитали. Так сформировалась система лечения на месте, когда раненые оставались до полного излечения при армии и при армейских госпиталях (лазаретах).
Серьезное влияние на развитие военно-полевой хирургии во время наполеоновских войн оказали известные французские хирурги П. Перси (1754-1825), хирург Рейнской армии Наполеона, и участник всех ее походов Ж.Д. Ларрей (1766-1842). По инициативе первого во французской армии были введены «передовые подвижные хирургические отряды», предназначенные для оказания хирургической помощи на поле боя. Основной заслугой Ларрея было приближение квалифицированной хирургической помощи к полю боя. Для этой цели им были созданы специальные медицинские формирования. Оба хирурга являлись сторонниками рассечения огнестрельных ран. Вместе с тем они считали, что ранняя ампутация конечности при ее огнестрельном ранении и переломе костей предупреждает тяжелые септические осложнения. В период Бородинского сражения Ларрей лично ампутировал более 200 конечностей.

Рис. 1. Петр I - основатель военной, а также всей российской хирургической науки (1706)

Рис. 2. Петр I перевязывает раненого под Азовом (1696)

Рис. 3. Набор хирургических инструментов Петра I

Рис. 4. Походная аптечка Петра I
В 1806 г. Я.В. Виллие, действительный тайный советник, баронет и сир, лейб-медик, доктор медицины и хирургии, президент Медико-хирургической академии, издал «Краткое наставление о важнейших хирургических операциях». Это было первое отечественное руководство по военно-полевой хирургии, в котором описывались способы лечения огнестрельных ран. Виллие был выдающимся организатором помощи раненым во время Отечественной войны 1812 г., являлся медицинским инспектором русской армии. Он считал, что огнестрельные раны зашивать нельзя, так как при этом нарушается отток из раны, что способствует развитию «раздражения» тканей, т.е. нагноения. При участии Виллие в русской армии была разработана прогрессивная система оказания медицинской помощи раненым, изложенная в «Положении для временных военных госпиталей при большой действующей армии». В 1823 г. он основал «Военномедицинский журнал».
В XIX веке система лечения на месте уступила место дренажной эвакуационной системе, когда ввиду невозможности лечения большого количества раненых и больных на одном театре военных действий создавались три типа военных госпиталей: развозные, подвижные и главные военно-временные, куда последовательно поступали все раненые и больные (рис. 5).
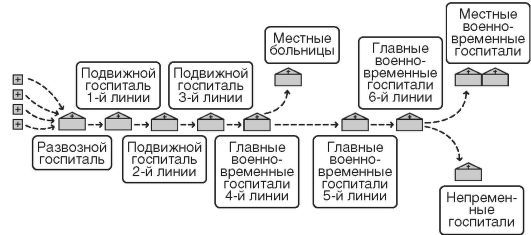
Рис. 5. Принципиальная схема «дренажной» эвакуационной системы
В пределах территории России раненые частично эвакуировались в постоянные госпитали, которых к 1811 г. насчитывалось 33, и их общая коечная емкость составляла 20 140 коек на армию численностью 733 104 человека (1 койка на 35-36 человек). К 1826 г. в России было 95 военных госпиталей.
В дальнейшем в начале XIX века дренажная система лечебно-эвакуационных мероприятий уступила место системе рассеивания раненых, идеологом и вдохновителем которой был Н.И. Пирогов (рис. 6-8).
Она характеризовалась тенденцией к рассеиванию раненых по лечебным учреждениям в тылу страны, отказом от временных госпитальных коллекторов ввиду скученного размещения и возможного развития инфекций среди раненых, а также максимального использования постоянных стационарных лечебных учреждений, в которых раненый мог находиться на лечении до определившегося исхода ранения или заболевания.
Рис. 6. Николай Иванович Пирогов

Рис. 7. Инструменты Н.И. Пирогова, которые он использовал в период кавказской войны
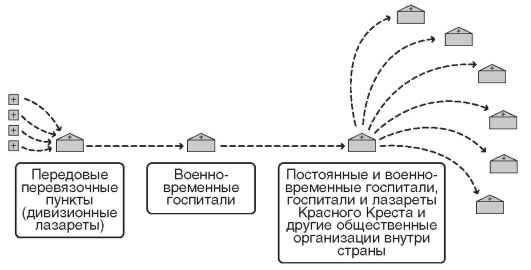
Рис. 8. Схема системы лечебно-эвакуационных мероприятий по типу «рассеивания раненых»
Н.И. Пирогов с точки зрения военно-полевого хирурга ввел определение войны как «травматической эпидемии» и охарактеризовал условия деятельности медицинской службы во время боевых действий, которые оказывают влияние на организацию медицинского обеспечения армии и в особенности на организацию лечебноэвакуационных мероприятий. Основным является утверждение Н.И. Пирогова, что «не медицина, а администрация играет главную роль в деле лечения раненых и больных» и что каждый военный врач должен, умело распоряжаясь, правильно организовать помощь раненым.
По сведениям С.А. Семеки, в конце ХVII века медицинский состав находился в районе войскового обоза, раненые следовали самостоятельно или доставлялись к обозу с поля боя и оставались здесь на лечение. Негодные к дальнейшей службе сразу отпускались по домам, а остальные следовали в обозе за войсками до окончания боевых действий.
Особое значение имеют положения Н.И. Пирогова о предупреждении массового скопления раненых в начале войны и проведение медицинской сортировки, которые определяют тактику военного хирурга. По словам Н.И. Пирогова, сортировка «есть главное средство для оказания правильной помощи», он предложил разделять раненых на группы:
• безнадежные, оставленные на месте на попечение сестер и священников;
• нуждающиеся в неотложных операциях оперируются на перевязочном пункте;
• те, которым оперативное пособие может быть отложено на 1-2 дня, направляются в госпиталь;
• легкораненые, отправляемые обратно в часть после перевязки.
Во время Кавказской войны Н.И. Пирогов впервые ввел неподвижные повязки (крахмальную, гипсовую), что позволило сократить количество ранних ампутаций, применил эфир для наркоза, полагая, что «анестезия играет самую важную роль при оказании хирургических пособий» и должна применяться не только при операциях, но и как болеутоляющее средство при наложении гипсовых повязок. Изучение ранений привели его к мысли, что размеры входного и выходного отверстий раны различны в зависимости от повреждения кости, он стал хирургическим путем расширять входное и выходное отверстия пулевых ранений, убеждаясь в последующем в полезности этого способа.
Н.И. Пироговым была доказана целесообразность организации полевых подвижных госпиталей емкостью 200 коек, готовых к выполнению разнообразных задач в зависимости от места, которое они занимают в общей системе лечебно- эвакуационных мероприятий.
В 1869 г. согласно «Положению о врачебных заведениях на военное время» армия во время войны обеспечивалась следующими типами (видами) медицинских учреждений:
• войсковыми лазаретами, состоящими при полках, за счет которых во время боя развертывались передовые перевязочные пункты;
• дивизионными лазаретами, состоявшими из двух отделений, которые во время боя развертывали главный перевязочный пункт и имели штатную роту носильщиков для выноса раненых;
• военно-временными госпиталями, состоявшими из трех отделений на 210 мест каждое;
• постоянными военными госпиталями, существовавшими и в мирное время (рис. 9).
Впервые в истории русской военной медицины во время русскотурецкой войны (1877-1878) для эвакуации раненых и больных использовали железнодорожный транспорт.
Практический опыт организации лечебно-эвакуационных мероприятий в русской армии показал, что необходимость эвакуации раненых и больных из зоны боевых действий в тыл, где сосредоточивался основной объем оказания медицинской помощи, сформулировали эвакуацию как систему. Вместе с тем система лечения на месте (т.е. без эвакуации в тыл) и эвакуационная система (когда раненые и больные эвакуировались из зоны боевых действий) в чистом виде в практике не встречались и обычно находили параллельное применение. В одних условиях преобладало лечение раненых и больных на месте, в других организовывалась их эвакуация в тыл. Тесная взаимосвязь и переплетение этих систем стали особенно актуальными и значимыми в войнах и локальных вооруженных конфликтах XX века.
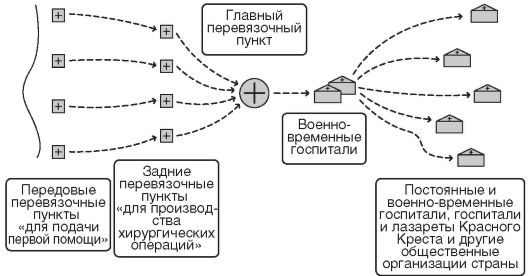
Рис. 9. Схема системы лечебно-эвакуационных мероприятий в русской армии в 1869 г.
К началу русско-японской войны (1904-1905) система организации лечебно-эвакуационных мероприятий продолжала развиваться. Интенсивность огня, активность боевых действий, маневренность и мобильность войск определяли необходимость сосредоточивать раненых в укрытиях, получивших название «гнезда раненых» (рис. 10).
На передовых перевязочных пунктах перевязывали раненых, накладывали шины и выполняли неотложные операции, после чего в зависимости от обстановки раненых направляли в главные перевязочные пункты, полевые госпитали или на погрузку в военно-санитарные поезда. Подвижные госпитали развертывали в крупных населенных пунктах и железнодорожных узлах, образуя путем объединения так называемые сводные госпитали. Во время Русско- японской войны (1904-1905) впервые появились специализированные госпитали, т.е. госпитали, укомплектованные
соответствующими врачами-специалистами, располагающие специальным оснащением и предназначенные для оказания специализированной медицинской помощи и лечения определенных категорий раненых и больных1.
1 Эти госпитали были организованы только в тылу в Харбине, являвшемся тогда по своему положению центральным распределителем, и в Чите: хирургический, инфекционный, психиатрический, венерологический, офтальмологический и отоларингологический.
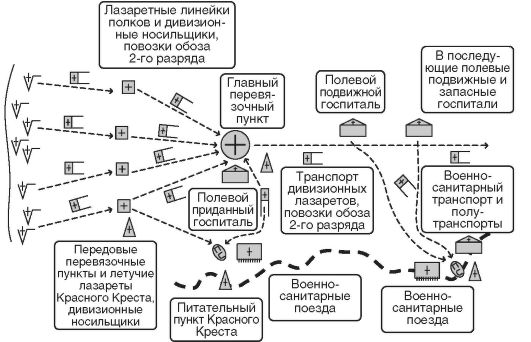
Рис. 10. Схема системы лечебно-эвакуационных мероприятий в русской армии в период русско-японской войны
(1904-1905)
Опыт Русско-японской войны во многом показал несостоятельность и несовершенство системы медицинского обеспечения, и в том числе организации лечебно-эвакуационных мероприятий.
В 1916 г. В.А. Оппель (рис. 11) впервые попытался практически увязать лечение с эвакуацией и предложил усовершенствованную систему лечебно-эвакуационных мероприятий, получившую название «этапное лечение». Он писал: «...Под этапным лечением я понимаю такое лечение, которое не нарушается эвакуацией и в которое она входит как непременная слагаемая часть». Основным принципом системы этапного лечения были максимально возможное приближение квалифицированной помощи к раненому, а также сочетание лечения с эвакуацией. Сущность системы этапного лечения состоит в расчленении (эшелонировании) медицинской помощи и последовательном ее оказании на этапах медицинской эвакуации (медицинских пунктах и лечебных учреждениях). При этом важнейшая особенность системы этапного лечения состояла в том, что лечебные мероприятия проводятся с учетом дальнейшей эвакуации, а эвакуация осуществляется с учетом фактического состояния раненых и нуждаемости их в лечебных мероприятиях.

Рис. 11. Владимир Андреевич Оппель
Выдвинутые В.А. Оппелем принципы этапного лечения при всей их прогрессивности, к сожалению, не были своевременно реализованы на практике, чему способствовали социально-экономическое положение в России, низкий уровень здравоохранения и крайне слабая техническая оснащенность военно-медицинской службы.
В 1917 г. согласно «Инструкции по организации помощи раненым на фронте» в системе лечебно-эвакуационных мероприятий предусматривалось рациональное использование всех сил и средств медицинской службы, т.е. в первой четверти ХХ века в системе лечебно-эвакуационных мероприятий появились новые важные и перспективные элементы. Прежде всего это повышение хирургической активности в передовых медицинских подразделениях, создание подвижных хирургических групп (резервов), а также начальные элементы оказания специализированной медицинской помощи и специализации госпиталей. Этому также способствовало применение автомобильного санитарного транспорта и военно-санитарных поездов, что положительно сказалось на эффективности эвакуационных мероприятий (рис. 12).
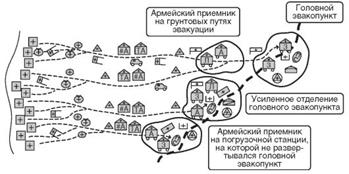
Рис. 12. Схема лечебно-эвакуационных мероприятий в русской армии в 1917 г.
В 1918 г. в ведение военной медицины было передано руководство эвакуацией, что позволило объединить лечение и эвакуацию в единый и неразрывный процесс и разработать руководящие документы2, регламентирующие систему лечебно-эвакуационных мероприятий.
2 10 сентября 1918 г. утверждены «Временная инструкция учреждениям, ведающим эвакуацией», «Инструкция по эвакуации от линии боя до головного эвакопункта», «Инструкция начальника эвакопунктов» и др.
По итогам первой мировой войны (1914-1918) изменилось соотношение потерь ранеными и больными, т.е. количество раненых значительно увеличилось на фоне уменьшения удельного веса больных, что отразилось на дальнейшем развитии системы лечебно-эвакуационных мероприятий (табл. 1).
Таблица 1. Раненые и больные в русской армии в различные войны, %
| Война | Раненые | Больные |
| Крымская (1854-1855) | 18,7 | 81,3 |
| Русско-турецкая (1877-1878) | 1,9 | 98,1 |
| Русско-японская (1904-1905) | 34,7 | 65,3 |
Первая мировая (1914-1918) 49,5 50,5
В дальнейшем этапное лечение в Красной Армии строилось по дренажному типу, когда раненые и больные последовательно перемещались общим потоком через все этапы медицинской эвакуации вне зависимости от характера оказанного медицинского пособия и специальной помощи, в которой они нуждались. Развитие медицинской науки обогатило военно-медицинскую службу новыми методами диагностики, оказания помощи и лечения раненых, что повлекло за собой техническое переоснащение частей и учреждений медицинской службы и привело к существенным изменениям в дальнейшем развитии системы лечебно-эвакуационных мероприятий. Потребовалась организация операционных и перевязочных по всем правилам асептики и антисептики, противошоковых и реанимационных палат, госпитальных отделений для оперированных, изоляторов для инфицированных больных, диагностических лабораторий и физиотерапевтических кабинетов в госпиталях. Эти перемены подчеркивали необходимость перестройки всей системы этапного лечения на основе эвакуации раненых и больных по назначению и создания специализированных госпиталей или отделений, начиная с армейских лечебных учреждений.
В 1933 г. при разработке «Устава военно-санитарной службы РККА» была сделана первая попытка к изменению порядка проведения лечебно-эвакуационных мероприятий в войсках и к построению этапного лечения с эвакуацией в соответствии с медицинскими показаниями, т.е. по назначению. Однако провозглашенный в этом уставе принцип эвакуации по назначению не был тогда еще должным образом реализован.
Необходимость создания сети специализированных лечебных учреждений в качестве важнейшего условия, обеспечивающего возможность эвакуации по назначению, была наглядно подтверждена во время боевых действий Советской Армии (1938-1939) против Японии и в советско-финляндском вооруженном конфликте (1939-1940). Основываясь на опыте медицинского обеспечения войск во время этих боевых столкновений, Е.И. Смирнов3указывал: «...С тех пор, как выделились в самостоятельные дисциплины - челюстно-лицевая хирургия, нейрохирургия, лечение поражений костей конечностей и грудной полости, перестало существовать то положение для госпиталя, когда каждый врач-хирург был врачом для всех раненых, а всякий раненый был пациентом врача-хирурга».
3 Ефим Иванович Смирнов (1904-1976) - академик АМН СССР, Герой Социалистического Труда, генерал-полковник медицинской службы, начальник Главного военносанитарного управления Советской Армии в 1939-1945 гг., Министр здравоохранения СССР в 1947-1953 гг. (рис. 13).
В ходе Великой Отечественной войны (1941-1945) началось практическое осуществление мероприятий по совершенствованию системы лечебно-эвакуационных мероприятий на основе принципа эвакуации по назначению. Была создана сеть специализированных лечебных учреждений, начиная с госпитальной базы армии, т.е. возникла более совершенная организация лечебно-эвакуационных мероприятий - система этапного лечения с эвакуацией по назначению. Лечебно-эвакуационные мероприятия предусматривали последовательное развертывание от фронта в тыл этапов медицинской эвакуации (медицинских пунктов и лечебных учреждений), в которых оказывали определенные виды медицинской помощи. На полковых медицинских пунктах оказывалась первая врачебная помощь, на дивизионных медицинских пунктах и в хирургических полевых подвижных госпиталях первой линии - квалифицированная медицинская помощь. Для оказания специализированной медицинской помощи раненых и больных эвакуировали по назначению в специализированные госпитали (отделения) госпитальных баз армии и фронта (рис. 14).
Принятая система этапного лечения с эвакуацией по назначению полностью себя оправдала во время Великой Отечественной войны - 72,3% раненых и 90,6% больных были возвращены в строй4.
4 Авторы труда «Медицинское обеспечение Советской Армии в операциях Великой Отечественной войны 1941- 1945 гг.» отмечают, что общее число всех возвращенных в строй раненых и больных за годы войны составило около 17 млн. человек. При этом в ходе Великой Отечественной войны вся Красная (Советская) Армия насчитывала от 3 млн 394 тыс. по состоянию на 1 декабря 1942 г. до 6 млн 700 тыс. человек к 1 января 1945 г. Это говорит о том, что война практически была выиграна в значительной степени солдатами и офицерами, возвращенными в строй здравоохранением страны.

Рис. 13. Ефим Иванович Смирнов
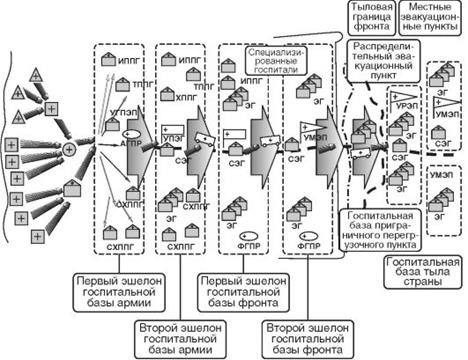
Рис. 14. Схема системы лечебно-эвакуационных мероприятий в ходе Великой Отечественной войны
Однако при всей своей прогрессивности система этапного лечения с эвакуацией по назначению на начальных этапах своего становления имела определенные недостатки, к которым можно отнести:
• необходимость повторного оказания хирургической помощи раненым из-за невозможности проведения исчерпывающих хирургических вмешательств на дивизионных медицинских пунктах (ДМП) и ХППГ первой линии ввиду условий обстановки, недостаточной подготовленности хирургов и отсутствия необходимого оснащения, а также надежных медикаментозных средств, сдерживающих развитие инфекции в ране, своевременное применение которых позволяло выполнять отсроченную хирургическую обработку в специализированных лечебных учреждениях;
• многоэтапность, выражающаяся в том, что большинство раненых и больных последовательно проходили все этапы медицинской эвакуации: полковой медицинский пункт - ПМП, ДМП, ХППГ первой линии, эшелоны госпитальных баз армии и фронта, что было обусловлено недостатком санитарно-транспортных средств, особенно санитарных самолетов и исключало возможность эвакуации тяжелораненых.
Огромное значение для практической реализации и успешного функционирования системы лечебно-эвакуационных мероприятий имела военно-медицинская доктрина, озвученная в докладе Е.И. Смирнова на V пленуме ученого медицинского совета Главного военного санитарного управления (ГВСУ) Красной Армии (26-28 февраля 1942 г.):
• единое понимание происхождения и развития болезни, единое понимание принципов хирургической и терапевтической работы в полевой медицинской службе;
• преемственность в лечении раненых и больных на различных этапах эвакуации;
• обязательное наличие краткой, четкой и последовательной медицинской документации, позволяющей осуществлять полноценную сортировку раненых и больных и обеспечивающей единую систему лечения, равно как и последовательность ее на различных этапах эвакуации;
• наличие единой школы и единого взгляда на методы профилактики и лечения раненых и больных на разных этапах медицинской эвакуации одного эвакуационного направления.
В решениях V пленума ученого медицинского совета (УМС) ГВСУ Красной Армии отмечалось, что в военно- полевой медицинской деятельности хирургия играет доминирующую роль. Именно эта область медицины приобретает в военное время особое значение, поскольку на ней лежит ответственность за возвращение в кратчайший срок в армию боеспособных людей, а народному хозяйству - трудоспособных из тех, кто не годен к военной службе.
В решениях пленума было записано: «Своевременное этапное лечение и единая военно-полевая медицинская доктрина в области военно-полевой хирургии основываются на следующих положениях:
• все огнестрельные раны первично инфицированы;
• единственно надежный метод борьбы с инфекцией ран - их своевременная первичная хирургическая обработка;
• большинство ран нуждается в ранней хирургической обработке;
• произведенная в первые часы хирургическая обработка раны дает основание поставить наилучший прогноз;
• в условиях полевой медицинской службы объем работы и выбор методов хирургического вмешательства и лечения чаще определяются не столько медицинскими показаниями, сколько положением дел на фронте, количеством поступающих раненых и больных и их состоянием, количеством врачей, особенно хирургов, на данном этапе. А также
наличием автотранспортных средств полевых санитарных учреждений и медицинского оснащения, временем года и состоянием погоды». Значимость указанных принципов сохранилась до настоящего времени. При этом важнейшим итогом Великой Отечественной войны явилось то, что лечебно-эвакуационные мероприятия стали формироваться как сложная высокоорганизованная система и получили дальнейшее развитие.
Date: 2015-07-01; view: 902; Нарушение авторских прав; Помощь в написании работы --> СЮДА... |