
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Б - компьютерная томограмма больного, у которого выявлена центральная форма компактной остеомы нижней челюсти (указана стрелкой).
К своеобразной форме экзостоза верхней челюсти относят небный торус — это костное утолщение в области небного шва (валика), обнаруживаемое у некоторых людей. Костная де-
29.1.ОСТЕОМА
формация в области небного шва выявляется как вскоре после рождения ребенка, так и по ме- ре его роста. Врожденные симметричные или одиночные экзостозы также обнаруживаются на внутренней поверхности нижней челюсти в области премоляров — нижнечелюстной торус. Эти экзостозы нельзя отнести к костным опухолям, они являются своеобразной анато- мической особенностью строения (формой) челюсти. Синонимом экзостоза является ос- теофит — это патологический костный нарост на поверхности кости.
 На рентгенограмме компактная центральная остеома выявляется в виде гомогенного очага интенсивного затемнения округлой или овальной формы с относительно четкими грани- цами различных размеров. Опухоль не связана с зубами, но в некоторых случаях она проеци- руется на корень зуба, что напоминает одонтому. Периферическая компактная остеома на рентгенограмме имеет вид ограниченного выступа, выходящего за пределы челюсти, с четкими ровными контурами. Губчатая остеома на рентгенснимке неоднородна, имеется чередование участков разрежения и уплотнения. Аналогичные данные выявляются и на компьютерной томо- грамме (рис. 29.1.4).
На рентгенограмме компактная центральная остеома выявляется в виде гомогенного очага интенсивного затемнения округлой или овальной формы с относительно четкими грани- цами различных размеров. Опухоль не связана с зубами, но в некоторых случаях она проеци- руется на корень зуба, что напоминает одонтому. Периферическая компактная остеома на рентгенограмме имеет вид ограниченного выступа, выходящего за пределы челюсти, с четкими ровными контурами. Губчатая остеома на рентгенснимке неоднородна, имеется чередование участков разрежения и уплотнения. Аналогичные данные выявляются и на компьютерной томо- грамме (рис. 29.1.4).
Рис. 29.1.5. Рентгенограмма нижней челюсти больного с капькулезным субмаксиллитом. Слюнной камень на фоне тела нижней челюсти (ниже места расположения удаленного зуба мудрости) слабо контурируется, имеет неправильную форму и напоминает очаг остеосклероза.
Дифференцировать остеому необходимо с одонтомой. Для одонтомы характерно рент- генологически более интенсивное затемнение с четкими и ровными границами, а по периферии опухоли видна узкая полоска просветления шириной около 1 мм (соответствует капсуле одон- томы). Остеоид-остеома на рентгенограмме выявляется в виде очага деструкции кости с не- четкими границами, окруженного ободком склерозированной ткани. Гиперостоз — это патоло- гическое разрастание костной ткани в результате предшествующих одонтогенных и неодонто- генных воспалительных процессов (периодонтиты, травма, стоматиты и т.д.). По своей сути это ничто иное, как оссифицирующий периостит. На рентгенограмме контуры его неров-ные и не такие четкие.
Слюнной камень, находясь в поднижнечелюстной железе, рентгенологически может прое-цироваться на тело нижней челюсти и симулировать наличие остеомы {рис. 29.1.5). Для уточнения местонахождения патологического очага (участка рентгенологического уп- лотнения) делают рентгенограмму мягких тканей дна полости рта вприкус (трансангулярная или прямая укладка). При наличии слюнного камня он выявляется в виде округлого (оваль- ного) очага уплотнения, на фоне мягких тканей дна полости рта, в проекции тела или прото- ка поднижнечелюстной железы. Губчатую остеому следует дифференцировать с хондромой и фиброзной остеодисплазией. Окончательный диагноз устанавливается после проведения патогистологического исследования. _....>,- =
Лечение остеом только хирургическое. Операция показана в тех случаях, когда опухоль вызывает какие-либо нарушения (болевые или функциональные), а также по косметическим со- ображениям или при зубном протезировании (если остеома или костный выступ мешает уста- новке съемного или несъемного протеза). Остеома удаляется в пределах здоровых тканей, а при неопухолевых экзостозах проводят нивелирование (сглаживание) деформированного учас- тка челюсти до уровня нормальной кости.
29.2. ОСТЕОИД-ОСТЕОМА
Остеоид-остеома - это доброкачественная опухоль остеогенной природы. Локализуется в челюстях редко. Встречается у детей в возрасте после 5 лет. У взрослых выявляется до 30- летнего возраста. Чаще обнаруживается на нижней челюсти, а также у лиц мужского пола.
П атомооФология. Макроскопически опухоль в центральных ее отделах представлена тканью красного или серо-красного цвета, рыхлой консистенции. Вокруг очага имеется поясок
29. ОСТЕОГЕННЫЕ ОПУХОЛИ И ОПУХОЛЕПОДОБНЫЕ ОБРАЗОВАНИЯ ЧЕЛЮСТЕЙ
(ободок) плотной консистенции. Микроскопически опухоль представлена остеогенной тканью с переплетающимися волокнами остеоида, которые подвергаются обызвествлению и превраща- ются в костные пластинки различной степени зрелости на периферии патологического очага. В опухоли обнаруживают остеобласты и остеокласты. Клеток костного мозга и жировой ткани нет. Могут встречаться отдельные лимфоциты и плазматические клетки.
 К линика. Основным симптомом остеоид-остеомы является боль ноющего характера, ко- торая возникает без видимых причин. Боль может быть как приступообразной, так и носить по- стоянный характер. Усиливается в ночное время. При поверхностной локализации опухоли (поднадкостнично) возникают явления периостита.
К линика. Основным симптомом остеоид-остеомы является боль ноющего характера, ко- торая возникает без видимых причин. Боль может быть как приступообразной, так и носить по- стоянный характер. Усиливается в ночное время. При поверхностной локализации опухоли (поднадкостнично) возникают явления периостита.
Рис. 29.2.1. Рентгенограмма нижней челюсти больногос остеоид-остеомой. Вокруг патологического очага выражен склерозированный ободок.
Решающее значение в выявлении опухоли дают рентгенографические данные. На рент- генограмме определяется очаг деструкции костной ткани округлой формы с нечеткими грани- цами, размером обычно до 1,5 см. По периферии патологический очаг окружен ободком склеро- зированной кости. Ширина последнего находится в прямой зависимости от длительности забо- левания (рис. 29.2.1). Чем дольше существует остеоид-остеома, тем толще склерозиро- ванный ободок (участок новообразованной костной ткани).
Дифференциальный диагноз проводят с остеогенной саркомой, а также остеомой. В пользу остеосаркомы свидетельствует быстрый рост опухоли, более гомогенный характер раз- рушения кости, отсутствие склеротического ободка по периферии опухоли. Дифференциаль- ная диагностика остеоид-остеомы и остеомы проводится на основании данных рентгенографии (см. ранее).
Лечение остеоид-остеомы только хирургическое. Лечение состоит в удалении опухоли путем проведения кюретажа или резекции пораженного участка челюсти. При нерадикальном удалении патологического очага возможен рецидив опухоли.
29.3. ОСТЕОБЛАСТОМА
Остеобластома - это доброкачественная опухоль остеогенной природы имеет сходство с остеоид-остеомой и является ее разновидностью. Синонимы: остеобластокластома, гиган- токлеточная опухоль, центральная гигантоклеточная гранулема, гигантоклеточная репа- ративная гранулема.
По данным нашей клиники, остеобластома встречается в 12 % случаях всех первичных доброкачественных опухолей и опухолеподобных образований челюстей. Опухоль развивается улиц молодого, среднего и пожилого возраста, чаще у женщин.
П атоморфология. Макроскопически опухоль состоит из участков бурого цвета переме- жающихся с зонами красно-серого или желтого цвета. Опухолевая ткань обильно кровоточит. Состоит из одиночной или множественных мелких полостей, которые содержат бурую жидкость. Опухоль может не содержать полости. По периферии патологического очага имеется зона ос- сификации. Бурый цвет опухолевой ткани обусловлен гемосидерином, который образуется в результате распада эритроцитов, циркулирующих вне сосудистого русла (сосудов в опухоли нет, а кровь циркулирует по межтканевым щелям).
Микроскопически остеобластома представлена двумя основными типами опухолевых клеток:
1) остеобластов — одноядерных клеток, которые принимают участие в построении кости;
2) остеокластов — гигантских многоядерных клеток, принимающих участие в рассасывании ко- стной ткани. В опухоли можно обнаружить фиброзную ткань и островки новообразован- ной остеоидной ткани.
29.3. ОСТЕОБЛАСТОМА
К линика. Остеобластома располагается как в центре костной ткани челюсти, так и по пе- риферии кости. Опухоль развивается без выраженной клинической симптоматики. Жалобы больных чаще сводятся к подвижности зубов и наличию асимметрии лица (рис. 29.3.1). При ло- кализации остеобластомы в теле челюсти (центральная форма} опухоль пальпируется в виде плотного, гладкого или бугристого, малоболезненного или безболезненного образования, зубы в пределах границ опухоли подвижные, смещаются. Слизистая оболочка альвеолярного отрос- тка в области патологического очага гиперемированная, синюшная, имеются свищи с гнойным отделяемым (при обострении воспалительного процесса). Опухоль может достигать гигантских размеров с появлением изъязвлений на коже.

а) 6)
Рис. 29.3.1. Внешний вид больного с центральной формой остеобластомы верхней челюсти. Вид спереди (а) и сбоку (6),
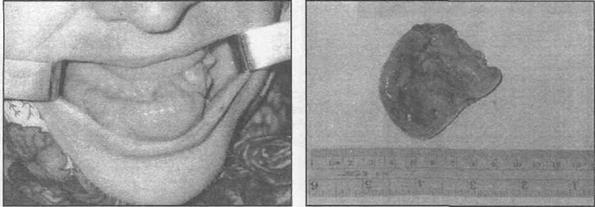
а) 6)
Рис. 29.3.2. Внешний вид больной с периферической формой остеобластомы нижней челюсти (а). Макроскопический вид опухоли после ее удаления (б).
Периферическая форма остеобластомы характеризуется наличием ограниченного выпячивания, расположенного на альвеолярном отростке челюсти (рис. 29.3.2 - 29.3.3). Ос- нование, на котором находится опухоль — широкое. Слизистая оболочка над опухолью си- нюшная, могут быть свищи. При травме кровоточит, а затем инфицируется с образованием язв, регионарных лимфаденитов и соответствующей клинической симптоматикой (боли, по- вышение температуры тела, слабость, недомогание и т.д.). Зубы в области патологического очага подвижные.
Различают четыре клинико-рентгенологические разновидности центральных и периферических остеобластом: кистозная, ячеистая, солидная и литическая. Рентгенологически кистозная форма остеобластомы представлена ограниченным разрежением костной ткани с более или менее четкими границами, что напоминает кисту.
29. ОСТЕОГЕННЫЕ ОПУХОЛИ И ОПУХОЛЕПОДОБНЫЕ ОБРАЗОВАНИЯ ЧЕЛЮСТЕЙ

 Рис. 29.3.3. Внешний вид больных с периферической формой остеобластомы нижней челюсти (а, б).
Рис. 29.3.3. Внешний вид больных с периферической формой остеобластомы нижней челюсти (а, б).
Рис. 29.3.4. Рентгенографическая картина ячеистой формы остеобластомы нижней челюсти.
Ячеистая форма имеет вид мелких полостей (ячеек), разделенных между собой костны- ми перегородками (рис. 29.3.4). Данная форма напоминает поликистозную амелобластому.
Солидная форма остеобластомы рентгенологически имеет вид неравномерного интен- сивного затемнения с неровными границами (рис. 29.3.5).

Рис. 29.3.5. Рентгенографическая картина солидной формы остеобластомы нижней челюсти (а), компьютерная томограмма больной (б) солидной формой остеобластомы верхней челюсти (стрелкой указан патологический очаг).
29.3. ОСТЕОБЛАСТОМА
Для литической формы характерна деструкция кости, сходная с остеосаркомой {рис. 29.3.6). Может быть рассасывание корней зубов в зоне опухоли. Встречается эта форма чаще у детей и у лиц молодого возраста, имеет агрессивное течение. Могут встречаться смешанные формы остеобластомы, где одна форма переходит в другую.

а) б)
Рис. 29.3.6. Рентгенографическая картина литической формы остеобластомы нижней челюсти (а) и верхней челюсти (б).
Возможно озлокачествление остеобластомы с развитием остеобластосаркомы (остеосар- комы) с последующим возникновением патологического перелома нижней челюсти {рис. 29.3.7). Дифференциальную диагностику следует проводить с доброкачественными опухолями челюстей (остеоид-остеомой, остеохондромой, оссифицирующей фибромой, амелобластичес- кой фибромой, амелобластомой, цементобластомой и др.), фиброзной остеодисплазией, остео- генной саркомой. Остеобластома челюсти при нагноении напоминает острый или обострив-
шийся хронический остеомиелит.
Лечение остеобластомы заключается в полном ее удалении, которое можно выполнить только путем проведения резекции участка челюсти с сохранением или без сохранения ее не- прерывности (в зависимости от размеров опухоли). При радикальном удалении рецидивов ос- теобластомы не наблюдается, а при нерадикальной операции возможен не только рецидив, но и озлокачествление опухоли.

а) 6)
Рис. 29.3.7. Рентгенограмма больного с остеобластосаркомой (остеосаркомой) нижней челюсти (а). Рентгенограмма того же больного через 1,5 месяца (б), имеется патологический перелом.
29.4. ОССИФИЦИРУЮЩАЯ ФИБРОМА (ФИБРООСТЕОМА)
В челюстных костях выделяют следующий вид остеогенных опухолей — оссифицирую- щую фиброму (фиброостеому), которая в других костях скелета человека верифицируется как остеобластома. Наиболее часто эта опухоль обнаруживается у детей и у лиц молодого возрас- та. Может поражаться как нижняя, так и верхняя челюсть.
29. ОСТЕОГЕННЫЕ ОПУХОЛИ И ОПУХОЛЕПОДОБНЫЕ ОБРАЗОВАНИЯ ЧЕЛЮСТЕЙ

Рис. 29.4.1. Рентгенографическая картина оссифицирующей фибромы (а) и одонтогенного остеомиелита (б) нижней челюсти.
Клинически оссифицирующаяся фиброма протекает идентично с фиброзной остеодис- плазией. Рентгенологически определяются очаги разрежения (просветления) костной ткани с включением зон оссификации (рис. 29.4.1-а). На рентгенограмме оссифицирующаяся фиброма может напоминать резидуальную кисту челюсти, а также приходится дифференцировать с хро- ническим одонтогенным остеомиелитом {рис. 29.4.1-6). В отличие от фиброзной остеодиспла- зии при оссифицирующей фиброме имеется очаговое поражение челюсти с четко определяе- мой капсулой. Гистологически для этой опухоли характерно наличие плотной фиброзной капсу- лы по периферии патологического очага, а в центре — разрастание клеточно-волокнистой фиб- розной ткани с наличием в ней остеокластов и остеогенных зон.
Лечение заключается в удалении опухоли вместе с капсулой путем проведения кюрета- жа, а при рецидиве — поднадкостничная резекция пораженного участка челюсти.
ОСТЕОСАРКОМА
Остеосаркома — это злокачественная опухоль, развивающаяся из клеток - предшест- венников остеобластов и характеризующаяся образованием атипичной кости или остеоида. Си- нонимы остеосаркомы: остеогенная саркома, остебластосаркома, остебластическая сар- кома, остеолитическая саркома, остеоидсаркома.
Ранее под этим термином объединяли все саркомы, которые образуются из костной тка- ни. В дальнейшем из остеосарком были выделены отдельные самостоятельные формы — хон- дросаркомы и фибросаркомы, которые будут рассмотрены в соответствующих разделах.
Наиболее часто болеют лица мужского пола молодого и среднего возраста. Хотя могут встречаться как у детей {рис. 29.5.1), так и у лиц пожилого возраста. Чаще локализуется на нижней челюсти. В период интенсивного роста скелета остеогенные саркомы встречаются не- сколько чаще. В пожилом возрасте остеосаркома возникает реже, как правило, на фоне остео- генной опухоли (остеобластомы), хронического остеомиелита или предшествующей травмы. В последние годы крайне редко встречаются запущенные формы развития этой злокачественной опухоли, что встречалось часто ранее (рис. 29.5.2). Для остеогенной саркомы челюсти харак- терно раннее гематогенное метастазирование в легкие. Остеосаркомы челюстей — это быстро- растущие опухоли.
П атоморфология. Макроскопически опухоль на разрезе имеет пестрый вид за счет оча- гов некроза и кровоизлияний, участков опухолевого и реактивного костеобразования. Участки оссификации чередуются с зонами хрящевой консистенции.
Микроскопически выделяют остеобластический, остеолитический (остеокластичес- кую) и смешанные варианты опухоли. Остеобластический вариант характеризуется образова- нием атипичной опухолевой костной ткани (плотная костеподобная ткань беловатого цвета). При остеолитической форме разрастается опухолевая ткань (крошащаяся и кровоточащая масса), преобладает клеточный опухолевой компонент полиморфного состава (атипичные мно- гоядерные клетки).
Остеосаркома, которая возникает в толще челюсти называется центральной, а опухоль, развивающаяся из периферических отделов кости — периферической.
29.5. ОСТЕОСАРКОМА
К линика. Характерно наличие болезненной при пальпации опухоли в области тела или альвеолярного отростка челюсти. Зубы, находящиеся в пределах опухоли, подвижные. Боли в интактных зубах возникают без видимой причины, иррадиируют в ухо, глаз. Характерны ночные боли. Больные нередко просыпаются среди ночи из-за наличия болей в челюстях или зубах. При прорастании опухолью нервных стволов в челюсти возникает парестезия, а затем онеме- ние (анестезия) соответствующего участка челюсти (симптом Венсана).
По мере роста остеосаркомы появляется деформация соответствующей челюсти, экзоф- тальм, застойные явления в мягких тканях (рис. 29.5.3). Слизистая оболочка альвеолярного от- ростка в области опухоли гиперемированная, отечная, синюшная (цианотичная), при травме появляются изъязвления на десне. Остеосаркома может нагнаиваться с появлением соответст- вующей симптоматики. Опухоль прорастает в окружающие мягкие ткани. Появляется слабость, недомогание, потеря аппетита, повышение температуры тела. Регионарные лимфоузлы обыч- но не увеличены.
Для центральной остеосаркомы первыми клиническими симптомами чаще будут боль в челюсти и подвижность зубов, а для периферической — деформация челюсти. Остеобласти- ческая саркома чаще встречается у детей (рис. 29.S.1) и у лиц молодого возраста, а остеоли- тическая (остеокластическая) — у взрослых.

Рис. 29.5.1. Внешний вид детей с остеосаркомой верхней челюсти (а -вид спереди,
Date: 2016-11-17; view: 634; Нарушение авторских прав; Помощь в написании работы --> СЮДА... |