
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Повторная и возвратная инфекция 5 page
Глава 17. Мочекаменная болезнь
 странства. Осложнения бывают в 5—30% случаев, их риск тем выше, чем проксимальнее расположен камень. Стриктуры мочеточника возникают менее чем в 5% случаев, пузырно-мочеточниковый рефлюкс — крайне редко. Камни диаметром менее 8 мм обычно удаляют целиком. Чтобы захватить камень или его фрагменты, круглые корзинки скручивают вокруг своей оси. Плоские корзинки следует использовать с осторожностью, поскольку при скручивании вокруг камня проволока может сгибаться, образуя режущий край, и может повредить мочеточник. Какой бы инструмент ни использовался для удаления камня, им ни в коем случае нельзя манипулировать грубо.
странства. Осложнения бывают в 5—30% случаев, их риск тем выше, чем проксимальнее расположен камень. Стриктуры мочеточника возникают менее чем в 5% случаев, пузырно-мочеточниковый рефлюкс — крайне редко. Камни диаметром менее 8 мм обычно удаляют целиком. Чтобы захватить камень или его фрагменты, круглые корзинки скручивают вокруг своей оси. Плоские корзинки следует использовать с осторожностью, поскольку при скручивании вокруг камня проволока может сгибаться, образуя режущий край, и может повредить мочеточник. Какой бы инструмент ни использовался для удаления камня, им ни в коем случае нельзя манипулировать грубо.
Через уретеропиелоскоп можно вводить рабочую часть устройств для электрогидравлической, ультразвуковой, лазерной, электромеханической и пневматической контактной литотрипсии. При электрогидравлической контактной литотрипсии на кончик специального катетера подается электрический разряд с напряжением до 120 В, который создает в жидкости ударную волну. Кончик катетера должен быть максимально удален от окружающих тканей и уретеропиелоскопа. Ультразвуковая контактная литотрипсия подразумевает разрушение мочевых камней с помощью ультразвука с частотой 25 МГц. В ультразвуковых литотрипторах используются пьезоэлектрические кристаллы, которые под действием электромагнитного поля деформируются и генерируют ультразвук. Полые зонды для ультразвуковой контактной литотрипсии позволяют одновременно эвакуировать фрагменты камней и песок. Лазерная контактная литотрипсия описана в гл. 26. При электромеханической и пневматической контактной литотрипсии рабочая часть прибора работает по принципу отбойного молотка.
Эндоскопическая нефролитотомия
Эндоскопическая нефролитотомия — метод выбора при камнях почек и верхней трети мочеточника диаметром более 2,5 см, неэффективности дистанционной литотрипсии, камнях нижних почечных чашечек при длинной и узкой шейке почечной чашечки и остром угле между шейкой почечной чашечки и почечной лоханкой. Эндоскопическая нефролитотомия позволяет быстро удалить камень, поэтому может проводиться при наличии полной обструкции. Обычно из точки по задней подмышечной линии пунктируют заднюю нижнюю почечную чашечку. Пункцию выполняют под контролем рентгеноскопии, УЗИ или обоих методов. Иногда приходится пунктировать верхние почечные чашечки. При этом нужно соблюдать осторожность, чтобы не повредить плевру, легкое, селезенку или печень. Затем пункционный канал расширяют с помощью пластмассовых бужей Амплаца, телескопических бужей Алкена или баллонного дилататора. Нефростома, наложенная вовремя открытой операции, часто имеет извитой канал и для дальнейших эндоскопических манипуляций не подходит.
Эндоскопическая нефролитотомия требует терпения и настойчивости. Чтобы убедиться в том, что извлечены все камни, после вмешательства проводят рентгенографию живота. Если часть камней осталась, используют гибкие эндоскопы, пунктируют чашечно-лоханочную систему в другой точке, проводят чрескожное растворение мочевых камней, дистанционную литотрипсию или повторную эндоскопическую нефролитотомию. Планируя эндоскопическую нефролитотомию, следует ставить реальные задачи. В сложных случаях больного заранее предупреждают, что для удаления всех камней одного вмешательства бывает недостаточно.
Чтобы избежать повышенной кровоточивости, обусловленной переохлаждением, больного укрывают, а для промывания чашечно-лоханочной системы используют только теплые растворы. При плановом вмешательстве следует подготовиться к аутогемотрансфузии. Уровень гемоглобина после эндоскопической нефролитотомии падает в среднем на 2,8 г%. Если чашечно-лоханочная система пунктировалась в нескольких местах или произошла перфорация почечной лоханки, кровопотеря больше. Однако в целом эндоскопическая нефролитотомия — безопасное и эффективное вмешательство, а частота переливаний компонентов крови при нем менее 10%.
Открытые операции
Открытые операции — традиционные хирургические вмешательства при мочекаменной болезни. Однако к ним сейчас прибегают редко, так как они сопряжены с осложнениями со стороны операционной раны и не гарантируют удаление всех камней. Кроме того, существуют простые и эффективные малоинвазивные вмешательства. Перед открытой операцией обязательно повторяют рентгенографию живота, потому что камни часто меняют свое положение. Существует множество оперативных доступов к почке, например торакоабдоминальный к верхнему полюсу, поясничный для внебрюшинных манипуляций (самый безопасный при сопутствующей инфекции мочевых путей) и доступ по Гибсону.
Пиелолитотомия
Пиелолитотомия особенно удобна при внепочечном расположении лоханки. Поперечная пиелотомия создает хороший доступ без пересечения почечных сосудов. Ревизия чашечно-лоханочной системы с помощью гибкого эндоскопа позволяет убедиться в полном удалении камней. Множественные мелкие камни почечной лоханки и камни из труднодоступных отделов можно удалить с помощью специального сгустка. Раньше его готовили из человеческого фибриногена, полученного из крови доноров, но риск гепатитов и ВИЧ-инфекции заставил отказаться от этого метода. В настоящее время используют криопреципитат, который готовят при быстром замораживании плазмы. Чтобы снизить риск инфекций, лучше использовать аутологичную плазму. При
Глава 17. Мочекаменная болезнь
 введении в почечную лоханку криопреципитата эндогенные факторы свертывания превращают его в студенистый сгусток. Сгусток из криопреципитата растяжим в 10 раз меньше, чем сгусток крови. Мелкие камни застревают в этом сгустке и удаляются вместе с ним. Для извлечения камней из чашечно-лоханочной системы используют разные виды зажимов Рэнделла.
введении в почечную лоханку криопреципитата эндогенные факторы свертывания превращают его в студенистый сгусток. Сгусток из криопреципитата растяжим в 10 раз меньше, чем сгусток крови. Мелкие камни застревают в этом сгустке и удаляются вместе с ним. Для извлечения камней из чашечно-лоханочной системы используют разные виды зажимов Рэнделла.
Секционная нефролитотомия
Секционная нефролитотомия выполняется при коралловидных камнях почки, когда другие методы лечения неэффективны. Полностью сформированный коралловидный камень представляет собой слепок чашечно-лоханочной системы (рис. 17.16), частично сформированный — заполняет почечную лоханку и по крайней мере шейки двух почечных чашечек. Чтобы создать относительно бескровное операционное поле, пережимают почечную артерию и охлаждают почку талым льдом. Для доступа к чашечно-лоханочной системе почку рассекают продольно тотчас позади линии Бределя, в лишенной крупных сосудов зоне на границе бассейнов передней и задней ветвей почечной артерии. Извлекать камни удобнее крючком для изоляции нервных стволов. Тщательная ревизия чашечно-лоханочной системы — основное условие полного удаления камней. Пластика суженных шеек почечных чашечек позволяет предотвратить их повторное образование. Затем ушивают чашечно-лоха-ночную систему и почечную капсулу. Гемостаз затрудняет интраоперационная установка нефростомического катетера, необходимого для промывания чашечно-лоханочной системы, нефроскопии и при необходимости удаления оставшихся камней. Каждая последующая открытая нефролитотомия становится технически более сложной из-за образующихся рубцов.
Радиальная нефролитотомия
Радиальная нефролитотомия обеспечивает доступ к отдельным почечным чашечкам, обычно проводится при резко расширенных и покрытых истонченной паренхимой почечных чашечках. Выявить блокированную камнем почечную чашечку позволяет интраоперационное УЗИ. Его проводят до рассечения почки, так как попадание воздуха искажает изображение. После надсече-ния почечной капсулы пунктируют почечную чашечку. Для наилучшего обзора используют нейрохирургические шпатели. Следует соблюдать осторожность, чтобы не протолкнуть камень через суженную шейку почечной чашечки. Можно раздробить его ножницами Мэйо, а затем извлечь фрагменты. Интраоперационные эндоскопическая ревизия и рентгенография живота позволяют убедиться в полном удалении камней.
Другие операции на почке
При большом камне или множественных камнях в одном из полюсов почки с выраженным истончением паренхимы возможна резекция почки. Показания к этой операции должны быть обоснованными, потому что
имеющиеся у больного метаболические нарушения могут привести к образованию камней в контралатеральной почке. Среди нестандартных операций — замещение мочеточника сегментом подвздошной кишки в надежде облегчить боль при частом отхождении камней и ауто-трансплантация почки с пиелоцистостомией при особенно тяжелом течении мочекаменной болезни.
Уретеролитотомия
| Рисунок 17.16.На рентгенограмме живота виден коралловидный камень, заполняющий почечную лоханку и все почечные чашечки. |
Уретеролитотомию проводят при длительно не смещающихся камнях мочеточника, когда эндоскопические вмешательства и дистанционная литотрипсия невозможны или неэффективны. Перед операцией выполняют рентгенографию живота, чтобы уточнить локализацию камня и выбрать оптимальный доступ. Камни верхней трети мочеточника удаляют из поясничного доступа. Разрез латеральнее мышцы, выпрямляющей позвоночник, позволяет отвести квадратную мышцу поясницы медиально. Для доступа в забрюшинное пространство, несмотря на близость брюшины и риск ее повреждения, рассекают передний листок пояснич-но-грудной фасции. Как только мочеточник найден, проксимальнее камня, чтобы предупредить его смещение, на мочеточник накладывают сосудистую клемму или зажим Бабкока. Поясничный доступ можно расширить вверх только до XII ребра и вниз только до гребня подвздошной кости. Мочеточник рассекают продольно над камнем, который извлекают крючком для изоляции нервных стволов. Для удаления камней

Глава 17. Мочекаменная болезнь
 средней и нижней третей мочеточника используют боковой или передний доступы с тупым разделением мышц брюшной стенки.
средней и нижней третей мочеточника используют боковой или передний доступы с тупым разделением мышц брюшной стенки.
ПРОФИЛАКТИКА
Без профилактики в течение 5 лет у половины больных мочевые камни образуются вновь. Обучение больного и собственно профилактику лучше всего начинать сразу после самопроизвольного отхождения или хирургического удаления камня. Нужно выявить и по возможности устранить описанные выше факторы риска. Независимо от результатов биохимического исследования крови и мочи и химического анализа камня больному рекомендуют увеличить потребление жидкости примерно до 1,6 л/сут. Пить лучше во время еды и примерно через 2 ч после нее. В это время количество воды, образующейся в организме, минимально и наступает относительное обезвоживание. Рекомендуют также пить жидкость в достаточном объеме перед сном. Ночные мочеиспускания уменьшают застой мочи. Кроме того, при пробуждении больной может выпить еще жидкости. Следовать этим рекомендациям достаточно трудно, поэтому больному обязательно напоминают о важности их соблюдения при каждой консультации. У больных, регулярно посещающих уролога, рецидивы мочекаменной болезни наблюдаются реже, вероятно, благодаря соблюдению рекомендаций.
Биохимическое исследование крови и
мочи
Биохимическое исследование крови и мочи проводят после восстановления больного после операции или самопроизвольного отхождения камня. План обследования зависит от химического состава камня. Информативно исследование мочи, собранной при обычном образе жизни и потреблении жидкости. У больных с кальциевыми камнями исследуют суточную мочу. Обязательно определяют ее объем и рН, а также уровни кальция, мочевой кислоты, оксалатов, цитрата и натрия. Предварительно уточняют, может ли лаборатория выполнить все необходимые исследования. Определяют также уровни креатинина, кальция, фосфата и мочевой кислоты в сыворотке и АМК.
Самое частое метаболическое нарушение — гипер-кальциурия. Чтобы уточнить тип кишечной гиперкаль-циурии, на несколько суток (до 1 нед) назначают диету с ограничением потребления натрия и кальция. Потребление натрия ограничивают до 100 ммоль/сут за счет исключения поваренной соли и соленых продуктов. Потребление кальция снижают до 400—500 мг/сут за счет исключения молочных продуктов. После этого суточную экскрецию кальция с мочой определяют повторно. Если она ниже 250 мг/сут, говорят о кишечной гипер-кальциурии типа II. Чтобы дифференцировать кишечную гиперкальциурию типов I и III, на несколько суток
назначают одно из средств, связывающих кальций, например целлюлозы натрия фосфат, 5 г внутрь 3 раза в сутки во время еды, после чего определяют уровень кальция в суточной моче и уровень ПТГ в сыворотке. При кишечной гиперкальциурии типа I прием целлюлозы натрия фосфата снижает уровень кальция в моче по крайней мере вдвое, а уровень ПТГ в сыворотке остается нормальным.
При гиперурикозурии, оксалурии и гипоцитратурии и кальциевых камнях назначают соответствующее лечение и повторяют исследование суточной мочи. У больных часто имеются множественные метаболические нарушения, и назначенное лечение может устранять одно из них, но усугублять другие. Повторное исследование суточной мочи обеспечивает правильное лечение и эффективную профилактику. Дозы препаратов для лечения цистинурии подбирают по экскреции цистина с мочой. При инфицированных камнях регулярно проводят посев мочи.
Препараты для приема внутрь
Средства для ощелачивания мочи
Калия цитрат при приеме внутрь в стандартной дозе повышает рН мочи на 0,7—0,8. Обычно его назначают по 60 ммоль/сут в 3—4 приема. Калия цитрат выпускают в виде таблеток, покрытых оболочкой, содержащих по 5 и 10 ммоль калия цитрата, а также в виде растворов и порошка для растворения в жидкостях. Препарат может применяться длительно. Особая осторожность требуется у больных, склонных к гиперкалиемии: при ХПН, а также на фоне приема калийсберегающих диуретиков. Калия цитрат, как правило, хорошо переносится, но иногда, особенно при назначении в таблетках, может вызывать боль в животе. Прием калия цитрата в стандартной дозе повышает экскрецию цитрата на 400 мг/сут. Следовательно, калия цитрат показан больным с окса-латными камнями на фоне гипоцитратурии (экскреция цитрата менее 320 мг/сут), в том числе при почечном ка-нальцевом ацидозе. Калия цитрат также с успехом применяют при уратных камнях и в легких случаях при кальциевых камнях на фоне гиперурикозурии. Для ощелачивания мочи также применяют апельсиновый сок, натрия и калия бикарбонат. Средств, пригодных для длительного подкисления мочи, нет.
Адсорбенты кальция
Целлюлозы натрия фосфат связывает кальций в кишечнике, препятствуя его всасыванию и экскреции с мочой. Это препарат выбора при рецидивах мочекаменной болезни на фоне кишечной гиперкальциурии типа I. Однако следует помнить, что целлюлозы натрия фосфат лишь предупреждает образование новых камней. Его назначают при нормальных уровнях ПТГ, кальция и фосфата в сыворотке, в отсутствие патологии костей. Это средство снижает уровень кальция в моче, но может повышать экскрецию оксалатов и фосфатов. Начальная
Глава 17. Мочекаменная болезнь
доза — 5 г 3 раза в сутки во время еды, затем ее меняют в зависимости от экскреции кальция с мочой. Во время лечения целлюлозы натрия фосфатом 1—2 раза в год определяют уровни магния, кальция, оксалатов и натрия в моче и ПТГ в сыворотке. Часто требуется назначение препаратов магния. Их применяют не раньше чем за 1 ч до или через 1 ч после приема целлюлозы натрия фосфата. Поскольку в состав препарата входит натрий, его назначают с осторожностью больным с сердечной недостаточностью. Нередко наблюдаются побочные эффекты — желудочно-кишечные нарушения, в том числе диспепсия и понос. У женщин в постменопаузе из-за риска остеопороза целлюлозы натрия фосфат лучше не использовать. Им назначают тиазидные диуретики с калия цитратом для профилактики гипокалиемии и гипо-цитратурии.
Фосфаты
Фосфаты назначают при гиперфосфатурии. Всасывание фосфатов в кишечнике могут угнетать антациды, содержащие алюминий, магний или кальций. Фосфаты следует применять с осторожностью на фоне лечения сердечными гликозидами, тяжелой почечной, первичной надпочечниковой и печеночной недостаточности. В целом фосфаты хорошо переносятся. Дозу препарата меняют в зависимости от уровней натрия, калия, кальция и фосфата в сыворотке.
Диуретики
Тиазидные диуретики эффективны при почечной ги-перкальциурии. Они устраняют вторичный гиперпара-тиреоз и снижают синтез 1,25-дигидроксивитамина D3, не увеличивая всасывание кальция в кишечнике. Экскреция кальция с мочой снижается быстро и долгое время (более 10 лет) не возрастает. Дозу препарата меняют в зависимости от уровня кальция в моче. Лечение обычно хорошо переносится. Обязательно контролируют уровень калия в сыворотке. Гипокалиемия вызывает гипо-цитратурию, прием калия устраняет эти нарушения. При кишечной гиперкальциурии тиазидные диуретики вызывают преходящее снижение экскреции кальция. Через 4—5 лет у половины больных экскреция кальция возвращается к исходному уровню. Избыточное количество кальция, всасывающееся в кишечнике, вероятнее всего, откладывается в костях. Как только костная ткань насыщается кальцием полностью, тиазидные диуретики становятся неэффективны. На транспорт кальция в кишечнике они не влияют. Триамтерен вызывает образование триамтереновых камней. При их выявлении препараты, содержащие триамтерен, отменяют и назначают другие гипотензивные средства.
Препараты кальция
Препараты кальция показаны при оксалурии на фоне патологии кишечника. Кальция глюконат и цитрат всасываются в ЖКТ и повышают уровень кальция в сыворотке лучше, чем другие препараты кальция. Кальция
карбонат и фосфат всасываются хуже, поэтому дольше остаются в просвете кишечника, где и связывают окса-латы. При оксалатных камнях показаны именно плохо всасывающиеся препараты кальция. Их следует принимать во время еды.
Аллопуринол
Аллопуринол применяют при мочекаменной болезни на фоне гиперурикозурии как при наличии, так и в отсутствие гиперурикемии. В отличие от других гипоури-кемических средств, усиливающих экскрецию мочевой кислоты, аллопуринол является ингибитором ксантин-оксидазы, поэтому снижает уровень мочевой кислоты не только в сыворотке, но и в моче. Аллопуринол не влияет на синтез пуринов, он лишь ускоряет их катаболизм. Повышение уровней ксантина и гипоксантина в моче после приема аллопуринола к образованию мочевых камней не приводит. Аллопуринол может оказывать тяжелые побочные действия. При появлении сыпи его сразу же отменяют. Начальная доза 100 мг/сут внутрь, затем ее постепенно увеличивают до 300 мг/сут в один или несколько приемов под контролем суточной экскреции мочевой кислоты с мочой. Аллопуринол лучше переносится, когда его принимают после еды.
Ацетогидроксамовая кислота
Ингибитор уреазы ацетогидроксамовую кислоту назначают при трипельфосфатных камнях, для которых характерна хроническая инфекция мочевых путей, вызываемая бактериями, расщепляющими мочевину. Этот препарат обратимо ингибирует уреазу бактерий, снижает уровень аммония в моче и таким образом подкисляет ее. Ацетогидроксамовую кислоту лучше всего применять после удаления трипельфосфатных камней. Препарат также назначают при неполном удалении камней и при неэффективности антимикробной терапии, назначенной с учетом чувствительности возбудителя. Если бактерии не продуцируют уреазу, ацетогидроксамовая кислота неэффективна. Отдаленных результатов (более 7 лет) лечения этим препаратом нет. У многих больных отмечаются побочные эффекты, в том числе преходящая головная боль, поддающаяся лечению аспирином, тошнота, рвота, потеря аппетита, раздражительность и подавленное настроение. Препарат обычно назначаютв дозе 250 мг внутрь 3—4 раза в сутки.
Профилактика образования цистиновых камней
Обильное питье и ощелачивание мочи не всегда предупреждают повторное образование цистиновых камней. Пеницилламин — препарат, используемый для связывания меди при болезни Вильсона, — за счет сульфгид-рильной группы связывается с цистином. Образующееся при этом вещество растворяется в воде лучше, чем цис-тин. Растворимость цистина зависит от рН мочи. При рН 5,0 она составляет 150—300 мг/л, при рН 7,0 -200—400 мг/л, при рН 7,5 — 220—500 мг/л. Пеницилла-
Глава 17. Мочекаменная болезнь
 мин часто оказывает побочные действия. Среди них следует отметить сыпь, гематологические нарушения, поражение печени и почек. Чтобы избежать тяжелых побочных эффектов, пеницилламин назначают сначала в дозе 250 мг/сут в 3—4 приема. Затем под контролем экскреции цистина ее постепенно увеличивают до 2 г/сут. Пеницилламин вызывает авитаминоз В6, поэтому одновременно с ним назначают пиридоксин в дозе 25—50 мг/сут внутрь.
мин часто оказывает побочные действия. Среди них следует отметить сыпь, гематологические нарушения, поражение печени и почек. Чтобы избежать тяжелых побочных эффектов, пеницилламин назначают сначала в дозе 250 мг/сут в 3—4 приема. Затем под контролем экскреции цистина ее постепенно увеличивают до 2 г/сут. Пеницилламин вызывает авитаминоз В6, поэтому одновременно с ним назначают пиридоксин в дозе 25—50 мг/сут внутрь.
Тиопронин применяют при цистиновых камнях, когда пеницилламин, обильное питье и ощелачивание мочи неэффективны. Это особенно часто наблюдается при гомозиготной форме цистинурии, когда экскреция цистина превышает 450—500 мг/сут (в норме менее 100 мг/сут). За счет сульфгидрильной группы тиопронин связывается с цистином, образуя хорошо растворимое в воде соединение. Дозу подбирают в зависимости от суточной экскреции цистина с мочой. Начальная доза 200—300 мг внутрь 3 раза в сутки за 1 ч до или через 2 ч после еды. Нередко наблюдаются побочные действия, в том числе лихорадка, нарушение вкуса, тошнота, рвота, другие желудочно-кишечные нарушения, сыпь, истончение кожи, лекарственный волчаночный синдром, гематологические нарушения.
КАМНИ МОЧЕВОГО ПУЗЫРЯ
Камни мочевого пузыря возникают, как правило, вторично при застое мочи или инородном теле мочевого
пузыря. Застой мочи наблюдается при стриктуре мочеиспускательного канала, аденоме предстательной железы, контрактуре шейки мочевого пузыря, различных формах его нейрогенной дисфункции. Образование камней могут провоцировать такие инородные тела, как катетер Фоли или случайно оставленный мочеточниковый стент с J-образными кончиками (рис. 17.17). Камни мочевого пузыря чаще встречаются у мужчин, а в развивающихся странах их нередко находят у мальчиков. По химическому составу камни обычно состоят из урата аммония, мочевой кислоты или оксалата кальция. Камни мочевого пузыря, как правило, одиночные, в 25% случаев — множественные (рис. 17.18). Наблюдаются симптомы раздражения мочевого пузыря, прерывистое мочеиспускание, инфекции мочевых путей, гематурия и боль внизу живота. Физикальное исследование неинформативно. Большинство камней мочевого пузыря рентгенонегатив-ны. Выявляют их при УЗИ. При этом видны характерное дистальное ослабление сигнала (тень) и смещение камня при движениях больного. Камни уретероцеле, напротив, не смещаются при движениях больного и редко вызывают обструкцию (рис. 17.19). После хирургического лечения уретероцеле и удаления камня может возникать пузырно-мочеточниковый рефлюкс. Способ удаления камней мочевого пузыря зависит от их причины.
Старинные механические литотрипторы были удобными в работе, но имели причудливую форму. Их современные модификации используют до сих пор. Манипулировать ими нужно осторожно, чтобы не травмировать

| Камень, вызывающий обструкцию шейки мочевого пузыря |
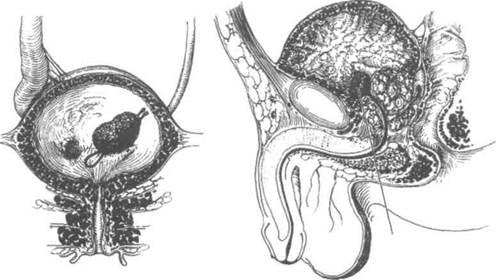 Обструкция и инфекция, вызываемая бактериями, расщепляющими мочевину
Обструкция и инфекция, вызываемая бактериями, расщепляющими мочевину
Другие, более редкие причины • Камень почки •Инородное тело •Паразитарные заболевания
Клиническая картина
•Прерывистое мочеиспускание и боль
с иррадиацией в мочеиспускательный канал •Симптомы основного заболевания,
например аденомы предстательной железы
Рисунок 17.17. Причины и клинические проявления камней мочевого пузыря
Глава 17. Мочекаменная болезнь

|
Рисунок 17.18. Камни мочевого пузыря. А. На рентгенограмме живота визуализируются два камня мочевого пузыря. Б. Удаленные камни.
стенку мочевого пузыря. Вмешательство безопаснее проводить при частично наполненном мочевом пузыре под контролем цистоскопии, чтобы убедиться, что бранши не захватывают стенку мочевого пузыря и свободно смещаются из стороны в сторону. Механические лито-трипторы позволяют раздробить большинство камней, а затем извлечь их фрагменты с помощью цистоскопа. Кроме того, при камнях мочевого пузыря проводят электрогидравлическую, ультразвуковую и пневматическую контактную литотрипсию. Открытое хирургическое вмешательство по поводу камней мочевого пузыря — цистолитотомию — выполняют из небольшого разреза передней брюшной стенки. Разрез можно сделать минимальным, приподнимая стенку мочевого пузыря зондом Тернер-Уорвика.
Date: 2016-11-17; view: 382; Нарушение авторских прав; Помощь в написании работы --> СЮДА... |