
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Ультразвуковые методы исследования
У льтразвуковое исследование (УЗИ) – метод диагностики, который на сегодняшний день является одним из основных инструментов современной медицины и применяется практически во всех её областях. Будучи довольно молодым методом, УЗИ диагностика совершила настоящий переворот, обеспечив врачей мощным, быстрым, безопасным, информативным и достоверным инструментом обследования пациентов для выявления широкого круга заболеваний.
УЗИ - относительно молодая разновидность медицинской визуализации: первый осознанный интерес к ультразвуку как к средству диагностики возник в ученом мире около шестидесяти лет тому назад. Первый же опыт практического применения УЗИ в акушерстве был приобретен еще позже - в 1958 году британский врач Д. Дональд впервые в мире осуществил измерение размеров головки находящегося в матке плода при помощи ультразвука.
С середины 60 – х годов XX века метод ультразвукового сканирования начал масштабное победное шествие по больницам и поликлиникам развитых стран. С одной стороны, этому способствовали технические усовершенствования диагностической ультразвуковой аппаратуры – теперь с ее помощью можно было разглядеть не только контуры головки плода, но и более мелкие детали его анатомии. С другой стороны, продвижению УЗИ помогали результаты многочисленных исследований, свидетельствовавшие о практически полной безопасности этого метода визуализации для матери и плода. По крайней мере, в ходе экспериментов выяснилось, что те дозы и интенсивность ультразвукового облучения, которые имеют место при стандартном акушерском УЗИ, никак не отразились на эмбрионах лабораторных животных и хромосомах живых клеток.
80 – е и 90 – е годы прошлого века ознаменовались самой настоящей технической и методологической революцией УЗИ – на смену прежним, обладавшим весьма скромными диагностическими возможностями, аппаратам приходили все более мощные и сложно устроенные ультразвуковые сканеры, позволяющие наблюдать плод в утробе практически в реальном времени и даже способные генерировать трехмерное изображение.
В этой диагностике используется свойство ультразвуковых волн отражаться от поверхности тканей с плотной структурой. С помощью ультразвука можно выявлять камни в мочевых и желчевыводящих путях, изменение размеров органов и структуры их тканей, нарушение в строении тех или иных органов, наличие различных пороков и опухолей. Исследование с помощью ультразвука невозможно провести только в тех органах, где имеется воздух – легкие, желудочно-кишечный тракт.
Ультразвуковое исследование (УЗИ, сонография) является наиболее широко используемым методом визуализации в медицинской практике, что обусловлено его значительными преимуществами: отсутствием лучевой нагрузки, неинвазивностью, мобильностью и доступностью.
В настоящее время в практической медицине используются ультразвуковые сканеры, работающие в режиме реального времени, с построением изображения в серой шкале. В действии приборов реализуется физический феномен эхолокации. Отраженная ультразвуковая энергия улавливается сканирующим датчиком и преобразуется в электрическую, которая опосредованно формирует визуальный образ на экране ультразвукового прибора в палитре серых оттенков как в двух-, так и в трехмерном изображении.
На данный момент чаще используются ультразвуковые сканеры, оснащенные миниатюрными датчиками высокого разрешения и вмонтированные в проксимальный конец гибкого уретероскопа. Данный метод, носящий название эндолюминальная сонография, позволяет провести исследование всех отделов мочевыводящих путей, что привносит ценную диагностическую информацию при заболеваниях мочеточника, чашечно-лоханочной системы почки.
Наиболее широко в медицине применяется ультразвуковое сканирование органов и мягких тканей, допплерография и ангиосканирование сосудов. УЗИ брюшной полости позволяет произвести детальный осмотр печени, желчного пузыря, поджелудочной железы, селезенки, почек, оценить состояние кишечника, наличие в брюшной и плевральной полостях отграниченной и свободной жидкости, свободного газа, изменения в клетчаточных пространствах. УЗИ является высокоинформативным малоинвазивным исследованием, которое не имеет противопоказаний и может быть выполнено даже при тяжелом состоянии пациента.
Подготовка пациента к ультразвуковым исследованиям:
Основной помехой при исследовании органов брюшной полости служит наличие газа в кишечнике. Для лучшей визуализации требуется устранение метеоризма. С этой целью за несколько суток до исследования исключают из пищи бобовые, капусту, свежий хлеб и другие продукты, богатые клетчаткой. Кроме того, за 2 суток до исследования и непосредственно накануне на ночь принимают 10 таблеток измельченного активированного угля.
Исследование органов брюшной полости проводиться натощак.
Осмотр органов малого таза информативен только при наполненном мочевом пузыре, поэтому утром перед исследованием пациент пьет воду для наполнения мочевого пузыря.
УЗИ сосудов конечностей и мягких тканей производится без подготовки.
1.2 Эндоскопические методы исследования
1.2.1 История развития эндоскопических исследований
В своём развитии эндоскопия прошла несколько стадий, характеризующихся совершенствование оптических приборов и появления новых методов диагностики и лечения. До определённого времени осмотр внутренних органов без хирургического вмешательства был не возможен. Врачам были доступны только такие методы исследования внутренних органов, как пальпация, перкуссия и аускультация.
Первые попытки эндоскопии были приняты в конце XVII века, но это были опасные и неосуществимые попытки. Только в 1806 году Филипп Боззини, считающимся в настоящие время изобретателем эндоскопа, изобрел аппарат для исследования прямой кишки и полости матки.
Только во второй половине XX века эндоскопия существенно расширилась, так как появились стеклянные волоконные световоды и на их основе – приборы волоконной оптики. Осмотру стали доступны почти все органы, увеличилась освещённость исследуемых органов, появились условия для фотографирования и киносъёмки, появилась возможность записи на видеомагнитофон чёрно – белого или цветного изображения.
Документирование результатов эндоскопического исследования помогает объективно изучать динамику патологических процессов, происходящих в каком-либо органе.
С помощью эндоскопа можно изнутри осмотреть поверхность стенки органов, определить наличие тех или иных изменений. При помощи эндоскопов могут выполняться различные операции. Такие операции менее травматичны, чем обычные, реже сопровождаются развитием осложнений, послеоперационный период короткий, после них на коже остается небольшой след.
Эндоскопическая техника позволяет проводить такие манипуляции, как местное введение лекарственных препаратов, удаление доброкачественных новообразований различных органов, извлечение инородных тел, остановку внутреннего кровотечения, дренирование плевральной и брюшной полостей. Это особенно важно для лиц пожилого и старческого возраста, людей, страдающих различными отягощающими заболеваниями, так как удается избежать сложных травматичных оперативных мероприятий.
Медицинская сестра должна тщательно подготовить пациента к эндоскопическому исследованию. Такая подготовка включает как психологическое, так и медикаментозное воздействия.
Психологическая подготовка состоит в разъяснении задач и основных правил поведения во время эндоскопического исследования, медикаментозная – в снятии психоэмоционального напряжения, обезболивании, снижении секреторной активности желез, предупреждении возникновения патологических рефлексов.
Основные виды эндоскопических исследований:
1) Бронхоскопия.
2) Фиброгастродуоденоскопия (ФГДС).
3) Колоноскопия.
4) Ректороманоскопия.
5) Цистоскопия.
1.2.2 Подготовка пациента к бронхоскопии
Бронхоскопия – это метод визуальной диагностики внутренней
поверхности бронхов и трахеи с помощью специального оптического прибора – бронхоскопа. Диагностическая бронхоскопия проводится для диагностики опухолей, стенозов, воспалительных заболеваний, свищей трахеи и бронхов, а также для взятия биопсии. В лечебных целях бронхоскопию применяют при удалении из дыхательных путей инородных тел и введения в бронхиальное дерево лекарственных средств.
Подготовка больного к бронхоскопии.
1. Исследование проводится натощак, чтобы избежать случайного заброса остатков пищи или жидкости в дыхательные пути при рвотных движениях или кашле, поэтому последний прием пищи перед бронхоскопией должен быть за 12 ч до исследования.
2. В день исследования до проведения процедуры пациент должен воздержаться от приема пищи и воды.
3. Больным с хроническим обструктивным бронхитом и бронхиальной астмой за 40 минут до бронхоскопии целесообразно ввести внутримышечно атропин, диазепам (Седуксен) и дифенгидрамин (Димедрол).
Бронхоскопия может выполняться под местной анестезией или общим
наркозом. При местной анестезии корень языка, трахею и главные бронхи смазывают раствором дикаина или используют распыление анестетика для устранения болезненных ощущений при введении бронхоскопа и подавления кашлевого рефлекса. Бронхоскопию проводят в положении пациента сидя или лежа на спине, введение бронхоскопа производится через нос, в редких случаях – через рот.
1.2.3 Подготовка пациента к фиброгастродуоденоскопии
ФГДС – это эндоскопическое исследование пищевода, желудка и
двенадцатиперстной кишки.
Перед исследованием необходимо спросить больного о предшествующих ФГДС, как они протекали и какая патология была обнаружена. При контрольной ФГДС рекомендуется ознакомиться с протоколом предшествующего исследования.
При проведении исследования под местной анестезией, необходимо убедиться в отсутствии у больного аллергических реакций на данный анестетик, а в случае непереносимости пациентом анестетика рекомендуется проводить исследование без анестезии. В крайнем случае, при выраженном беспокойстве больного следует выполнять процедуру под общим обезболиванием.
ФГДС проводят натощак в специальном кабинете в положении больного лежа на левом боку. Продолжительность исследования с диагностической целью составляет от пяти до пятнадцати минут. Процедура, при которой могут понадобиться лечебные манипуляции, может занять от двадцати до тридцати минут.
Медицинская сестра должна проинформировать больного о поведении до и после исследования:
1. не принимать пищу в течение 12 ч перед процедурой;
2. не принимать пищу и не пить в течение 30 мин после процедуры;
3. обратить особое внимание на действие седативных препаратов (не садиться за руль, не работать при высоком риске повреждения в течение 24 ч);
4. рассказать о действиях при возникновении осложнений (боли, кровотечения).
Фиброгастродуоденоскопия проводится в специально оснащенном кабинете. Пациент при исследовании удобно ложится на кушетку, на левый бок, руки при этом кладутся на живот. Во избежание травматизма, а также для облегчения прохождения аппарата, в рот пациенту вставляется специальная пластмассовая капа.
Как правило, после проведения фиброгастродуоденоскопии осложнения не наблюдаются, однако при несоблюдении правил асептики при обследовании может быть занесена инфекция. Также во время исследования может наступить такое осложнение как кровотечение при прободении пищевода, желудка или двенадцатиперстной кишки.
Во избежание травмы пищевода до исследования необходимо узнать, нет ли у больного заболеваний пищевода и не было ли ранее ожога пищевода. При их наличии необходимо выполнить сначала рентгенологическое контрастное исследование пищевода. Исследование легче переносится пациентом и легче проводится врачом при применении анестезии и седации, так как в этом случае уменьшаются симпатические реакции и слюноотделение.
1.2.4 Подготовка пациента к колоноскопии
Колоноскопия (греч. kolon толстая кишка; skopeō – исследовать) – это исследование нижних отделов толстой кишки при помощи эндоскопа. Во время исследования осматривается вся толстая кишка до места перехода тонкую кишку с помощью специального аппарата – колоноскопа, который вводится через задний проход в положении лежа на левом боку. Колоноскопия позволяет диагностировать опухоли, дивертикулы и воспалительные заболевания толстой кишки и может сопровождаться выполнением целого ряда диагностических и лечебных манипуляций.
Главное при подготовке к колоноскопии - тщательно очистить просвет ободочной и прямой кишки от содержимого. Существует 2 варианта подготовки к исследованию:
Вариант № 1 – подготовка к колоноскопии препаратом макрогол (Фортранс) с помощью лаважа кишечника. Преимущество этого пособа в том, что необходимая степень очистки толстого кишечника достигается:
- без очистительных клизм;
- без дополнительного приема слабительного;
- без длительного соблюдения бесшлаковой диеты;
- без посторонней помощи;
- без болей в животе и чрезмерного газообразования.
1. Накануне (за день до исследования) исключить из рациона питания) овощи, фрукты, картофель, ягоды, грибы, зелень. В день исследования можно лишь пить сладкий чай и кипяченую воду.
2. В день колоноскопии пациенты принимают препарат макрогол (Фортранс) в зависимости от веса: до 50 кг - 2 пакетика; 50 – 80 кг – 3 пакетика; свыше 80 кг – 4 пакетика. Препарат разводится в кипяченой воде комнатной температуры из расчета 1 пакетик на 1 л воды. Необходимое количество раствора выпивается днем накануне колоноскопии с 14 – 15 ч дробными порциями со скоростью 1 л в час (стакан в 15 – 20 мин). Стул начинает отходить через 1 – 1,5 ч после начала приема препарата и прекращение через 2 – 3 ч после приема последней дозы препарата.
3. Проведение колоноскопии возможно не ранее, чем через 4 ч после последнего приема препарата.
Вариант № 2 – подготовка с помощью применения очистительной клизмы.
1. За 2 дня до исследования больного переводят на бесшлаковую диет, исключив из рациона питания овощи и фрукты, картофель, зелень, ягоды, грибы, бобовые, черный хлеб. Разрешается: бульон, манная каша, яйцо, отварное мясо, вареная колбаса, рыба, сыр, масло, кисломолочные продукты (кроме творога).
Накануне и в день проведения исследования разрешается прием только воды и чая.
2. Накануне в 14 – 15 ч больной принимает 30 – 40 г касторового масла (2 ст. л).
3. В 20 и 21 ч ставят очистительные клизмы по 1,5 л воды комнатной температуры.
4. Утром в день колоноскопии (обычно в 8 и 9 ч утра) необходимо сделать еще 1 – 2 клизмы, но обязательно «до чистых вод».
1.2.5 Подготовка пациента к ректороманоскопии
Ректороманоскопия – метод медицинской диагностики, при котором производится визуальный осмотр слизистой оболочки прямой кишки и в некоторых случаях дистальных отделов сигмовидной кишки. Исследование осуществляется с помощью специального прибора, ректороманоскопа. Он представляет собой трубку, которая содержит в себе осветительный прибор и устройство подачи воздуха. Воздухом раздувается полость прямой кишки, затем система подачи воздуха отсоединяется и устанавливается окуляр.
Данная процедура используется для выявления различных новообразований прямой кишки, помимо визуального наблюдения зачастую имеется возможность взятия биопсии подозрительного участка стенки прямой кишки.
Ректороманоскопия позволяет визуально оценить внутреннюю поверхность прямой и дистальной трети сигмовидной кишки до уровня 20 – 25 см от заднего прохода. Противопоказаний к осмотру кишки через ректоскоп практически нет. Однако при некоторых состояниях и заболеваниях (профузное кровотечение из кишки, сужение её просвета врождённого или приобретенного характера, острые воспалительные заболевания.
При умелом выполнении ректоскопия безболезненна или мало болезненна и не требует предварительной анестезии.
Подготовка к исследованию такая же, как и к проведению колоноскопии.
1.2.6 Подготовка пациента к цистоскопии
Цистоскопия – это осмотр внутренней поверхности мочевого пузыря при помощи цистоскопа или уретроцистоскопа. Производится чаще остальных методов. При некоторых заболеваниях мочевыводящего канала, сопровождающихся его сужениями, цистоскопия бывает недоступна.
Уретроцистоскоп состоит из оптической системы, позволяющей осуществить осмотр мочевого пузыря, системы для катетеризации мочеточников, позволяющих исследовать почки раздельно и системы для небольших оперативных вмешательств. Для детей созданы специальные детские уретроцистоскопы, меньшего размера.
Манипуляция не производится при воспалительных заболеваниях мочеиспускательного канала. Перед исследованием больному вводят внутривенно обезболивающий препарат, изредка исследование проводят под наркозом. Перед исследованием пациенту предлагают помочиться. Цистоскипия выполняется в положении пациента на спине в специальном урологическом кресле.
Уретроцистоскоп смазывают стерильным глицерином и вводят в мочевой пузырь, выпускают оставшуюся мочу и промывают мочевой пузырь раствором фурацилина и вводят этот же раствор в мочевой пузырь до позыва на мочеиспускание, проверяя одновременно емкость пузыря. Затем подробно осматривают всю поверхность мочевого пузыря. Рассматривают стенки мочевого пузыря, место выхода мочеточников. В норме окраска внутренней поверхности мочевого пузыря бледно-розовая, гладкая, с бледной сетью кровеносных сосудов.
Уретроскопия – это исследование поверхности слизистой оболочки мочеиспускательного канала на всем ее протяжении. Исследование позволяет подробно осмотреть слизистую оболочку канала, ее изменения и иногда выполнить лечебные действия. Производится манипуляция при помощи уретроцистоскопа, который применяется для исследования мочевого пузыря и мочеиспускательного канала при медленном выведении прибора из мочевого пузыря. Иногда проводится только исследование мочеиспускательного канала. При воспалительных заболеваниях канала манипуляция противопоказана.
Пиелоскопия – это метод исследования чашечно – лоханочной системы почек. Он производится при помощи специального мочеточникового катетера с фиброволоконной оптической системой. Сначала производится цистоскопия с осмотром мочевого пузыря и отверстий мочеточников, затем мочеточниковый катетер осторожно проводят в лоханку почки и осматривают внутренние стенки лоханки и чашечек. При этом исследовании выполняют и введение в лоханочно-чашечную систему контрастных веществ с последующим рентгеновским обследованием. На рентгеновских снимках определяются размеры чашечек и лоханки, наличие в них патологических образований.
1.3 Рентгенологические методы исследования
Рентгенологическое (рентгеновское) исследование основано на свойстве рентгеновских лучей в различной степени проникать через ткани организма. Степень поглощения рентгеновского излучения зависит от толщины, плотности и физико – химического состава органов и тканей человека, поэтому более плотные органы и ткани (кости, сердце, печень, крупные сосуды) визуализируются на экране (рентгеновском флюоресцирующем или телевизионном) как ткани, а лёгочная ткань вследствие большого количество воздуха представлена областью яркого свечения.
Различают следующие основные рентгеновские методы исследования:
1. Рентгеноскопия (греч. skopeo – рассматривать, наблюдать) – рентгеновское исследование в режиме реального времени. На экране появляется динамическое изображение, позволяющее изучить двигательную функцию органов (например, пульсацию сосудов, моторику ЖКТ); также видна структура органов.
2. Рентгенография (греч.grapho – писать) – рентгенологическое исследование с регистрацией неподвижного изображения на специальной рентгеновской плёнке или фотобумаге. При цифровой рентгенографии изображение фиксируется в памяти компьютера.
Применяют пять видов рентгенографии.
· Полноформатная рентгенография.
· Флюорография (малоформатная рентгенография) – рентгенография с уменьшенным размером изображения получаемого на флюоресцирующем экране (лат. fluor – течение, поток); её применяют при профилактических исследованиях органов дыхания. Вильгельм Конрад Рентген (1845-1923) – немецкий физик-экспериментатор, основоположник рентгенологии, в 1895г. открыл Х – лучи (рентгеновские лучи).
· Обзорная рентгенография – изображение целой анатомической области.
· Прицельная рентгенография – изображение ограниченного участка исследуемого органа.
· Серийная рентгенография – последовательное получение нескольких рентгенограмм для изучения динамики изучаемого процесса.
3. Томография (греч.tomos – отрезок, пласт, слой) – метод послойной визуализации, обеспечивающий изображение слоя тканей заданной толщины с использованием рентгеновской трубки и кассеты с плёнкой (рентгеновская томография) или же с подключением специальных счётных камер, от которых электрические сигналы подают на компьютер (компьютерная томография).
4. Контрастная рентгеноскопия (рентгенография) – рентгенологический метод исследования, основанный на введении в полые органы (бронхи, желудок, почечные лоханки и мочеточники и др.) или сосуды (ангиография) специальных (рентгеноконтрастных) веществ, задерживающих рентгеновское излучение, в результате чего на экране (фотопленке) получают чёткое изображение изучаемых органов.
Перед проведением рентгенологического исследования следует освободить область планируемого исследования от одежды, мазевых повязок, наклеек из лейкопластыря, электродов для мониторирования ЭКГ и пр., попросить снять часы, металлические украшения и подвески.
При обследовании пациентов часто используются рентгенография грудной клетки, обзорная рентгенография брюшной полости, контрастная рентгенография верхних отделов ЖКТ, ирригоскопия, фистулография, рентгеноконтрастная ангиография и рентгеновская компьютерная томография (РКТ).
- Контрастная рентгенография верхних отделов ЖКТ выполняется натощак, а при стенозе выходного отдела желудка за 2 – 3 ч. До исследования производится его промывание
- При подготовке к ирригоскопии необходимо очищение кишечника, аналогичное таковому для колоноскопии.
- При подготовке к обзорной рентгенографии почек и экскреторной урографии также требуется соблюдение бесшлаковой диеты в течение 3 суток и очистительная клизма накануне вечером и утром перед исследованием (скопление газа в кишечнике снижает информативность этого исследования).
Компьютерная томография – это методика послойного неразрушающего исследования тканей и органов, что основаны на исследовании с использованием компьютера.
Это исследование позволяет получать изображение послойного среза любого участка тела, с помощью компьютерной томографии можно выявить любой патологический процесс в организме.
Существует метод рентгеновской компьютерной томографии, при котором исследования проводят рентгеновскими лучами, а снимок при этом обрабатывается на компьютере, что увеличивает достоверность методики.
В широком смысле под компьютерной томографией сегодня понимают любой, применяемый в медицине вид, поскольку все современные разновидности такой диагностики не обходятся без использования компьютера.
История развития компьютерной томографии
В 1917 году математиком из Австрии Радоном впервые были разработаны математические методы. Благодаря этому, разработанные Радоном алгоритмы были впервые использованы именно в рентгенодиагностике и, в частности, в компьютерной томографии.
Дальнейшие исследования в этой области были продолжены американцем Алланом Кормаком, в 1963 году он решил повторить решение способа восстановления в томографии, применив другую методику. Чуть позже, в 1969 году, инженер-физик из Англии Хаунсфилд создал «ЭМИ-сканер», ставший первым компьютерным рентгеновским томографом. В 1972 году томограф был испытан клинически. В 1979 году оба учёных (Кормак и Хаунсфилд) стали лауреатами премии Нобеля в области физиологии.
1.3.1 Подготовка пациента к компьютерной томографии
1. Перед исследованием пациент не должен голодать.
2. Пациенту проводят пробу на чувствительность к контрастному препарату.
3. Исследование брюшной полости, забрюшинного пространства и малого таза после рентгенологического исследования ЖКТ с использованием контрастного вещества может проводиться не ранее, чем через несколько суток.
4. Перед исследованием пациенту устанавливают внутривенную канюлю для струйного введения контрастного вещества.
5. Перед исследованием с пациента снимают все металлические предметы.
6. Беспокойным больным, пациентам с болевым синдромом и детям до шести лет перед исследованием проводят премедикацию.
7. При исследовании брюшной полости, забрюшинного пространства или таза пациента перорально принимают 20 мл 76% раствора натрия амидотризоата (Урографин, Триомбраст), разведенного в 600 мл воды (2стакана – за 2 ч до исследования, 1 стакан – за 1 ч до исследования).
8. При исследовании мочевого пузыря за 20 минут до исследования врач в отделении вводит в пузырь 100 – 250 мл газа (до позывов).
9. Подготовка гинекологических больных для исследования малого таза: очистительная клизма, пероральный прием 20 мл натрия амидотризоата, разведённого на 600 мл воды (2 стакана – за 2 часа до исследования, 1 стакан – за 1 час до исследования), вагинальным тампоном с 0,5 мл разбавленного водой натрия амидотризоата.
1.4 Лапароскопические методы исследования
Лапароскопия – осмотр органов брюшной полости с помощью оптических приборов, которые вводят в живот через небольшой разрез передней брюшной стенки. Этот метод обладает большими диагностическими возможностями в распознавании заболеваний органов брюшной полости. Высокая информативность и относительная простота метода обуславливают его широкое применение в экстренной клинической практике.
Подготовку к лапароскопии проводят исходя из того, что лапароскопия является оперативным вмешательством.
1.4.1 Подготовка пациента к лапароскопии
1. Перед применением лапароскопии больному разъясняют суть и необходимость проведения исследования для установления диагноза и последующего рационального лечения.
2. С больного берется письменное согласие на проведение лапароскопии, а при необходимости – последующей лапаротомии.
3. Волосы на передней брюшной стенке удаляют непосредственно перед исследованием.
4. Перед процедурой опорожняется мочевой пузырь.
5. При плановой лапароскопии вечером накануне и утром с помощью клизмы очищают кишечник. Это необходимо, так как вздутие петли кишечника не только ограничивают обзор, но и значительно ограничивают радиус действия эндоскопических инструментов.
6. При экстренной лапароскопии перед исследованием необходима аспирация желудочного содержимого без промывания желудка с целью снижения риска регургитации.
7. За 30-40 мин до исследования больному проводится премедикация, направленная на снижение болевой чувствительности, а также продукции слюны и желчного сока.
Для обеспечения полного объема диагностической и лечебной лапароскопии проводится эндотрахеальный некроз. Только он может обеспечивать полную безболезненность и создать оптимальные условия для исследования и манипуляций, обеспечивать вмешательство во времени.
1.5 Магнитно – резонансная томография
Магнитно – резонансная томография (МРТ) – современный безопасный (без ионизирующего излучения) неинвазивный диагностический метод, обеспечивающий визуализацию глубоко расположенных биологических тканей, широко применяемый в медицинской практике, в частности в неврологии и нейрохирургии.
Магнитно – резонансная томография (МРТ), как следует из названия, основана на явлении ядерного магнитного резонанса. В медицинских томографах по ряду причин используется регистрация ЯМР на протонах — ядрах атомов водорода, входящих в состав молекулы воды. В силу того что используемый в МРТ метод чрезвычайно чувствителен даже к незначительным изменениям концентрации водорода, с его помощью удается не только надежно идентифицировать различные ткани, но и отличать нормальные ткани от опухолевых.
МРТ обеспечивает точное изображение всех тканей организма, в особенности мягких тканей, хрящей, межпозвоночных дисков и мозга. Даже самые незначительные воспалительные очаги могут быть обнаружены на МРТ. Структуры с низким содержанием воды (кости или легкие) не поддаются томографии из-за низкого качества изображения.
Магнитно – резонансная томография дает очень детальное изображение, она считается лучшей техникой для выявления различных опухолей, исследования нарушений центральной нервной системы и заболеваний опорно-двигательной системы. В результате получается полноценная, трехмерная картина исследуемой области тела. Благодаря магнитно-резонансной томографии (МРТ) появляется возможность, не используя контрастные вещества, тщательно обследовать многие органы и системы.
Метод магнитно-резонансной томографии МРТ создает возможность визуализировать на экране дисплея, а затем и на рентгеновской пленке срезы черепа и головного мозга, позвоночного столба и спинного мозга.
При магнитно – резонансной томографии больной не подвергается ионизирующему облучению. Вместе с тем есть некоторые ограничения. МРТ противопоказана при наличии в полости черепа металлических инородных тел, так как существует опасность их смещения под действием магнитного поля и, следовательно, дополнительного повреждения близлежащих структур головного мозга, при наличии у больных наружного водителя ритма, беременности, выраженной клаустрофобии (боязни пребывания в тесном помещении). Осложняет применение МРТ – обследования его длительность (30 – 60 мин), в течении которого пациент должен находиться в неподвижном состоянии.
Абсолютные противопоказания к магнитно – резонансной томографии – металлическое инородное тело в глазнице, внутричерепные аневризмы, клипированные ферромагнитным материалом, наличие в теле электронных приспособлений (кардиостимулятор, например), гемопоэтическая анемия (при контрастировании).
Окончательное решение о возможном отказе пациенту от проведения МРТ исследования принимает непосредственно перед исследованием дежурный врач-рентгенолог МРТ.
1.5.1 Подготовка к магнитно – резонансной томографии
Процедура магнитно – резонансной томографии безболезненна и не требует специальной подготовки к исследованию, за исключением обследования органов малого таза. Перед исследованием следует продолжить прием лекарств (если они вам назначены), рекомендуется умеренный прием пищи. Вам предложат халат или можно свои вещи без металлических молний. Обязательно попросят снять все аксессуары - часы, драгоценности, ювелирные изделия, шпильки, заколки. Также снимите парик, зубной протез, слуховой аппарат. Очень важно перед МРТ снять с себя предметы, содержащие металл. Металлические предметы могут нарушить действие магнитного поля, которое используется во время обследования, и качество снимков может оказаться плохим. Кроме того, магнитное поле может повредить электронику.
Обязательно необходимо сообщить врачу, если у вас в теле металлический суставной протез, искусственный сердечный клапан, привитые электронные приборы, электронные импланты среднего уха или импланты в зубном ряду. Присутствие металла в вашем теле может быть рискованным для вас, или подействовать на часть МРТ снимка.
Методика магнитно – резонансной томографии заключается в помещении пациента в горизонтальном положении в узкий тоннель томографа, время зависит от вида исследования. Пациент должен сохранять полную неподвижность исследуемой анатомической области.
РАЗДЕЛ 2 ИССЛЕДОВАТЕЛЬСКАЯ ЧАСТЬ
В качестве базы практики для проведения исследования была выбрана в отделение проктологии (9 х.о.) ГОБУЗ «Новгородская областная клиническая больница».
Отделение расположено на 5 этаже хирургического корпуса. В структуру отделение входят: процедурный кабинет, перевязочный кабинет, ординаторская, кабинет зав. отделения, кабинет старшей медицинской сестры, комната мед. персонала, санитарная комната, буфет, палаты. Отделение имеет 30 коек, госпитализируются пациенты для проведения предоперационной терапии, хирургического лечения. В отделении проходят лечение пациенты с заболеваниями проктологичсекого профиля онкологии толстой и прямой кишки и онкологии толстой и прямой кишки различной степени сложности, а так же в отделении проводиться лечение свищей в зависимости от степени сложности, выпадение стенки прямой кишки, анальная недостаточность, с восполением эпителиальных копчиковых ходов, острый парапроктит (в том числе гнилостные и анаэробные формы).
Проводится классическая геморроидэктомия, лигирование геморроидальных узлов, геморроидопексия,
Сотрудники отделения: 4 проктолога, 1 старшая медицинская сестра, 1 перевязочная медицинская сестра, 1 процедурная медицинская сестра, 4 постовых медицинских сестры, 1 санитарка и одна буфетчица.
Осуществляются следующие вмешательства: клизмы, инъекции (в/м; в/в; п/к), оперативные вмешательства.
Было проведено анкетирование среди пациентов проктологического отделения разных возрастов, разного пола и с разными заболеваниями.
В ходе проведения исследовательской работы было проведено анкетирование пациентов отделения (Приложение А – Анкета для пациентов).
В исследование приняли участие 24 пациента.
Число пациентов в возрасте 20 – 30 лет – 1 человек, 31 – 40 лет – 1 человек; 41 – 50 лет – 3 человека; 51 – 60 лет – 5 человек, 61 – 70 лет – 2 человека и пациент старше 71 года – 1человек (см. Рисунок 2.1).
Представленные данные демонстрируют, что большая часть пациентов была в возрасте старше 51 года.
Рисунок 2.1 – Возраст пациентов

Среди опрошенных 32% женщины и 68% мужчины (см. Рисунок 2.2).
Представленные данные показали, что большинство опрошенных пациентов мужчины.
Рисунок 2.2 – Пол пациентов

Частота встречаемости заболеваний составила: хронический геморрой – 40%; острый парапрактит – 26%; воспаление эпителиальных копчиковых ходов – 20%; рак прямой кишки – 14% (см.Рисунок 2.3).
Можно сделать вывод, что наиболее частой патологией является хронический геморрой.
Рисунок 2.3 – Характер заболевания

При рассмотрении сроков появления первых признаков заболевания проценты распределились следующим образом: менее года – 25 %, менее 5 лет – 36 %, менее 10 лет – 14 %, более 10 лет – 25% (см. Рисунок 2.4).
Полученные данные позволяют сделать вывод, что у большинства респондентов первые признаки заболевания появились менее 5 лет назад.
Рисунок 2.4 – Первые признаки заболевания

При ответе на вопрос о состоянии своего здоровья респонденты ответили следующим образом: хорошее – 27 %; удовлетворительное – 45 %; плохое – 28 % (см. Рисунок 2.5).
Большинство пациентов оценивают свое состояние здоровья удовлетворительное, так как ощущают дискомфорт.
Рисунок 2.5 – Оценка состояния здоровья

При ответе на вопрос: «Имеете ли Вы представление о ходе предстоящей процедуры (колоноскопии)?» Пациенты ответили следующим образом: да, я знаю о ней все – 40 %; знаю кое – что, но этого недостаточно – 25%; не знаю, но хотел(а) бы знать больше – 25%; не знаю и не хочу знать – 10 %. (см. Рисунок 2.6).
Полученные данные свидетельствуют о том, что большинство пациентов обладают информацией о предстоящей процедуре, но часть считает эти знания не достаточными.
Рисунок 2.6 – Уровень знаний об исследование

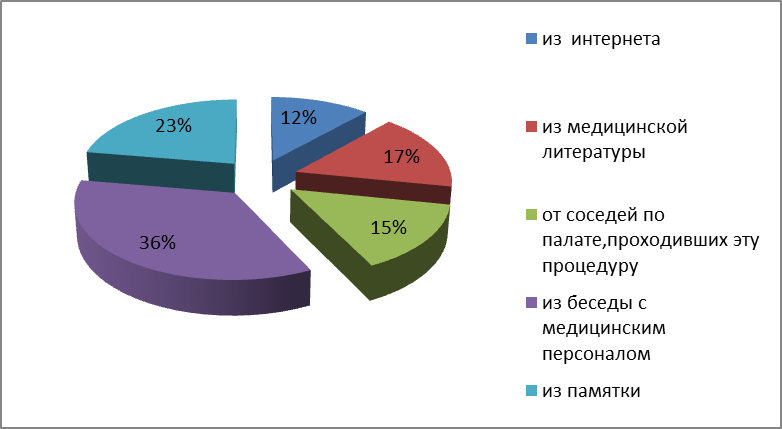
Источником получения информации о колоноскопии является: интернет – 12 %; медицинская литература – 17%, соседи по палате, проходивших эту процедуру – 15%, из беседы с медицинским персоналом – 36%, из памятки – 23 % (см. Рисунок 2.7).
Можно сделать вывод, что большинство пациентов информацию об исследование получают из беседы с медицинским работником, из медицинской литературы и памяток.
Рисунок 2.7 – Источники информации об исследовании
Отвечая на вопрос по поводу беспокойства перед предстоящим исследованием 73% респондента ответили – да; 20% - нет; 7% - затруднились ответить (см. Рисунок 2.8).
Из чего модно сделать вывод, что большинство пациентов испытывают волнение (беспокойство) перед проведением колоноскопии.
Рисунок 2.8 – Беспокойство перед исследованием.

Отвечая на вопрос о необходимости психологической поддержке перед исследованием ответили да – 73% опрашиваемых; нет – 20%; затруднились ответить – 7% (см. Рисунок 2.9).
Эти данные показывают, что большая часть респондентов нуждается в психологической поддержке перед проведением колоноскопии.
Рисунок 2.9 – Необходимость психологической поддержки

Оценивая работу медицинского персонала по оказанию психологической помощи, пациенты отвечали: да – 90%, нет – 10%
Рисунок 2.10 – Психологическая поддержка со стороны медицинского персонала.

При ответе на вопрос об отношении медицинского персонала к пациентам, были получены следующие данные: доброжелательное – 50%, внимательное – 42 %, «механизированное» (как робот) – 3%, невнимательное – 3%, грубое – 2% (см. Рисунок 2.11).
Пациенты оценивают отношение персонала как доброжелательное, внимательное.
Рисунок 2.11 – Отношение персонала к пациентам

Качества, которыми должен обладать медицинский работник: исполнительность – 11%; внимательность – 11%; настойчивость – 11%; профессионализм – 12%; порядочность – 11%; точность – 11%; инициативность – 11%; самокритичность – 11%; милосердием – 11% (см.Рисунок 2.12).
Рисунок 2.12 – Качества медицинского работника

Отвечая на вопрос «соответствует ли внешний вид сотрудников отделения Вашим представлением о медицинских работниках» респонденты ответили следующим образом: да, соответствует – 96%, нет – 2%, затрудняюсь ответить – 2% (см. Рисунок 2.13).
Рисунок 2.13 – Внешний вид медицинской сестры

Удовлетворены ли Вы работа медицинского персонала?
В целом удовлетворены работой медицинского персонала отделения – 96%, не удовлетворены – 2%; затруднились ответить – 2% (см. Рисунок 2.14).
Рисунок 2.14 – Удовлетворенность работой персонала

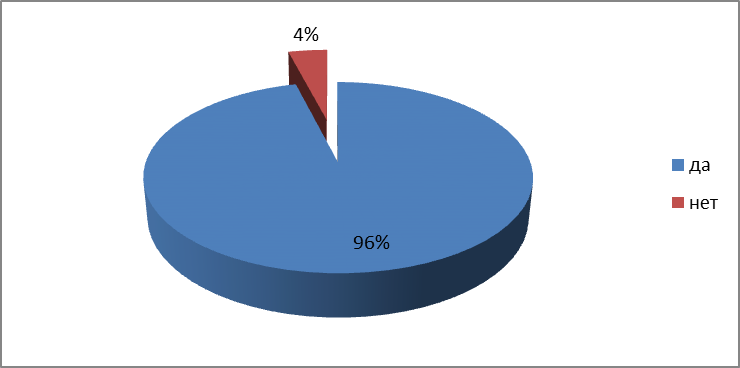
Среди опрошенных респондентов 96% хотели бы в дальнейшем получать медицинскую помощь в данном лечебном учреждении, и только 4% - нет (см. Рисунок 2.15).
Рисунок 2.15 – Продолжение лечения в стационаре
Заключение
На основании проведенного анкетирования можно сделать вывод, что большинство респондентов — мужчины, средний возраст составляет 45-50 лет. Основным заболеванием выявлен хронический геморрой. О предстоящей процедуре имеют представление большинство пациентов, в основном из бесед с медперсоналом. Больше половины опрошенных нуждаются в психологической поддержке перед проведением процедуры, и была оказана психологическая поддержка почти в 100% случаев. Доброжелательное отношение со стороны медицинских работников отметили 50% респондентов и 5% посчитали его грубым и невежливым. 96% пациентов хотели бы в дальнейшем получать медицинскую помощь в данном лечебном учреждении.
Необходимо обратить внимание на отношение медицинских работников к выполнению своих профессиональных обязанностей и уважительное отношение к пациентам. Ведь профессия медицинская сестра самая благородная и гуманная.
Большинство пациентов считают, что медработник должен обладать профессионализмом, так как в определение профессионализм входят такие понятия как высокое мастерство, качество, эффективное и надежное выполнение своей работы.
На основании проведенного анкетирования можно сделать вывод, что большинство респондентов — мужчины, средний возраст составляет 45-50 лет. Основным заболеванием выявлен хронический геморрой. О предстоящей процедуре имеют представление большинство пациентов, в основном из бесед с медперсоналом. Больше половины опрошенных нуждаются в психологической поддержке перед проведением процедуры, и была оказана психологическая поддержка почти в 100% случаев. Доброжелательное отношение со стороны медицинских работников отметили 50% респондентов и 5% посчитали его грубым и невежливым. 96% пациентов хотели бы в дальнейшем получать медицинскую помощь в данном лечебном учреждении.
Необходимо обратить внимание на отношение медицинских работников к выполнению своих профессиональных обязанностей и уважительное отношение к пациентам. Ведь профессия медицинская сестра самая благородная и гуманная.
Список литературы
1. Аббясов И.Х. и др. Основы сестринского дела: учеб. для студ. сред. проф. учеб. заведений – М.: ИЦ «Академия», 2007. – 336 с.
2. Давлицарова К.Е., Миронова С.Н. Манипуляционная техника: учебное пособие.- М.: Форум, 2005. – 480 с.
5. Мухина С.А., Тарновская И.И. Теоретические основы сестринского дела: учебник. –2-е изд., испр. и доп.- М.: ГЭОТАР-Медиа,2013. – 368 с.
6. Мухина С.А., Тарновская И.И. Практическое руководство к предмету: «Основы сестринского дела»: учебник. – 2-е изд., испр. и доп. – М.: ГЭОТАР-Медиа,2013. – 512 с.
7. Мышкина А.К. Сестринское дело: справочник. – М.: Дрофа, 2008. – 251с.
8. Обуховец Т.П. Основы сестринского дела. – Изд. 11-е, доп. и перераб. – Ростов н/Д: Феникс, 2008. – 509 с.
9. Островская И.В., Широкова Н.В. Основы сестринского дела: учебник для мед. училищ и колледжей.- М.: ГЭОТАР-Медиа, 2008. – 320 с.
10. СанПиН 2.1.3.2630-10 «Санитарно – эпидемиологические требования к организациям, осуществляющим медицинскую деятельность».
11. Современная организация сестринского дела: учебное пособие /под ред. З.Е. Сопиной.- М.: ГЭОТАР-Медиа, 2010. – 576 с.
12. Широкова Н.В., Островская И.В. Основы сестринского дела. Алгоритмы манипуляций: учебное пособие.- М.: ГЭОТАР-Медиа, 2010. – 160 с.
13. Яромич И.В. Сестринское дело: Учеб. пособие.- 7-е изд., испр. – М.:Оникс,2010. – 464 с.
ЭЛЕКТРОННЫЕ ресурсы
Приложение А – Анкета для пациентов.
Данная анкета является неофициальным источником исследования роли медицинской сестры в подготовке к инструментальным исследованиям.
Анонимность Респондентов (опрашиваемых) гарантируется.
Просьба отвечать как можно искреннее и полнее.
Спасибо!
1. Укажите Ваш возраст:
o 20-30 лет
o 31-40 лет
o 41-50
o 51-60
o 61-70
o старше71 лет
2. Укажите Ваш пол:
o мужской
o женский
3. Как давно у Вас появились первые признаки заболевания?
o менее года
o менее 5 лет
o менее 10 лет
o более 10 лет
4. Как Вы оцениваете состояние Вашего здоровья:
o хорошее
o удовлетворительное
o плохое
5. Имеете ли Вы представление о ходе предстоящей процедуре (колоноскопии)?
o да, я знаю о ней все
o знаю кое - что, но этого не достаточно
o не знаю, но хотел (а) бы знать больше
o не знаю и не хочу знать
6. Откуда Вы получили информацию о ходе предстоящей процедуры (колоноскопии)?
o из интернета
o из медицинской литературы
o от соседей по палате, проходивших эту процедуру
o из беседы с медицинским персоналом
o из памятки
7. Испытываете ли Вы волнение (беспокойство) перед предстоящей процедурой?
o да
o нет
o затрудняюсь ответить
8. Нуждаетесь ли Вы в психологической поддержке перед проведением исследования?
o да
o нет
o затрудняюсь ответить
9. Была ли Вам оказана психологическая поддержка со стороны медицинского персонала перед исследованием?
o да
o нет
10. Как Вы оцениваете отношения медицинского персонала отделения к пациентам:
o доброжелательное
o внимательное
o "механизированное" (как робот)
o невнимательное
o грубое
11. Какими качествами, по Вашему мнению, должен обладать медработник? (можно выбрать несколько ответов)
o исполнительностью;
o внимательностью;
o настойчивостью;
o профессионализмом;
o порядочностью;
o точностью;
o инициативностью;
o самокритичностью;
o милосердием.
12. Соответствует ли внешний вид сотрудников отделения Вашим представлениям о медицинских работниках?
o да
o нет
o затрудняюсь ответить
13. Удовлетворяет ли Вас работа медицинского персонала?
o да
o нет
o затрудняюсь ответить
14. Если Вы не удовлетворены работой среднего и младшего медицинского персонала, то, пожалуйста, укажите причины недовольства:
o излишняя поспешность в работе;
o недостаточное внимание к пациентам;
o нетактичное обращение с пациентами;
o не может расположить к себе пациента;
o кажется недостаточно знающим в вопросах ухода;
o другие причины (укажите)____________________________________
15.Хотели бы Вы и в дальнейшем получать медицинскую помощь в данном лечебном учреждении?
o да
o нет
| <== предыдущая | | | следующая ==> |
| Дополнительный модуль –уходовые средства | | | Тема 1. Предприятие как субъект предпринимательской деятельности |
Date: 2016-06-06; view: 850; Нарушение авторских прав; Помощь в написании работы --> СЮДА... |