
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Особенности клинической картины отравления CO у детей
Клиническая картина отравления CO, в основном, соответствует таковой у взрослых пострадавших. Общемозговые нарушения выражаются в жалобах на головную боль в височной и лобной областях, часто опоясывающего характера (симптом обруча), головокружение, тошноту. Возникает рвота, иногда повторная, потеря сознания вплоть до развития глубокой комы.
Нервно-психические нарушения могут выражаться симптоматикой, характерной для органического психоза: нарушением памяти с дезориентацией относительно времени и места нахождения, зрительными и слуховыми галлюцинациями, манией преследования, болезненной интерпретацией окружающей действительности. Иногда на этом фоне наблюдаются эпилептиформные судороги и хореические гиперкинезы, часто появляющиеся и при выходе больных из коматозного состояния, раздражительность, возбуждение, нарушения памяти, нарушения речи, спутанность сознания Нередки гипертонические кризы с повышением температуры тела. Гипертермия центрального происхождения рассматривается как один из ранних признаков начинающегося отека мозга.
У грудных детей или новорожденных первые признаки обманчивы: отсутствие аппетита, отказ от груди, раздражительность, необъяснимый плач, сонливость, нередко заменяющая тошноту, головные боли, нарушения сознания.
В момент непосредственного контакта с наивысшей концентрацией СО на месте происшествия может наступить скоропостижная смерть вследствие остановки дыхания и первичного токсикогенного коллапса.
Изменения ЭКГ у детей не имеют специфического характера и в большинстве случаев чаще, чем у взрослых выражаются признаками гипоксии миокарда и локальные нарушения коронарного кровообращения (нарушения проводимости и реполяризации - депрессия сегмента ST, инверсия зубца T) как при инфаркте миокарда. Указанные изменения носят транзиторный характер и быстро исчезают по мере улучшения общего состояния больных.
Выздоровление, как правило, полное. Возможны транзиторные функциональные нарушения - астения, головные боли, нарушения пищеварения, снижение слуха, головокружение, расстройство памяти, уменьшающиеся через несколько недель или исчезающие через год после отравления.
Смертельный исход возможен в результате аноксической остановки сердца. Могут развиться тяжелые осложнения: некардиогенный и кардиогенный отек легких, отек мозга с вторичной (аноксической) внутричерепной гипертензией, рабдомиолиз без или с острой почечной недостаточностью.
При выходе больного из коматозного состояния и в отдаленном периоде отмечаются длительные и стойкие поражения периферических нервов по типу плексита или картина полиневритов с вовлечением в процесс слухового, зрительного, седалищного или бедренного нерва. Возможно развитие астено-вегетативного синдрома, токсической энцефалопатии, амнестического синдрома, а также поздних последствий (нарушения личности, когнитивные расстройства, нарушения памяти, корковая слепота, судороги, нарушение равновесия, периферические нейропатии, дискинезии).
Диагностика
3.1 Клиническая диагностика
3.1.1 Анамнез, в том числе профессиональный, свидетельствующий о пребывании пострадавшего в условиях возможного образования окиси углерода, описанных в разделе 2.2. В домашней обстановке - это обнаружение пострадавших в утренние часы или после выходного дня, а также однотипные признаки заболевания, зависящие от степени тяжести, проявляющиеся у всех членов семьи, включая домашних животных.
Кроме того, выявление неисправности или неправильной эксплуатации печей, водонагревательных, отопительных приборов, и т.п.
3.1.2 Клиническая картина соответствует описанной в разделе 3, при этом, ведущим симптомомкомплексом, позволяющим предположить отравление CO, является поражение ЦНС в различных проявлениях в зависимости от тяжести отравления. Этисимптомы не являются патогномоничными, однако, в сочетании с вышеуказанными данными анамнеза позволяют заподозрить отравление CO. Подтверждением их связи с отравлением CO могут быть некоторые особенности развития заболевания.
В порядке возрастания тяжести отравления принято рассматривать следующие симптомокомплексы:
1) головную боль, тошноту, расширение кожных сосудов (гиперемию кожи), тошноту, рвоту, головокружение и снижение четкости зрения;
2) спутанность сознания, обмороки, боли в груди, одышку, слабость, тахикардию, тахипноэ;
3) сердцебиение, сердечную аритмию, артериальную гипотензию, ишемию миокарда, остановку сердца, остановку дыхания, некардиогенный отек легких, судороги и кому
Для первоначальной оценки глубины расстройств сознания целесообразно использовать оценочную Шкалу Ком Глазго. Помимо этого, целесообразно проводить нейропсихологическое тестирование и нейровизуализацию, которым придается важное значение для оценки действия СО на центральную нервную систему.
3.2 Лабораторная диагностика
3.2.1 Химико-токсикологическая диагностика
Основой диагностики отравлений монооксидом углерода является измерение уровня HbCO крови, обозначаемого в процентах к общему гемоглобину. Этот тест рассматриваются как наиболее точный индикатор повышенной нагрузки на организм окиси углерода. Вместе с тем, соответствие уровня HbCO тяжести отравления (по клинической картине) не всегда является однозначным из-за многочисленных физиологических факторов, влияющих на поглощение и элиминацию окиси углерода. Период полуисключения окиси углерода, т.е. уменьшение его уровня на 50% по оценкам, составляет около 300 минут, в связи с чем, содержание HbCO, измеренное в какой-то конкретный момент времени после воздействия, будет отражать как факт экспозиции, так и фактический его уровень только на момент исследования, который может быть ниже исходного соответственно времени от момента прекращения контакта с монооксидом углерода. Это следует учитывать при постановке диагноза, оценки тяжести отравления, ожидаемых осложнений, судебно-медицинской экспертизе.
Для расчета начального уровня HbCO может быть использована номограмма C.J. Clark et al. (1981), учитывающая уровень карбоксигемоглобина на момент поступления, время, прошедшее с момента отравления (в часах), а также проведение или отсутствие нормобарической оксигенотерапии (рис. 1).
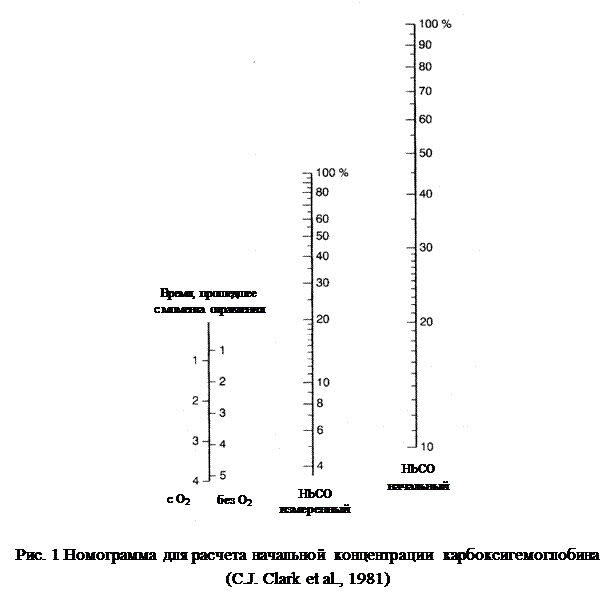 |
Для определения исходного (на месте происшествия) уровня HbCO необходимо приложить линейку к шкале времени, прошедшего с момента отравления (без кислородотерапии или на фоне ингаляции кислорода), через шкалу определенного при госпитализации содержания HbCO. На третьей шкале читается его исходный уровень.
Физиологический уровень HbCO у некурящих составляет <2%. Уровень HbCO ≥ 10% можно наблюдать сразу после выкуривания сигареты. В общем, признаки и симптомы острого отравления угарным газом. Считается, что признаки отравления оксидом углерода начинают проявляться на уровнях HbCO от 20%. По данным литературы HbCO в диапазоне от 2 до 6% может усугублять течение преморбидных сердечно-сосудистых заболеваний, в том числе повышенной ишемии миокарда и увеличение сердечных аритмий. Воздействие оксида углерода, приводящее к уровню HbCO >50%, как правило, заканчивается смертельным исходом на месте происшествия.
Для определения уровня HbCO используют современные многоволновые газоанализаторы КОС типа ABL, позволяющие точно измерить фракции гемоглобина. Помимо этого можно определять методом спектрофотометрии, фотоэлектроколориметрии. Технически возможно определение CO в выдыхаемом воздухе, в частности, с применением индикаторных трубок. Метод очень прост и может использоваться для оценки концентраций, превышающих 5 мг/м3 . Однако, в клинической практике это исследование не получило распространения из-за малой информативности, уступающей определению уровня HbCO.
Наиболее информативным можно было бы считать определение исходного уровня HbCO непосредственно в очаге воздействия CO или сразу же после эвакуации пострадавшего из очага. Для этого во флакон под слой вазелинового масла или в одноразовый шприц забирается кровь с последующим исследованием в лаборатории. Однако, это возможно только при обеспечении полной преемственности между спасателем, медицинским работником первого контакта и стационаром, владеющим методом определения HbCO.
Диагностическую ценность может составить определение содержания СО в воздухе помещения, однако, в большинстве случаев это бесполезно после прекращения образования газа и проветривания помещения.
Помимо определения HbCO целесообразно исследование крови и мочи на наличие и содержание этанола как с дифференциально-диагностической целью, так и с клинической, а иногда судебно-медицинской, а также в административном и юридическом аспектах при отравлении на производстве и чрезвычайных ситуациях.
Для этой цели используется метод газовой или газо-жидкостной хроматографии, который является наиболее достоверным и чувствительным. Метод доступен на всей территории Российской Федерации безопасен для пациента.
3.2.2 Интерпретация лабораторных данных, клинико-токсикометрические сопоставления с классификацией по степени тяжести отравления CO.
а) Отравление легкой степени ( содержание HbCO 27,23 ± 2,17 %, и выше) протекает без потери сознания на месте происшествия, у пострадавших преобладают т.н. психосенсорные нарушения (головная боль с локализацией в висках или в виде обруча, головокружение, тошнота, боли в животе, слабость, нарушение сна). Состояние ближе к удовлетворительному, незначительно учащены пульс и дыхание, отмечается умеренная артериальная гипертензия. Жалобы на головную боль отмечены при уровне HbCO 27,77 ± 1,72%, головокружение 27,77 ± 1,72%, озноб 25,21 ± 0,95%, шум в ушах -11,59 ± 0,09%.
б) Отравление средней степени тяжести ( содержание HbCO 30% и выше) характеризуются кратковременной потерей сознания, оглушенностью, амнезией на предшествующие события, дезориентацией, иногда судорогами, инспираторной одышкой, артериальной гипертензией, гипоксией миокарда, нарушением координацией движений. Появляются стволово-мозжечковые, пирамидные и экстрапирамидные симптомы. Возможны трофические расстройства. Концентрационные пороги HbCO могут составлять от 30,60±2,16% до 38,20±1,81%.
в) Тяжелое отравление (содержание HbCO около 50 %.) сопровождается коматозным состоянием, эпилептиформными судорогами, выраженными расстройствами дыхания и сердечно-сосудистой деятельности. Часто наблюдается осложнение в виде трофических расстройств, нарушения функции почек. Кома развивается при уровне HbCO превышающем 40%, и при ее длительности свыше 3,23 ± 0,70 часа, что уже представляет непосредственную угрозу для жизни пострадавших. Характерной чертой тяжелой токсической комы является развитие гипорефлексии при уровне HbCO 47,16±2,23% и гипертермии HbCO - 51,07±3,48%. Характерными для тяжелого отравления являются: нарастающий отек мозга при HbCO 53,53±5,87% и плохо купируемый отек легких (HbCO 55,93±4,19%).
г) Риск наступления смерти высокий при содержании HbCO около 60-70 %, а при уровне HbCO больше 70 % - быстрая смерть.
3.2.3 Клинико-биохимическая лабораторная диагностика.
Общепринятые клинические и биохимические исследования крови, мочи не имеют диагностического значения, а преимущественно отражают тяжесть отравления и развивающиеся осложнения. Тем не менее, при отравлении средней тяжести и тяжелой степени могут отмечаться увеличение количества эритроцитов и, соответственно, гемоглобина, как реакция на гипоксию, преходящая гипергликемия. При исследовании КОС может развиться умеренный дыхательный алкалоз вследствие компенсаторного тахипноэ, в дальнейшем – дыхательный или смешанный ацидоз.
Целесообразно проведение тропонинового теста для подтверждения гипоксического повреждения миокарда и оценки риска сердечной смерти вследствие отравления угарным газом; при обнаружении признаков позиционной травмы: контроль активности КФК с целью выявления или подтверждения рабдомиолиза. С этой же целью необходимо исследовать кровь и мочу на миоглобин, в особенности, в случае отравления, сопровождавшегося потерей сознания и наличии внешних признаков позиционной травмы. При этом в обязательном порядке проводится клинико-биохимический мониторинг функции почек, наличия и уровня эндотоксикоза.
3.2.4 Инструментальная и функциональная диагностика
Методы инструментальной диагностики направлены на оценку тяжести поражения органов и систем и выявления осложнений.
а) Обязательным является ЭКГ, которую необходимо выполнять всем с целью выявления поражения сердца, обусловленного оксидом углерода. Изменения ЭКГ при отравлениях СО не специфичны, отражают степень гипоксии миокарда и нарушения коронарного кровообращения и позволяет выявлять нарушения, вызванные отравления оксидом углерода, включающие ишемию миокарда, кардиогенный отек легких и аритмию.
В тяжелых случаях на ЭКГ отмечаются явления локального нарушения коронарного кровообращения как при инфаркте миокарда. Указанные изменения носят транзиторный характер и быстро исчезают по мере купирования интоксикации и улучшения общего состояния больных. При тяжелом отравлении, а также при жалобах на боли в области сердца (особенно при указании на наличие ишемической болезни сердца в анамнезе) показано повторное исследование.
б) Для диагностики нарушений функциональной активности мозга, а также с целью дифференциальной диагностики комы используют метод электроэнцефалографии (ЭЭГ), при этом могут наблюдаться изменения, характерные для отравления CO – преобладание высоковольтной медленной активности, а восстановление нормальной биоэлектрической активности на ЭЭГ отстает от клинической картины.
Для объективной оценки состояния головного мозга используют метод компьютерной томографии (КТ) При КТ и МРТ уже в первые 12 часов с момента тяжелого отравления могут быть обнаружены симметричные зоны разрежения в области бледного шара, скорлупы и хвостатого ядра. Наличие этих изменений считается прогностически неблагоприятным. Поражение базальных ядер при отравлении CO лучше выявляется при МРТ. Наиболее часты повреждения белого вещества мозга и центральных серых ядер. Эти изменения обнаруживались и через 6 месяцев с момента отравления. Вместе с тем, указанные диагностические методы не являются достоверными признаками отравления СО и свидетельствуют скорее о перенесенной тяжелой гипоксии. Кроме того, эти методы используются при необходимости дифференциальной диагностики комы, вызванной острым отравлением и другим патологическим процессом (черепно-мозговая травма, нарушение мозгового кровообращения) в случае, когда анамнез не дает достаточных оснований поставить диагноз отравления CO.
в) Другие функциональные исследования
Рентгенография органов грудной клетки позволяет подтвердить наличие острого токсического отека легких; при наличии позиционной травмы целесообразно УЗИ почек.
Перечисленные методы исследования доступны в медицинских организациях Российской Федерации и безопасны для пациента.
3.2.5 Дифференциальная диагностика
В случае полного отсутствия данных анамнеза о возможном пребывании пациента в атмосфере с повышенным содержанием в окружающем воздухе CO диагностировать это отравление представляется довольно сложной задачей. В таком случае основным является химико-токсикологическое исследование (определение уровня HbCO в крови в первые несколько часов, что, в общем, не всегда достаточно информативно). Более характерным клиническим признаком является оценка динамики восстановления сознания – амнестическая афазия, ретроградная амнезия.
Дифференциальную диагностику следует проводить даже в случае потери сознания пострадавшего во время пожара в помещении, пребывания в автомобиле с работающим двигателем и других ситуациях, опасных с точки зрения риска отравления CO. В большинстве таких случаев приходится исключать отравление этанолом – определение наличия и уровня этанола в крови, оценка динамики восстановления сознания, других неврологических симптомов, характерных для отравления этанолом и CO.
3.2.7 Морфология отравления СО.
При остром отравлении в трупах долго не наступает гнилостных изменений. Трупные пятна светло-вишневого цвета, крупные, хорошо очерченные. Кожа и видимые слизистые часто имеют однородный розовый цвет и весь труп кажется как бы "румяным". Кровь ярко-красная.
Все внутренние органы и скелетные мышцы имеют розово-красный оттенок. Сердечная мышца дряблая, полости сердца расширены, содержат алую жидкую кровь. Патоморфологические признаки характерны для быстро наступившей смерти. Под действием окиси углерода в центральной нервной системе происходят грубые изменения. Характер их зависит от времени, прошедшего после отравления: у умерших в атмосфере, содержащей окись углерода или через сутки после отравления и удаления из этой атмосферы макроскопически отмечаются резкое полнокровие и отек мягких мозговых оболочек и вещества мозга при уровне HbCO от 57,90 ± 2,88% и 59,69± 2,59% соответственно.
. Микроскопически обнаруживаются незначительные дистрофические изменения в клетках 3-го 4-го слоев, коры и подкорковой области, выражающиеся в просветлении протоплазмы, набухании.
Подобные изменения еще более резко выражены в стволовой части и глубоких слоях коры - резкое полнокровие, стазы, периваскулярный и перицеллюлярный отек, появление в капиллярах резко расширенных и спазмированных участков, свидетельствующих о падении сосудистого тонуса; в мелких сосудах - коагуляция белков плазмы с образованием гиалиновых тромбов. У умерших на 2-5-й день после отравления дистрофические изменения в клетках коры, подкорковых узлов и ствола выражены еще сильнее и характеризуются гибелью части клеток; более распространены и тяжелые сосудистые расстройства в виде гиалиновых тромбов и кольцевых кровоизлияний в подкорковых узлах, продолговатом мозге, симметрично располагающихся в гипоталамической области. У умерших через 1-3 недели после отравления, помимо изменений в сосудах и нервных клетках, обнаруживаются симметричные фокусы размягчения в чечевичном теле, бледном шаре, аммоновом роге, реже в коре и спинном мозге. Ранее подобные симметричные некрозы считались специфическими при отравлениях окисью углерода, но точно такие же симметричные некрозы образуются при отравлениях синильной кислотой, барбитуратами, метиловым спиртом. Гистологически обнаруживаются фокусы колликвационного некроза, по периферии которого располагаются глиозные клетки, содержащие гемосидерин и липоидные включения. При благоприятном исходе на месте мелких участков размягчения образуются глиозные рубцы в виде розеток, а на месте крупных - кисты.
Под действием окиси углерода в сердце возникают очаговые периваскулярные кровоизлияния, располагающиеся преимущественно в стенке левого желудочка и сосочковых мышцах, межуточный отек и дистрофия кардиомиоцитов, очаговая фрагментация, исчезновение поперечной исчерченности фибрилл. При смерти пострадавшего в поздние сроки отравления отмечаются множественные очаги некроза в миокарде и реактивной инфильтрации из лимфоцитов, лейкоцитов и плазматических клеток. В легочной ткани выявляются резкая гиперемия и отек, эмфизематозное расширение альвеол и паренхиматозные кровоизлияния, дис- и ателектазы, десквамация эпителия бронхов. Синдром позиционного сдавления характеризуется ишемическими некрозами скелетных мышц и миоглобулинуринным нефрозом. Характерной чертой некроза скелетных мышц при синдроме позиционного сдавления является их асептический характер, персистенция и преобладание колликвационного типа над коагуляционным. Миоглобинурийный нефроз проявляется клинически острой почечной недостаточностью, миоглобинурией. Макроскопически масса почек увеличена до 400 - 600 гр. На разрезе кора расширена, дрябловатая, бледносерого цвета, выражено юкстамелуллярное полнокровие, пирамидки ярко розовые, влажные с характерной радиальной черно-бурой исчерченностью. При гистологическом исследовании - изменения клубочков минимальные, эпителий проксимальных извитых, а затем и дистальных канальцев в состоянии гидропической дистрофии, в просвете нефронов содержатся белково-пигментные (миоглобиновые) цилиндры, дающие положительную реакцию с бензидином по Лепене на пигмент. В лоханках, как правило, мелкоточечные или пятнистые кровоизлияния в слизистую. В мочевом пузыре в первые сутки олигоанурии - красноватая моча в небольшом количестве.
5. Лечение
5.1 Общие принципы лечения
5.1.1 Специфическая фармакотерапия.
Основное назначение специфической терапии отравления создание условий для максимально быстрого удаления СО из организма и восстановления нормального функционирования гемоглобина.
Общепринятым антидотным средством является кислород, влияющий на патогенез отравления и способствующий обратной диссоциации HbCO и образованию оксигемоглобина. Наиболее эффективной является гипербарическая оксигенация (ГБО), которая позволяет значительно ускорить (в 10–15 раз) диссоциацию HbCO и увеличить количество кислорода, свободно растворенного в плазме.
Рабочее давление в гипербарической камере должно определяться в соответствии с тяжестью отравления: при отравлениях средней тяжести давление должно равняться 0,6–0,9 ати, в тяжелых случаях – 1,0–1,5 ати. За время сеанса пребывания в барокамере концентрация HbCO в крови снижается в среднем с 50 до 20 %. Общее время сеанса ГБО составляет не менее 60–90 мин, а время нахождения на плато рабочего давления в камере составляет 30–60 мин.
Как правило, после сеанса состояние больных улучшается, они приходят в сознание, снижается артериальное давление, стабилизируются пульс и частота дыхания, улучшаются и другие показатели, в частности КОС и ЭКГ. Если при часовом сеансе ГБО патологическая симптоматика не исчезает, то следует заподозрить гипоксическое поражение и отек мозга. В наиболее тяжелых случаях отравлений сеансы ГБО можно проводить до 4 раз в сутки.
При тяжелых отравлениях СО у больных с нарушениями дыхания ГБО проводят в реанимационной барокамере.
При отравлении СО беременных лечение ГБО рекомендуется проводить во всех случаях, не зависимо от степени тяжести отравления матери, учитывая более высокое сродство крови плода к СО, чем взрослого человека, хорошую проницаемость плацентарного барьера и более высокий уровень HbCO в крови плода по сравнению с кровью матери (в среднем на 15%).
В качестве специфического средства, предназначенного для лечения острого отравления CO, в последние годы применяется Бис-(1-винилимидазол) цинкдиацетат (Ацизол). Этот препарат способствует более эффективной диссоциации оксигемоглобина, повышает сродство гемоглобина к кислороду и одновременно уменьшает относительное сродство гемоглобина к оксиду углерода; повышает устойчивость клеток к гипоксии. Ацизол в течение часа в 2 раза снижает исходную концентрацию в крови HbCO, что указывает на уменьшение его полупериода распада по сравнению с вдыханием обычного воздуха в 5,3 раза. Помимо специфического действия ацизол оказывает положительное влияние на содержание в крови среднемолекулярных олигопептидов, лимфоцитов, мочевины, креатинина, активности трансаминаз, обладает антирадикальной активностью. Ацизол в форме 6% водного раствора вводится внутримышечно в дозе 1 мл, начиная с этапа первичной медико-санитарной помощи, практически сразу же после эвакуации пострадавшего из очага заражения CO, далее в стационаре ацизол вводится повторно с интервалом 2-3 часа до полного выведения CO из крови. При тяжелом отравлении терапию ацизолом продолжают в периоде реабилитации, учитывая описанное выше его неспецифическое действие. Применение ацизола по указанной схеме позволяет снизить летальность при данном отравлении в 1,9 раза.
Помимо лечебного ацизол может использоваться как профилактическое средство сотрудниками МЧС, пожарными в случае работы в очаге пожара. Препарат рекомендуется принимать перорально в капсулах по 120 мг за 20-30 минут до начала работы в очаге пожара.
5.1.2 Симптоматическая терапия
Симптоматическую терапию следует начинать на этапе первичной медико-санитарной помощи. Основные меры должны быть направлены в первую очередь на восстановление адекватной функции внешнего дыхания, т.е. свободной проходимости верхних дыхательных путей и на адекватное снабжение кислородом.
В дальнейшем проводят мероприятия по профилактике и лечению отека мозга (введение мочевины, фуросемида, спинномозговые пункции, краниоцеребральная гипотермия), коррекции КОС, профилактике пневмоний (антибиотики, гепарин), возмещению энергетических потребностей организма (до 2 л 5–10 % раствора глюкозы с 12 ЕД инсулина и витаминов В1, В6, С), профилактике и лечению миоренального синдрома.
В соматогенной стадии отравления СО при развитии токсической энцефалопатии рекомендуется повторное проведение ГБО в щадящих режимах (0,3–0,5 ати) по 60–80 мин ежедневно до 30 сеансов. При наличии эндотоксикоза лечение проводят в сочетании с ПФ, ГС, ГДФ и ультрафиолетовой физиогемотерапией (УФГТ) до купирования развивающегося эндотоксикоза.
В периоде реабилитации рекомендуются наблюдение невропатолога, психиатра, занятия лечебной физкультурой, физиотерапия.
При развитии у больных глубокой комы с длительно сохраняющимися и резистентными к терапии нарушениями дыхания и гемодинамики в соматогенной стадии эффект от ГБО - терапии сомнительный. В этом случае используется стандарт лечения при постгипоксической энцефалопатии.
При развитии метаболического ацидоза показаны буферные растворы лактата и гидрокарбоната натрия. Дозу гидрокарбоната натрия рассчитывают с учетом показателей КОС.
Необходимо помнить, что быстрая коррекция HCO3 у больных на самостоятельном дыхании может сопровождаться рефлекторным снижением легочной вентиляции и угнетением дыхания, возможно развитие метаболического алкалоза.
В связи с тем, что аскорбиновая кислота известна как восстановитель и кофермент некоторых метаболических процессов с антиоксидантными свойствами, при отравлениях оксидом углерода показано введение 5% раствора витамина C, от 5 до 20 мл капельно в 500 мл 5% раствора глюкозы и 2% раствора новокаина, до 10—30 мл/
При выборе программы инфузионной терапии необходимо учитывать осмолярность вводимых растворов,
При проведении интенсивной терапии необходимо учитывать, что быстрое снижение осмолярности внеклеточного сектора при стабильно высокой осмолярности клеток мозга будет способствовать переходу жидкости внутрь клеток и их отеку. Летальность при диффузном цитотоксическом отеке мозга может достигать 90 %.
Так как гиповолемия после перенесённого отравления СО является основной причиной острой недостаточности кровообращения, необходима её коррекция с помощью кристаллоидов, кровезаменителей в соотношении 3:1. При коррекции ОЦК ведётся борьба не только с гемической, но и с циркуляторной гипоксией, при этом величина гематокрита должна поддерживаться в пределах 35%. Важно строго контролировать баланс вводимой и выводимой жидкости, потери электролитов и воды восполнять электролитными растворами, применять растворы глюкозы (5% - 400-800 мл), с тиамина бромидм, пиридоксином.
Купирование возбуждения и судорог осуществляется с использованием диазепама – 2,0-4,0 в/в в 0,9% р-ре натрия хлорида. Лечение отека мозга - (дегидратационная терапия, краниоцеребральная гипотермия, кортикостероиды)
Терапия должна быть преемственной и непрерывной. Все средства метаболического действия вводятся в первой половине дня, а вазоактивные препараты равномерно в течение суток. При возникновении соматогенных нарушений заместительная инфузионная терапия должна носить предупреждающий характер.
При ожогах трахеобронхиального дерева проводят санационную трахеобронхоскопию; при стенозе гортани – трахеостомию. Лечение отека легких (введение мочевины, лазикса, преднизолона, магния сульфата). Лечение пневмонии, инфекционных осложнений (антибиотикотерапия).
Лечение миоренального синдрома, нефропатии проводится по обычной схеме (ощелачивание, улучшение почечного кровотока, гемодиализ и др.).
Для коррекции гипоксических нарушений в ЦНС, сопровождающих отравление окисью углерода, показана нейропротективная терапия. Имеются данные об успешном применении меглюмина натрия сукцината (реамберина), инозина + никотинамида + рибофлавина + янтарной кислоты (цитофлавин) и др.
Препарат «Цитофлавин» - метаболический церебро- и цитопротектор, обладающий способностью улучшать энергообразование в клетках, оптимизировать процессы утилизации кислорода тканями, восстанавливать активность ферментов антиоксидантной защиты, внутриклеточного синтеза белка, повышать утилизацию глюкозы, жирных кислот и ресинтез гамма-аминомасляной кислоты Препарат вводится в суточной дозе до 20 мл в 200-400 мл 5-10% р-ра глюкозы или 0,9% р-ра натрия хлорида или очень медленно струйно с разведением в 10 мл воды для инъекций два раза в сутки через 8-12 часов в течение 10 дней. При отравлении окисью углерода у больных со средней степенью тяжести при применении цитофлавина наблюдалось уменьшение сроков редукции таких признаков гипоксической энцефалопатии, как оглушенность и сонливость.
В периоде реабилитации рекомендуется наблюдение невропатолога, психиатра, ЛФК, физиотерапия.
У лиц, перенесших тяжелое отравление СО, реабилитация продолжается в течение 2 лет, поскольку нередко наблюдаются длительные и стойкие поражения периферических нервов по типу шейно-плечевого плексита с поражением лучевого, локтевого или срединного нерва, полиневритов с вовлечением в процесс слухового, зрительного, седалищного или бедренного нервов. Возможно развитие астеновегетативного синдрома, токсической энцефалопатии, корсаковского амнестического синдрома, обострение или развитие психических заболеваний.
5.1.3 Лечение отравления у детей
Лечебные мероприятия у детей и у взрослых не имеют принципиальных отличий. Они начинаются с удаления пострадавшего из зоны с повышенной концентрацией СО. В дальнейшем проводятся специфическая и симптоматическая терапия.
Перед началом сеанса рекомендуется сделать рентгенографию грудной клетки, определить показатели КОС, записать исходные ЭЭГ и ЭКГ, которые повторяют после сеанса. Учитывая обычно тяжелое состояние больных с отравлениями, компрессию и декомпрессию в барокамере проводят медленно (в течение 10-15 мин) с изменением давления, со скоростью 0,1 ати/мин. Продолжительность пребывания больного под лечебным давлением (1,0–2,5 ати) – 40–50 мин в токсикогенной стадии и (0,3– 0,5 ати) 60–100 мин в соматогенной стадии отравления, при наличии постгипоксической энцефалопатии.
Для купирования возбуждения детям назначаются седативные препараты бензодиазепинового ряда.
Противопоказанием к использованию ГБО является крайняя тяжесть состояния больных, связанная с развитием декомпенсированной формы экзотоксического шока, требующего предварительного проведения реанимационных мероприятий для коррекции основных показателей гемодинамики.
Препарат Ацизол официально не апробировался у детей, поэтому до настоящего времени отсутствует разрешение на использование его в педиатрической практике.
Симптоматическая терапия проводится по тем же принципам, что для взрослых, но с учетом возрастных дозировок лекарственных средств.
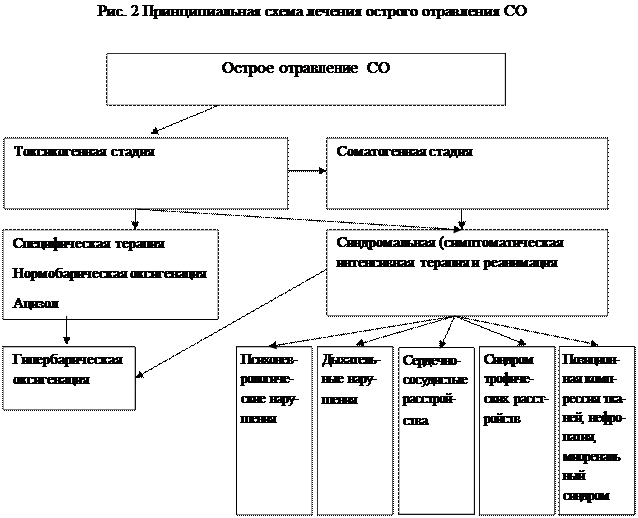
Общая схема лечения острого отравления CO представлена на рисунке 2.
 |
5.2 Лечение отдельных форм отравления оксидом углерода
- Категория возрастная:взрослые, дети
- Стадия: токсикогенная, соматогенная
- Осложнения: без осложнений, с осложнениями
- Условия оказания медицинской помощи – стационарная: центры (отделения) острых отравлений; отделения реанимации и интенсивной терапии, терапевтические отделения, педиатрические отделения. Средняя продолжительность лечения при легкой степени, 5 дней; средней тяжести, до 10 дней; при тяжелой неосложненной форме 21 день, осложненных формах - 30 дней. Лечение в условиях отделения реанимации и интенсивной терапии ‒ до стабилизации нарушенных витальных функций и восстановления сознания, в последующем проведение реабилитационных мероприятий в условиях общих палат отделения (центра) лечения острых отравлений, терапевтических и педиатрических отделений.
Настоящие клинические рекомендации составлены с учетом характерных осложнений острого отравления. При неосложненных формах целесообразно использовать минимальный набор медицинских услуг, направленный на лечение токсикогенной стадии острого отравления и профилактику развития осложнений в соматогенной стадии.
5.2.1 Токсическое действие окиси углерода легкой степени – преимущественно психосенсорные расстройства без нарушения сознания
| Критерии, признаки, наименование диагностических и лечебных мероприятий | Содержание диагностических и лечебных мероприятий, необходимость проведения, |
| Анамнез | Пребывание в очаге пожара (закрытое помещение, крупный лесной пожар), в автомобиле с работающим двигателем (в закрытом гараже), в помещении оборудованном местным отоплением (дровяная, угольная, газовая печь или колонка), в том числе групповое (семейное) внезапное заболевание. |
| Характерные клинические симптомы | Головная боль в височной и лобной областях, часто опоясывающая (симптом «обруча»), головокружение, тошнота, рвота, шум в ушах, мерцание в глазах, тенденция к мидриазу. Тенденция к артериальной гипертензии, может быть гиперемия лица |
| Нарушения витальных функций, осложнения | Нет |
| Химико-токсикологическое обследование | Определение наличия и уровня карбоксигемоглобина – обязательное, содержания этанола, в крови и моче 2 раза (ГЖХ) -по потребности |
| Клинико-биохимическое обследование | Общий анализ крови, мочи, сахар крови, КОС, электролиты в сыворотке крови. |
| Анализы крови обязательные неспецифические | ВИЧ, гепатиты; группа крови, Rh-фактор - по потребности |
| Инструментальное обследование | ЭКГ, Rg-графия органов гр..клетки (обязательно);бронхоскопия (по потребности) |
| Консультация и наблюдение специалистов | Врач-токсиколог, врач-терапевт/педиатр – обязательно;врач–анестезиолог-реаниматолог, комбустиолог/ травматолог,психиатр, невролог, нейрохирург, - по потребности |
| Введение антидота | Кислород 100% нормобарический, ацизол (начиная с догоспитального этапа) |
| Другие лекарственные средства | По потребности: витамины группы В, С, |
| Методы детоксикации | Только антидотная |
| Интенсивная терапия | Не требуется |
| Лечебно-охранительный режим | Наблюдение медицинского персонала |
| Диета | Общий стол |
| Длительность пребывания в стационаре | До 5 дней |
| Исход заболевания | Выздоровление |
| Рекомендации пациенту или его родственникам | Специальных рекомендаций нет. При нарушении самочувствия обращение к участковому терапевту, неврологу |
5.2.2 Токсическое действие окиси углерода средней степени тяжести – преимущественно психосенсорные расстройства без нарушения сознания
| Критерии, признаки, наименование диагностических и лечебных мероприятий | Содержание диагностических и лечебных мероприятий, необходимость проведения, |
| Анамнез | Пребывание в очаге пожара (закрытое помещение, крупный лесной пожар), в автомобиле с работающим двигателем (в закрытом гараже), в помещении оборудованном местным отоплением (дровяная, угольная, газовая печь или колонка), в том числе групповое (семейное) внезапное заболевание. |
| Характерные клинические симптомы | См. 5.2.1 + резкое возбуждение или оглушенность, спутанность и кратковременная потеря сознания, судорожный припадок, одышка, тахикардия, тахипноэ. Тенденция к артериальной гипертензии, может быть гиперемия лица |
| Нарушения витальных функций | Нарушение дыхания аспирационно-обтурационного типа может быть во время судорожного припадка |
| Осложнения | Нет |
| Химико-токсикологическое обследование | Обязательное: определение наличия и уровня карбоксигемоглобина; По потребности: содержания этанола, в крови и моче 2 раза (ГЖХ) - |
| Клинико-биохимическое обследование | Обязательно - Общий анализ крови развернутый, общий анализ мочи; анализ крови биохимический общетерапевтический, КОС, гематокрит, калий, натрий, кальций сыворотки крови, глюкоза крови. По потребности - миоглобин в крови, моче, клинический анализ ликвора, КФК |
| Анализы крови обязательные неспецифические | ВИЧ, гепатиты - обязательно(по эпид. показаниям). По потребности - группа крови, Rh-фактор |
| Инструментальное обследование | Обязательно: ЭКГ повторно, Rg-графия органов гр.клетки; по потребности: Rg-графия черепа, УЗИ головного мозга, КТ, МРТ головы, ФБС, УЗИ печени, почек |
| Консультация и наблюдение специалистов | Обязательно: врач-токсиколог, врач–анестезиолог-реаниматолог, врач-терапевт/педиатр; по потребности:комбустиолог/травматолог,психиатр, невролог, нейрохирург |
| Методы детоксикации | Обязательно – антидотная детоксикация (см. ниже) |
Продолжение
| Интенсивная терапия | Обязательно: мониторирование ЭКГ, АД, пульса, катетеризация вен, в т.ч. магистральных, коррекция водно-электролитного баланса, КОС; купирование судорог, психомоторного возбуждения | |
| Введение антидота | Обязательно – Кислород 100% с использованием ГБО до 2-х сеансов в сутки; Ацизол 6% 1,0 (начиная с догоспитального этапа) повторно через 3 часа в течение суток | |
| Другие лекарственные средства | Солевые растворы (Натрия бикарбонат) Многокомпонентные солевые растворы Меглюмина натрия сукцинат (Этилметилгидроксипиридина сукцинат, цитофлавин) Препараты натрия (натрий хлорид) Препараты калия Декстроза 5%, 10%, 20% растворы Диуретики Витамины В1,В6, С, РР Пентоксифиллин, аминофиллин Диазепам Прочие лекарственные средства | |
| Лечебно-охранительный режим | Наблюдение медицинского персонала, палатный режим | |
| Диета | Общий стол после восстановления сознания | |
| Длительность пребывания в стационаре | 7 дней | |
| Исход заболевания | Отсутствие признаков отравления (полное восстановление сознания), выздоровление (относится только к отравлению) | |
| Рекомендации пациенту или его родственникам | Обратиться к врачу-терапевту/педиатру, неврологу районной поликлиники | |
5.2.3 Токсическое действие окиси углерода тяжелой степени без осложнений –нарушение сознания (кома, токсико-гипоксическая энцефалопатия
| Критерии, признаки, наименование диагностических и лечебных мероприятий | Содержание диагностических и лечебных мероприятий, необходимость проведения, |
| Анамнез | Пребывание в очаге пожара (закрытое помещение, крупный лесной пожар), в автомобиле с работающим двигателем (в закрытом гараже), в помещении оборудованном местным отоплением (дровяная, угольная, газовая печь или колонка), в том числе групповое (семейное) внезапное заболевание. |
| Характерные клинические симптомы | См. 5.2.2 + Кома поверхностная, глубокая, возможно наличие признаков позиционной травмы в типичных местах, гипертермия (неинфекцинного происхождения) |
| Нарушения витальных функций | Нарушение дыхания аспирационно-обтурационного, центрального типа может быть во время судорожного припадка, артериальная гипотония |
| Осложнения | Нет |
| Химико-токсикологическое обследование | Обязательное: определение наличия и уровня карбоксигемоглобина – при поступлении в стационар и повторно после сеанса ГБО; По потребности: содержания этанола, в крови и моче 2 раза (ГЖХ) - |
| Клинико-биохимическое обследование | Обязательно -анализ крови развернутый (потворно), общий анализ мочи (потворно) + исследование мочи на миоглобин, величина гематокрита, сахар крови, КОС, электролиты в сыворотке крови, билирубин, мочевина, креатинин. (Кратность исследования не менее 2 раз за время лечения); По потребности –АСАТ, АЛАТ, фракции билирубина, белковые фракции, осмолярность крови, ЩФ, ЛДГ, амилаза мочи, крови, клинический анализ ликвора; |
| Анализы крови обязательные неспецифические | ВИЧ, гепатиты, группа крови, Rh-фактор |
| Инструментальное обследование | Обязательно - ЭКГ, Rg-графия органов гр.клетки; по потребности –ФБС,ЭГДС,УЗИ органов брюшной полости, УЗИ почек, –УЗИ поджелудочной железы, ФБС, Rg-графия костей черепа, УЗИ головного мозга, КТ, МРТ головы. |
5.2.3 - продолжение
| Консультация и наблюдение специалистов | Обязательно –врач-токсиколог, врач-анестезиолог-реаниматолог, терапевт/ педиатр; По потребности) – врачи- невролог, психиатр, травматолог/комбустиолог, офтальмолог, эндоскопист, ЛФК |
| Введение антидота | Обязательно – Кислород 100% с использованием ГБО до 2-х сеансов в сутки; Ацизол 6% 1,0 (начиная с догоспитального этапа) повторно через 3 часа в течение суток |
| Другие лекарственные средства | Солевые растворы (Натрия бикарбонат) Многокомпонентные солевые растворы Препараты натрия (натрий хлорид) Препараты калия Декстроза 5%, 10%, 20% растворы Меглюмина натрия сукцинат (Этилметилгидроксипиридина сукцинат, цитофлавин) Ноотропные препараты (в периоде реабилитации) Антикоагулянты прямые Диуретики Витамины В1,В6, В12, С, РР Пентоксифиллин, аминофиллин Противосудорожные, седативные (Диазепам) Жаропонижающие (нестероидные противовоспалительные) препараты Антибиотики профилактически Ацизол – применяется как адаптоген Прочие лекарственные средства (по потребности):, |
| Методы детоксикации | ГБО в токсикогенной стадии с целью ускоренного выведения CO, в периоде реабилитации с целью лечения токсико-гипоксической энцефалопатии (до 7-10 сеансов), |
| Немедикаментозные методы лечения | УФО крови, ЛФК |
| Интенсивная терапия | Обязательно: ИВЛ, пункционная катетеризация магистральных вен, мониторирование ЭКГ, АД, пульса, коррекция водно-электролитного баланса, КОС; купирование судорог, психомоторного возбуждения, профилактика пролежней; По потребности:краниоцеребральная гипотермия, спинальная пункция. (Пребывание в ОРИТ до восстановления сознания) |
Продолжение
| Лечебно-охранительный режим | Наблюдение медицинского персонала |
| Диета | Энтеральное и парэнтеральное питание до восстановления сознания, далее общий стол |
| Длительность пребывания в стационаре | До 21 дней, включая пребывание в ОРИТ – до 10 дней |
| Исход заболевания | Выздоровление (относится только к отравлению), развитие астено-вегетативного синдрома |
| Рекомендации пациенту или его родственникам | Наблюдение врачом-терапевтом, неврологом районной поликлиники |
5.2.4 Токсическое действие окиси углерода тяжелой степени осложненное –, токсико-гипоксическая энцефалопатия, отек мозга, пневмония, миоренальный синдром, острая почечная недостаточность, полиорганная недостаточность
| Критерии, признаки, наименование диагностических и лечебных мероприятий | Необходимость проведения, содержание мероприятий |
| Анамнез | Пребывание в очаге пожара (закрытое помещение, крупный лесной пожар), в автомобиле с работающим двигателем (в закрытом гараже), в помещении оборудованном местным отоплением (дровяная, угольная, газовая печь или колонка), в том числе групповое (семейное) внезапное заболевание. |
| Характерные клинические симптомы | Кома с мышечным гипертонусом, с мышечной гипотонией, судорожный синдром, позиционная травма, мидриаз, |
| Нарушения витальных функций, осложнения | Нарушение дыхания аспирационно-обтурационного, центрального и смешанного генеза. Тахикардия, нарушения микроциркуляции, снижение артериального давления, ЭТШ,.отек мозга, пневмония, миоренальный синдром, острая почечная недостаточность, полиорганная недостаточность |
| Химико-токсикологическое обследование | Обязательное: определение наличия и уровня карбоксигемоглобина – при поступлении в стационар и повторно после сеанса ГБО; По потребности: содержания этанола, в крови и моче 2 раза (ГЖХ), миоглобин в крови и моче (повторно) |
| Клинико-биохимическое обследование | Обязательно -клинический анализ крови развернутый, анализ крови биохимический общетерапевтический, общий анализ мочи, величина гематокрита, сахар крови, КОС, электролиты в сыворотке крови, общий билирубин и фракции билирубина, мочевина, креатинин, протромбиновое время, коагулограмма, КФК. Кратность исследования не менее 4 раз за время лечения;. По потребности –АСАТ, АЛАТ, белковые фракции, ЩФ, ЛДГ, амилаза мочи, крови, клинический анализ ликвора, исследование средних молекул в крови. |
| Анализы крови обязательные неспецифические | ВИЧ, гепатиты, группа крови, Rh-фактор |
Продолжение
| Инструментальное обследование | Обязательно - ЭКГ, Rg-графия органов гр.клетки; УЗИ почек; по потребности –ФБС,ЭГДС,УЗИ органов брюшной полости, УЗИ поджелудочной железы, Rg-графия костей черепа, УЗИ головного мозга, КТ, МРТ головы, ЭЭГ. |
| Консультация и наблюдение специалистов | Обязательно –врач-токсиколог, врач-анестезиолог-реаниматолог, терапевт/ педиатр; По потребности – врачи: невролог, психиатр, травматолог/комбустиолог, офтальмолог, эндоскопист, ЛФК, физиотерапевт, иммунолог, нефролог, трансфузиолог, хирург. |
| Введение антидота | Обязательно – Кислород 100% с использованием ГБО до 2-х сеансов в сутки; Ацизол 6% 1,0 (начиная с догоспитального этапа) повторно через 3 часа в течение суток |
| Другие лекарственные средства | Солевые растворы (Натрия бикарбонат) Многокомпонентные солевые растворы Препараты натрия (натрий хлорид) Препараты калия Декстроза 5%, 10%, 20% растворы Антикоагулянты прямые Диуретики Витамины В1,В6, В12, С, РР Гепатозащитные препараты (тиоктовая кислота, адеметионин 0,4-0,8 г, Ремаксол 400 мл., эссенциальные фосфолипиды) Н2-блокаторы Антибиотики (Пенициллины широкого спектра действия, цефалоспорины, карбапенемы, другие антибиотики резерва) Меглюмина натрия сукцинат Этилметилгидроксипиридина сукцинат, Цитофлавин Гидроксиэтилкрахмал, реополиглюкин Альбумин человека Ноотропные препараты (в периоде реабилитации) Глюкокортикостероиды Пентокисфиллин, аминофиллин Препараты крови (плазма, отмытые эритроциты) Ацизол – применяется как адаптоген, антиоксидант |
Продолжение
| Другие лекарственные средства (продолжение) | Инсулины и аналоги, быстрого действия Калия и магния аспарагинат Жировые эмульсии и аминокислоты для парентерального питания По потребности: миорелаксанты, противосудорожные, седативные, нестероидные противовоспалительные препараты Адренергические и дофаминергические средства. Растворы для гемодиализа Прочие лекарственные средства. |
| Методы детокискации | Обязательно:ГБО в токсикогенной стадии с целью ускоренного выведения CO, в периоде реабилитации с целью лечения токсико-гипоксической энцефалопатии (до 7-10 сеансов). При миоренальном синдроме форсированный диурез с ощелачиванием плазмы крови; По потребности: гемодиализ (гемодиафильтрация, гемофильтрация), гемосорбция, плазмаферез |
| Немедикаментозные методы лечения | Обязательные: УФО крови, Химиогемотерапия, По потребности: ЛФК, физиотерапия, хирургическая обработка пролежней |
| Интенсивная терапия | ИВЛ, мониторирование ЭКГ, АД, пульса, катетеризация вен, в т.ч. магистральных, коррекция водно-электролитного баланса, КОС, исследование ЦВД, параметров гемодинамики |
| Лечебно-охранительный режим | Наблюдение медицинского персонала, в отделении отравлений (терапевтическом) палатный режим |
| Диета | Энтеральное и парэнтеральное питание до восстановления сознания, далее общий стол |
| Длительность пребывания в стационаре | До 30 дней, включая пребывание в ОРИТ – 14 дней, реабилитация в отделении отравлений (терапевтическом) 16 дней |
| Исход заболевания | Выздоровление (относится только к отравлению), исход в апаллический синдром, развитие полиневрита (результат позиционной травмы), астено-вегетативный синдром. |
| Рекомендации пациенту или его родственникам | Обязательно: наблюдение участкового терапевта, невролога, психиатра. Возможен перевод в отделение нейрореабилитации. |
СПИСОК ЛИТЕРАТУРЫ
РЕКОМЕНДУЕМАЯ ЛИТЕРАТУРА
1. Тиунов Л. А., Кустов В. В. Токсикология окиси углерода. – М.: Медицина, 1980. – 280 с.
2. Элленхорн М. Дж. Медицинская токсикология: Диагностика и лечение отравлений у человека. Т.2. – М.: Медицина, 2003. – С. 498-590.
3. Куценко С. А. Основы токсикологии. – СПб.: ООО «Издательство Фолиант», 2004. – С. 550-551.
4. Афанасьев В. В. Цитофлавин в интенсивной терапии: Пособие для врачей. – СПб., 2006. – 36 с.
5. Бадюгин И. С., Каратай Ш. С., Константинов Т. К. Окись углерода // Экстремальная токсикология: руководство для врачей / Под ред. Е. А. Лужникова. – М.: ГЭОТАР-Медиа: 2006. – С. 229-237.
6. Остапенко Ю.Н. Отравления аварийно химически опасными веществами // Медицинская токсикология: национальное руководство / Под ред. Е. А. Лужникова. – М.: ГЭОТАР-Медиа, 2012. – С.669-684.
ИСПОЛЬЗОВАННАЯ ЛИТЕРАТУРА
1. Тиунов Л. А., Кустов В. В. Токсикология окиси углерода. – М.: Медицина, 1980. – 280 с.
7. Clark C. J., Campbell D., Reid W. H. Blood carboxyhaemoglobin and cyanide levels in fire survivors // Lancet. – 1981. – N.1. – P. 1332-1335.
8. Cobb N., Etzel R. A. Unintentional Carbon-monoxide Related Deaths in the United States, 1979 through 1988. // Journal of the American Medical Association. – 1991. - Vol. 266. - N. 5. – Р. 659-663.
9. Леженина Н.Ф., Барсуков В.А., Косоногов Л.Ф. Тактика применения интенсивной гипербарической оксигенации при острых отравлениях моноксидом углерода // Гипербарическая физиология и медицина - 1995. - 3, С.27.
10. Carbon monoxide (second edition). Environmental Health Criteria 213. – Geneva: World Health Organization, 1999. – 499 р.
11. Лужников Е. А., Костомарова Л. Г. Острые отравления: руководство для врачей.- М.: Медицина, 2000.- С.354-361.
12. Tomaszewski C. Carbon Monoxide // Goldfrank’s Toxicologic Emergencies. 7th Ed. /Ed. L. R. Goldfrank et al. – NY.: McGraw-Hill Medical Publishing Division, 2002. – P. 1478-1497.
13. Ливанов Г. А., Батоцыренов Б. В., Лодягин А. Н. и др. Использование метаболического антиоксиданта – цитофлавина в интенсивной терапии острых отравлений нейротропными ядами. – Вестник СПб ГМА им. И.И. Мечникова. – 2003. - № 3. – С. 110-112.
14. Элленхорн М. Дж. Медицинская токсикология: Диагностика и лечение отравлений у человека. Т.2. – М.: Медицина, 2003. – С. 498-590.
15. Куценко С. А. Основы токсикологии. – СПб.: ООО «Издательство Фолиант», 2004. – С. 550-551.
16. Афанасьев В. В. Цитофлавин в интенсивной терапии: Пособие для врачей. – СПб., 2006. – 36 с.
17. Бадюгин И. С., Каратай Ш. С., Константинов Т. К. Окись углерода // Экстремальная токсикология: руководство для врачей / Под ред. Е. А. Лужникова. – М.: ГЭОТАР-Медиа: 2006. – С. 229-237.
18. Mathieu D. Handbook on Hyperbaric Medicine. – Springer. – 2006. – P. 239-257.
19. Леженина Н. Ф., Косоногов Л. Д., Лужников Е. А. Гипербарическая оксигенация и экстракорпоральная детоксикация в комплексном лечении энцефалопатии при острых отравлениях окисью углерода // Неотложная клиническая токсикология: руководство для врачей / Ред. Е. А. Лужникова. – М.: «Медпрактика-М», 2007. – С. 562-567.
20. Bateman N. Carbon monoxide // Medicine (Elsevier). - 2007. - V. 35. - N. 11 (November). - P. 604-605.
21. Лужников Е. А., Суходолова Г. Н. Клиническая токсикология: учебник. – М.: ООО «Медицинское информационное агентство», 2008. – С. 514-523.
22. Афанасьев В. В. Неотложная токсикология. – М.: ГЭОТАР-Медиа, 2009. – С. 268-271.
23. Афанасьев В. В., Лукьянова И. Ю. Особенности применения цитофлавина в современной клинической практике. – СПб., 2010. – 80 с.
24. Zobnine Y., Petrova A., Afanasiev V. Efficacy of Cytoflavine in Acute CO Poisoning // Clinical Toxicology. – 2010. – V.48. – Number 1. - ABSTRACTS of the North American Congress of Clinical Toxicology, (7-12 October 2010, Denver, Colorado). – P. 621.
25. Зобнин Ю. В., Провадо И. П., Петрова А. Г., Афанасьев В. В. Опыт применения цитофлавина при остром отравлении монооксидом углерода // Экспериментальная и клиническая фармакология. - 2011. - №9. – С. 39-42.
26. Отравление монооксидом углерода (угарным газом) / Под ред. Ю. В. Зобнина / Зобнин Ю. В., Савватеева-Любимова Т. Н., Коваленко А. Н., Петров А. Ю., Васильев С. А., Батоцыренов Б. В., Романцов М. Г. – СПб.: Издательство «Тактик-Студио», 2011. – 80 с.
27. Wilbur S., Williams M., Williams R., Scinicariello F., Klotzbach J.M., Diamond G.L., Citra M. Toxicological Profile for Carbon Monoxide. - Atlanta (GA): Agency for Toxic Substances and Disease Registry (US), 2012 Jun. – 347 р.
28. Ильяшенко К. К., Белова М. В., Каштанова И. С. Антидотная терапия при острых отравлениях оксидом углерода // Терапевтический архив. – 2012. – Т. 84. - №8. – С. 75-77.
29. Остапенко Ю.Н. Отравления аварийно химически опасными веществами // Медицинская токсикология: национальное руководство / Под ред. Е. А. Лужникова. – М.: ГЭОТАР-Медиа, 2012. – С.669-684.
30. Остапенко Ю. Н., Александрова Г. А., Ковалев А. В. и др. О состоянии и проблемах токсикологической помощи в Российской Федерации // 4-й Съезд токсикологов России: Сборник трудов (Москва, 6-8 ноября 2013).- М., 2013. - С. 27-30.
| <== предыдущая | | | следующая ==> |
| Клиническая картина с выделением ведущих патологических синдромов, типичные Осложнения | | | Плюс электрификация индивидуального транспорта |
Date: 2016-05-25; view: 530; Нарушение авторских прав; Помощь в написании работы --> СЮДА... |