
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Карта коронарного риска 16 page
232 ВНУТРЕННИЕ БОЛЕЗНИ Глава 12
При продолжительности фибрилляции более 48 ч рекомендуют назначить антикоагулянты перорально на 3 нед с целью профилактики тромбоэмболи-ческих осложнений, а затем попытаться восстановить ритм сердца с помощью электрической кардиоверсии. В таких случаях наносят разряд 200 Дж (при неэффективности — 360 Дж). Нежелательно проведение электрической кардиоверсии при интоксикации сердечными гликозидами (за исключением неотложных ситуаций), синдроме слабости синусового узла, частых пароксизмах фибрилляции предсердий. Осложнениями электрической кардиоверсии считают тромбоэмболии, желудочковые аритмии, синусовую брадикардию, артериальную гипотензию, отёк легких, преходящую элевацию сегмента ST и увеличение амплитуды зубца.
Профилактика пароксизмов фибрилляции предсердий
Профилактика пароксизмов фибрилляции предсердий — сложная задача, так как рецидивы наблюдают достаточно часто (в течение первого месяца после восстановления ритма сердца у 17-89% больных). Больным рекомендуют ограничить употребление кофе, крепкого чая, исключить приём алкоголя и курение. Для профилактики пароксизмов можно применять различные антиаритмические ЛС. Эффективным средством предупреждения пароксизмов остаётся амиодарон в дозе 200—400 мг/сут. Соталол (имеет свойства антиаритмических препаратов II и III классов) примерно равен по эффективности амиодарону. Эффект ди-гоксина в предупреждении пароксизмов фибрилляции предсердий незначителен. Недигидропиридиновые блокаторы медленных кальциевых каналов верапамил и дилтиазем могут удлинять пароксизмы фибрилляции предсердий.
Следует помнить об аритмогенном эффекте антиаритмических ЛС — возникновении фибрилляции желудочков, полиморфной желудочковой тахикардии, тахикардии типа «пируэт» (torsade de pointes; при лечении антиаритмическими препаратами IA и III классов), мономорфной желудочковой тахикардии (при лечении антиаритмическими препаратами 1С класса). ЭКГ-предвестниками подобных осложнений при лечении антиаритмическими ЛС классов IA и III могут быть удлинение интервала Q—Т, увеличенная дисперсия интервала Q—T. Тахикардия типа «пируэт» (torsade de pointes) может возникать при тенденции к удлинению интервала Q—Т, гипокалиемии, брадикардии. Амиодарон по сравнению с другими антиаритмическими ЛС даёт менее выраженный аритмогенный эффект.
Контроль ЧСС
Контроль ЧСС (урежение ритма сердца при тахисистолии, рис. 12-7). При невозможности восстановления синусового ритма сердца проводят терапию, направленную на удержание ритма сердца в пределах 60—80 в минуту в покое и в пределах 90—115 в минуту при физической нагрузке. Этого можно достичь назначением антиаритмических ЛС (см. табл. 12-7), а также путём разрушения АВ-соединения (путём радиочастотной катетерной абляции) и имплантацией ЭКС. Для урежения ритма сердца применяют недигидропиридиновые блокаторы медленных кальциевых каналов (верапамил, дилтиазем), /3-адреноблокаторы, амиодарон, дигоксин. Дигоксин показан для урежения ритма сердца при фибрилляции предсердий на фоне сердечной недостаточности. Следует помнить, что дигоксин не контролирует ЧСС при физической нагрузке. В связи с этим для адекватного контроля ЧСС рекомендуют комбинацию дигоксина и другого антиаритмического ЛС (верапамила, /3-адренобло-катора или амиодарона). Недигидропиридиновые блокаторы медленных кальциевых каналов верапамил и дилтиазем предпочтительны для контроля ритма сердца при сопутствующих хронических обструктивных заболеваниях лёгких
Аритмии и блокады сердца Хроническая фибрилляция предсердий
Контроль частоты желудочковых сокращений
Неадекватный контроль ЧСС (сохранение тахиаритмии)
1
Добавить (3-адреноблокаторы \
Заменить препараты на верапамил или дилтиазем
I
Радиочастотная абляция АВ-соединения + ЭКС в режиме WIR
Удовлетворительная клиническая ситуация
Рис. 12-7. Алгоритм лечения постоянной формы фибрилляции предсердий. WIR — режим создания стабильного ритма сердца.
У больных с гипертонической болезнью для урежения ритма сердца возможно применение клофелина, имеющего антиадренергические свойства. Препараты класса 1С хинидин и дизопирамид для урежения ритма сердца непригодны, так как они дают антихолинергический эффект и вызывают ускорение проведения импульсов через АВ-соединение.
Катетерная радиочастотная абляция АВ-соединения (наиболее часто используют радиочастотный метод) показана при фибрилляции предсердий с выраженными симптомами и неэффективности антиаритмической терапии или непереносимости (побочных действиях) антиаритмических Л С. После разрушения АВ-соединения проводят имплантацию ЭКС в режиме WIR для создания стабильного ритма сердца в основном при постоянной форме фибрилляции предсердий или в режиме DDDR при пароксизмальной форме с целью синхронизации сокращений предсердий и желудочков вне приступа тахиаритмии.
Хирургическое лечение
Хирургическое лечение фибрилляции предсердий заключается в применении двух методов.
• Создают «коридор» из проводящих путей между синусовым узлом и АВ-со-единением. При этом АВ-соединение изолируется от остальной части ткани предсердий, что способствует созданию более регулярного ритма сердца.
234 ВНУТРЕННИЕ БОЛЕЗНИ Глава 12
• Проводят процедуру «лабиринт»: надсекают миокард обоих предсердий во многих местах для профилактики возникновения больших волн re-entry. Операцию выполняют на открытом сердце в основном у пациентов с пороками клапанов, а также во время аортокоронарного шунтирования. Используют также и внутрисердечную методику радиочастотного создания «лабиринта».
При брадисистолической форме фибрилляции предсердий с частотой сокращения желудочков менее 50 в минуту следует оценить необходимость установки ЭКС.
Профилактика тромбоэмболических осложнений
Пациентам с высоким риском возникновения тромбоэмболических осложнений (лица старше 65 лет, ревматизм, снижение сократительной функции левого желудочка, тромбоэмболии в анамнезе, сахарный диабет, артериальная гипертензия) рекомендуют назначение непрямого антикоагулянта с поддержанием международного нормализованного отношения на уровне 2-3. Пациентам с низким риском возникновения тромбоэмболии рекомендуют назначение ацетилсалициловой кислоты в дозе до 325 мг/сут.
ПРОГНОЗ
Смертность больных при заболеваниях сердца увеличивается в 2 раза после возникновения хронической фибрилляции предсердий. Основное осложнение фибрилляции предсердий, приводящее к летальному исходу, — инсульт, возникающий у 1,5% больных в возрасте до 59 лет.
Трепетание предсердий
Трепетание предсердий — регулярные сокращения групп миофибрилл предсердий с частотой 250—350 в минуту. Трепетание предсердий наблюдают значительно реже, чем фибрилляцию предсердий. Это связано с тем, что трепетание предсердий — более нестабильное состояние, обычно переходящее в фибрилляцию предсердий или синусовый ритм. Трепетание предсердий также может быть пароксизмальным и хроническим.
Этиология и патогенез
Причины возникновения трепетания предсердий аналогичны таковым при фибрилляции предсердий. Различают типичное (тип I) и атипичное (тип II) трепетание предсердий. Типичное трепетание предсердий возникает в результате формирования волн re-entry в правом предсердии возле устьев верхней и нижней полых вен. При этом правое предсердие возбуждается циркулярно в направлении против часовой стрелки. При атипичном виде трепетания активация правого предсердия также циркулярная, но происходит в направлении по часовой стрелке.
Клиническая картина
Жалобы больных, клинические проявления трепетания предсердий не отличаются от таковых при фибрилляции предсердий. Тромбоэмболические осложнения возникают реже, чем при фибрилляции предсердий.
Аритмии и блокады сердца 235
ЭКГ
Типичное трепетание предсердий (рис. 12-8) характеризуется наличием в отведениях II, III, aVF отрицательных волн F пилообразной формы вместо зубцов Р. Частота этих волн в среднем достигает 300 в минуту. Атипичное трепетание предсердий на ЭКГ проявляется положительными волнами F в этих же отведениях. При трепетании предсердий обычно наблюдают АВ-проведение 2:1 (2 сокращения предсердий: 1 сокращение желудочков), что соответствует

Рис. 12-8. Трепетание предсердий. Пояснения в тексте.
ритму желудочков 150 в минуту. При проведении 4:1 и более имеется более высокая степень АВ-блокады в результате лечения антиаритмическими ЛС или вовлечения АВ-соединения в патологический процесс. Чаще регистрируют нерегулярное проведение импульсов через АВ-соединение, что выражается в нерегулярном ритме сокращения желудочков. Проведение импульсов может быть регулярным, что отражается наличием у больных регулярного пульса (!). При улучшении проведения импульсов через АВ-соединение соотношение частоты сокращения предсердий и частоты сокращения желудочков становится 1:1, что ухудшает самочувствие пациентов. При этом возможно снижение АД вплоть до коллапса и застоя крови в малом круге кровообращения, что может потребовать экстренных мероприятий.
Лечение
Восстановление синусового ритма сердца, профилактика пароксизмов трепетания предсердий, контроль ЧСС проводят по тем же принципам, что и лечение фибрилляции предсердий. При резком ухудшении гемодинамики вследствие улучшения проведения через АВ-соединения проводят электрическую дефибрилляцию. Восстановление синусового ритма при трепетании предсердий наиболее успешно при проведении электрической дефибрилляции
ВНУТРЕННИЕ БОЛЕЗНИ Глава 12
(50—100 Дж) или сверхчастотной чреспищеводной электростимуляции предсердий. Профилактика пароксизмов более эффективна при применении радиочастотной катетерной абляции. Антиаритмические ЛС при трепетании предсердий используют для замедления проведения импульсов через АВ-соединение. С их помощью искусственно создают более высокую степень АВ-блокады. Оптимально с гемодинамической точки зрения проведение 4:1, при котором желудочки сокращаются с частотой 75 в минуту.
При типичной форме трепетания предсердий в 75—85% эффективна радиочастотная катетерная абляция (прицельная в правом предсердии около устьев полых вен в области так называемого истмуса), при нетипичной её эффект значительно ниже.
Атриовентиркулярные блокады
АВ-блокада — замедление или прекращение проведения импульса от предсердий к желудочкам. Различают три степени АВ-блокады.
I степень
I степень (рис. 12-9) — удлинение интервала P—R (P—Q) более 200 мс вследствие замедления проведения импульса через АВ-соединение. Причинами АВ-блокады I степени могут быть увеличение тонуса парасимпатической нервной системы, приём ЛС (сердечных гликозидов, /3-адреноблокаторов, верапамила, дилтиазема), а также поражения проводящей системы (фиброз, миокардит).
II степень
II степень делится на два типа.
1-й тип (тип Мобитца I, рис. 12-10) характеризуется периодикой Венкебаха — удлинением интервала P—R от сердечного цикла к циклу вплоть до прекращения проведения импульса на желудочки и выпадения комплекса QRS. Причины возникновения этого типа АВ-блокады аналогичны таковым при АВ-блокаде I степени. Дополнительно к этиологическим факторам относят инфаркт миокарда нижней стенки левого желудочка.
2-й тип (тип Мобитца II, рис. 12-11) характеризуется внезапным выпадением комплекса QRS без предшествующего удлинения интервала P—R (при этом интервал P—R может быть как постоянно нормальным по продолжительности, так и постоянно удлинённым более 200 мс). В этом случае блокада обычно возникает ниже АВ-соединения. Наиболее частые причины этого типа АВ-блокады — инфаркт миокарда нижней стенки левого желудочка, фиброз проводящей системы сердца (болезнь Лева), хирургические вмешательства на сердце. АВ-блокада II степени 2-го типа обычно имеет тенденцию к прогрессированию и переходу в АВ-блокаду III степени.
III степень
III степень АВ-блокады (рис. 12-12) характеризуется отсутствием проведения импульса на желудочки. Ритм желудочкам задаётся из центров автоматизма низшего порядка — желудочков. Частота сокращений желудочков обычно составляет 35—50 в минуту.
Аритмии и блокады сердца 237
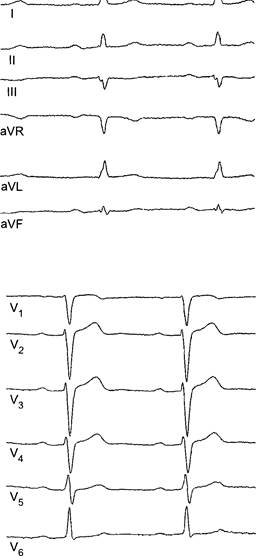
Рис. 12-9. АВ-блокада I степени. Интервал P-R увеличен до 0,3 с.
При редком ритме сокращения желудочков независимо от степени АВ-блокады (II или III) возможны головокружения и обмороки в результате ухудшения мозгового кровообращения (приступы Морганъи—Адамса—Стокса).
ЛЕЧЕНИЕ
При I степени АВ-блокады необходимость в лечении отсутствует. При II степени АВ-блокады 2-го типа, АВ-блокады III степени при наличии симптомов (головокружение, обмороки) показана установка ЭКС.
ВНУТРЕННИЕ БОЛЕЗНИ Глава 12


Рис. 12-10. АВ-блокада II степени типа Мобитца I с периодикой Венкебаха. Стрелками указано выпадение каждого третьего желудочкового комплекса при постепенном нарастании интервала P-R (P-Q). Скорость записи ЭКГ 25 мм/с.
-К-

■--1
Рис. 12-11. АВ-блокада II степени типа Мобитца II. Стрелками указано выпадение каждого второго комплекса QRS при неизменённом интервале P-R (P-Q).
| Г""" | :i | I | T, | ||||||||||||||||||||||
| „ | i | i | I | \ | I | ||||||||||||||||||||
| I— | X | f | л | Д | |||||||||||||||||||||
| —I---f I i | |||||||||||||||||||||||||
| ! | I | "i |
Рис. 12-12. АВ-блокада III степени. Стрелки указывают на синусовые зубцы Р, не связанные с комплексами QRS. Комплексы QRS— замещающий ритм из АВ-соединения.
Аритмии и блокады сердца 239
Внутрижелудочковые блокады
Нарушение проведения импульса по левой или правой ножке пучка Хиса приводит к удлинению интервала QRS. Различают полную (интервал QRS удлиняется более 0,12 с) и неполную (ширина интервала QRS составляет 0,10— 0,12 с) блокаду ножек пучка Хиса. Блокироваться могут также ветви (передняя или задняя) левой ножки пучка Хиса. Кроме того, блокада ножек пучка Хиса может быть постоянной или преходящей (перемежающейся).
При полной блокаде ножек пучка Хиса вектор QRS обычно ориентирован в направлении участка миокарда, где деполяризация замедлена. Так, при полной блокаде правой ножки пучка Хиса конечный вектор QRS ориентирован вперёд и вправо, что приводит к формированию комплексов типа rSR в отведении Vi и комплексов qRS в отведении V6. При полной блокаде левой ножки пучка Хиса вектор ориентирован влево и назад, что приводит к формированию в отведении Vi комплексов QS и в отведении \6 комплексов, состоящих преимущественно из зубца R.
ПОЛНАЯ БЛОКАДА ПРАВОЙ НОЖКИ ПУЧКА ХИСА
Полная блокада правой ножки пучка Хиса (рис. 12-13) возникает чаще, чем блокада левой. Она может появляться и у здоровых лиц (без заболевания

Рис. 12-13. Полная блокада правой ножки пучка Хиса. Пояснение в тексте.
сердца). Причинами полной блокады правой ножки пучка Хиса могут быть врождённые пороки сердца (например, ДМПП), приобретённые пороки сердца (например, стеноз митрального отверстия), ИБС.
240 ВНУТРЕННИЕ БОЛЕЗНИ Глава 12
ЭКГ-признаки
Полная блокада правой ножки пучка Хиса проявляется следующими признаками:
• Ширина комплекса QRS более 0,12 с.
• Трёхфазный (rSR1) комплекс в отведениях Vi~V3 с дискордантными сегментом ST и зубцом Т.
• Широкие зубцы S в отведении V6.
ПОЛНАЯ БЛОКАДА ЛЕВОЙ НОЖКИ ПУЧКА ХИСА
Неполная блокада правой ножки пучка Хиса характеризуется комплексами типа rSR' в отведениях Vi— V3 при нормальной длине интервала QRS.
Полная блокада левой ножки пучка Хиса (рис. 12-14) наиболее часто признак органического поражения сердца. Причинами её могут быть ИБС, гипертоническая болезнь при длительном течении, пороки аортального клапана,

Рис. 12-14. Полная блокада левой ножки пучка Хиса. Пояснение в тексте.
Аритмии и блокады сердца 241
кардиомиопатии. Следует помнить, что внезапное появление блокады левой ножки пучка Хиса может быть одним из проявлений инфаркта миокарда.
ЭКГ-признаки
• Ширина QRS более 0,12 с.
• Широкие зубцы R в отведениях V5, Ve, I, aVL с дискордантными сегментом ST и зубцом Т.
• Низкоамплитудные (невысокие) зубцы R и глубокие зубцы S в отведениях II, III, aVF.
• Низкоамплитудные (маленькие, могут даже отсутствовать) зубцы R и глубокие зубцы S в отведениях Vi-V3, сегмент ST в этих отведениях может быть расположен выше изолинии.
БЛОКАДА ВЕТВЕЙ ЛЕВОЙ НОЖКИ ПУЧКА ХИСА
Левая ножка пучка Хиса имеет две ветви. Передняя ветвь, более длинная и тонкая, снабжается кровью из одного сосуда. Задняя ветвь превышает по толщине переднюю, её кровоснабжение осуществляется двумя сосудами. Это объясняет тот факт, что задняя ветвь левой ножки пучка Хиса блокируется реже передней. Причиной блокады задней ветви левой пучка Хиса, как правило, выступает выраженная ИБС. Причинами блокады передней ветви левой ножки пучка Хиса могут быть ИБС, кардиомиопатии, кальцификация аортального клапана, преходящая гиперкалиемия. Изредка блокаду передней ветви левой ножки пучка Хиса обнаруживают в норме. Блокада ветвей левой ножки пучка Хиса обычно не приводит к расширению комплекса QRS, но выражается в резком отклонении электрической оси сердца во фронтальной плоскости.
ЭКГ-признаки блокады передней ветви левой ножки пучка Хиса
• Отклонение электрической оси сердца влево (—45° и менее).
• Ширина комплексов QRS менее 0,1 с.
• Маленькие зубцы R и глубокие зубцы S в отведениях II, HI, aVF, маленькие зубцы Q в отведениях I, aVL.
ЭКГ-признаки блокады задней ветви левой ножки пучка Хиса
• Отклонение электрической оси сердца вправо (более +120°)
• Ширина комплексов QRS менее 0,10 с.
• Маленькие зубцы Q и высокие зубцы R в отведениях II, III, aVF, маленькие зубцы R в отведениях I, aVL.
КОМБИНИРОВАННЫЕ НАРУШЕНИЯ ПРОВОДИМОСТИ
Нарушения внутрижелудочковой проводимости могут быть комбинированными — в виде двухпучковой блокады. Двухпучковая блокада чаще проявляется в виде блокады правой ножки и передней ветви левой ножки пучка Хиса. Более редкое проявление двухпучковой блокады — сочетание блокады правой ножки и задней ветви левой ножки пучка Хиса. Трёхпучковая блокада — сочетание двухпучковой блокады с неполной АВ-блокадой (I или II степени). По мнению ряда исследователей, к трёхпучковой блокаде следует относить случаи перехода блокады левой ножки в блокаду правой ножки пучка Хиса и обратно (перемежающаяся блокада ножек пучка Хиса). Необходимости в лечении нет.
ВНУТРЕННИЕ БОЛЕЗНИ Глава 12
Атриовентрикулярная диссоциация
АВ-диссоциация обычно сопутствует другим нарушениям ритма сердца и не является самостоятельной патологией. Она возникает при наличии двух независимых водителей ритма сердца: предсердия активируются импульсами из синусового узла, а желудочки — из АВ-соединения или из проводящей системы желудочков. Для АВ-диссоциации характерны сливные комплексы и так называемые желудочковые захваты (как при желудочковой пароксизмальной тахикардии). АВ-диссоциация может возникать в двух ситуациях:
• при выраженной синусовой брадикардии в виде замещающего ритма из АВ-соединения (причинами могут быть ЛС — сердечные гликозиды, /3-адреноблокаторы);
• при увеличении активности нижележащего центра автоматизма (ускоренный эктопический ритм).
Число желудочковых сокращений может быть равным числу сокращений предсердий (изоритмическая АВ-диссоциация).
Лечение
Необходимо воздействие на причину, вызвавшую данное нарушение ритма сердца, — устранение брадикардии (отмена сердечных гликозидов, /3-адреноблокаторов или назначение л-холиноблокаторов), подавление эктопического ритма с помощью антиаритмических ЛС.
Желудочковая экстрасистолия
При желудочковой экстрасистолии эктопический очаг автоматизма возникает в ткани желудочков. Желудочковая экстрасистола обычно имеет следующие признаки (рис. 12-15):
• Преждевременность возникновения.
• Отсутствие зубца Р перед комплексом QRS.
• Уширение желудочковых комплексов более 0,12 с.
• Дискордантность сегмента ST и зубца Т (направлены противоположно от основного зубца комплекса QRS).
• После желудочковой экстрасистолы следует полная компенсаторная пауза (сумма интервалов от синусового комплекса до экстрасистолы и от экстрасистолы до следующего синусового комплекса равна удвоенному интервалу R—R) в результате ретроградной разрядки экстрасистолическим импульсом синусового узла. Иногда желудочковые экстрасистолы могут быть интерполированными, т.е. вставленными между двумя синусовыми комплексами QRS без компенсаторной паузы (разрядки синусового узла не происходит). Скрытое ретроградное проведение интерполированной экстрасистолы в АВ-соединение вызывает удлинение интервала P—R последующего синусового комплекса.
Классификация
Желудочковые экстрасистолы могут быть монотопными, или мономорф-ными (характеризуются одинаковыми по форме комплексами QRS и равны
Аритмии и блокады сердца 243

Рис. 12-15. Желудочковые экстрасистолы (указаны стрелками).
ми интервалами сцепления), и политопными, или полиморфными (характеризуются разными по форме комплексами QRS и неодинаковыми интервалами сцепления). Кроме того, они могут быть ранними (феномен «R на Г» — наслоение эктопического желудочкового комплекса на зубец Т предыдущего комплекса) и поздними. Имеются особые названия желудочковых экстрасистол: бигеминия — появление экстрасистолы после каждого синусового комплекса, тригеминия — после каждых двух синусовых комплексов, квадригеминия — после каждых трёх синусовых комплексов (общий термин для чередования синусовых комплексов и экстрасистол — аллоритмия). Парными экстрасистолы считаются при наличии двух, залповыми — трёх-пяти следующих друг за другом желудочковых комплексов.
Этиология и патогенез
Причины желудочковых экстрасистол перечислены в табл. 12-10. Возможными этиологическими факторами считают рефлекторные влияния при заболеваниях других органов. Однако у 60% людей без признаков сердечного заболевания при суточном мониторировании ЭКГ выявляют желудочковые экстрасистолы. В механизме возникновения экстрасистол имеют значение появление волн re-entry в миокарде желудочков, а также аномальный автоматизм.
9-3014
244 ВНУТРЕННИЕ БОЛЕЗНИ Глава 12
Клиническая картина
Больные при наличии желудочковых экстрасистол обычно предъявляют жалобы на «перебои» в работе сердца, ощущение «провала», замирания сердца, иногда на головокружение. Последний симптом связан со значительным снижением сердечного выброса (ударного объёма) левого желудочка во время преждевременного сокращения.
Лечение
Лечения требуют желудочковые экстрасистолы, сопровождающиеся выраженными симптомами. Во многом лечение экстрасистолии зависит от заболевания, на фоне которого она появляется. По возможности необходимо воздействовать на причину, вызвавшую экстрасистолию (см. табл. 12-10). Для оценки необходимости назначения антиаритмических ЛС при желудочковых экстрасистолах можно использовать градацию экстрасистол по Лауну. При высоком классе экстрасистолии антиаритмические средства необходимы (табл. 12-11).
Таблица 12-11. Классификация желудочковых экстрасистол по Лауну на основании суточного мониторирования ЭКГ
| Класс | Желудочковые экстрасистолы |
| Отсутствие | |
| I | Менее 30 в час |
| II | Более 30 в час |
| IIIA | Многофокусные |
| ШВ | Бигеминия |
| IVA | Парные |
| IVВ | «Пробежки» (залпы) желудочковой тахикардии |
| V | Ранние, «R на Т» |
Для лечения этого вида экстрасистол можно применять /3-адреноблокаторы, амиодарон, пропафенон (см. табл. 12-7). Антиаритмическое лечение считают эффективным при уменьшении их общего количества на 70—80% по данным
Таблица 12-10. Причины желудочковых экстрасистол
_ Сердечные _
ИБС
Хроническая сердечная недостаточность Гипертоническая болезнь Миокардиты
Пролапс митрального клапана
Внутрисердечные (катетер, электрод) _
_ Несердечные _
Тиреотоксикоз
Токсические воздействия (алкоголь, кофеин, никотин)
Лекарства (сердечные гликозиды, адреномиметики, антиаритмические ЛС)
Катехоламины
Гипокалиемия
Ацидоз
Аритмии и блокады сердца 245
контрольного (повторного) суточного мониторирования ЭКГ. При инфаркте миокарда для купирования экстрасистол применяют лидокаин, новокаинамид (см. раздел «Инфаркт миокарда» в главе 2 «Ишемическая болезнь сердца»). При отсутствии сердечного заболевания и субъективных признаков лечение желудочковых экстрасистол не проводят.
Ускоренный идиовентрикулярный ритм
Наличие трёх и более желудочковых комплексов с частотой 50—100 в минуту расценивают как ускоренный идиовентрикулярный ритм (рис. 12-16).

Рис. 12-16. Эпизоды ускоренного идиовентрикулярного ритма с частотой около 100 в минуту. Скорость записи ЭКГ 25 мм/с.
Обычно он возникает при инфаркте миокарда, протекает бессимптомно и не требует вмешательства.
Желудочковая парасистолия
Желудочковая парасистолия характеризуется наличием двух конкурирующих ритмов, проводящихся из синусового узла и возникающих в желудочках. Она характеризуется тремя признаками: неодинаковым интервалом сцепления с синусовыми комплексами, периодичностью возникновения парасистол (кратность наименьшего расстояния между парасистолами) и сливными (синусовый + парасистолический) комплексами. Жалобы аналогичны таковым при желудочковой экстрасистолии. Обычно желудочковая парасистолия рефрактерна к лечению. Тем не менее у нелеченых больных без серьёзных заболеваний сердца прогноз обычно благоприятный.
Пароксизмальная желудочковая тахикардия
Наличие пяти и более желудочковых экстрасистол, следующих подряд одна за другой с частотой 100 в минуту и более (обычно 140—220), расценивают как пароксизмальную желудочковую тахикардию. Она может быть неустойчивой (длительностью менее 30 с) и устойчивой. Желудочковая тахикардия характеризуется следующими признаками (рис. 12-17):
ВНУТРЕННИЕ БОЛЕЗНИ Глава 12

Рис. 12-17. Желудочковая тахикардия с частотой 150 в минуту. Начало и конец пароксизма указаны стрелками. Зафиксировано при суточном мониторировании ЭКГ (скорость записи 25 мм/с, последовательная запись ЭКГ).
Date: 2016-05-25; view: 678; Нарушение авторских прав; Помощь в написании работы --> СЮДА... |