
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Електрогастрограма тонкої та товстої кишок
Головні позиції, на яких (відносно кишок) розташовують поверхневі електроди (або приссавні електроди при мукозному зчитуванні) дляреєстрації ЕГГ тонкої і товстої кишок, наведено на рис. 10. При деяких хірургічних операціях можна також використовувати імплантовані електроди. Так, за кордоном після операції жовчного міхура використовували інвазивне зчитування ЕГГ товстої кишки (було імплантовано 3 — 6 покритих тефлоном електродів з нержавійної сталі).

Рис. 10. Головні позиції поверхневих електродів при зчитуванні ЕГГ тонкої (а) та товстої (б) кишок
Приклади електричної активності (ЕГГ) товстої кишки людини (висхідна кишка (а), поперечна кишка (б), спадна кишка (в), сигмоподібна кишка (г)) ілюструє рис.11.
Зовнішній вигляд ЕГГ нагадує ЕЕГ, тому і в цьому випадку (сенс проводити аналіз у спектральній області Фур’є.

Рис. 11. Приклади електричної активності (ЕГГ) висхідної (а),
поперечної (б), спадної (в) та сигмоподібної кишок (г).
4. АНАЛІЗ ЕГГ У ЧАСТОТНІЙ ОБЛАСТІ
Форми ЕГГ для різних ділянок тракту травлення, різних періодів (ніч, день, до або після приймання їжі), різних способів зчитування, різних станів тракту (норма, патологія, хвороба) є дуже різними. Такими ж різноманітними будуть і відповідні спектри ЕГГ [6, 8].
На практиці звичайно для даного типу сигналу обирають еталон (норму), частотну характеристику якого і порівнюють з її варіаціями при зміні умов роботи тракту травлення. Між цими еталонами і еталонами відхилень у частотній області намагаються знайти кореляцію з відповідними хворобами тракту травлення (при різних рН і температурі страви).
На рис. 12 наведено нормальні спектри потужності ЕГГ, знятої для різних ділянок товстої кишки:
а) висхідної;
б) поперечної;
в) спадної;
г) сигмоподібної.
Сигнали, графіки яких наведено на рис. 4.15, були дискретизовані (частота дискретизації fд= 5 Гц), фільтровані (ФНЧ з граничною частотою 0,5 Гц) і перетворені дискретним перетворенням Фур'є у спектри (частотна похибка становила 0,293 циклу за хвилину). Аналогічні операції були проведені для визначення спектра потужності. Для цього був використаний масив з 512 відліків (з ФНЧ з граничною частотою 1 Гц). На рис. 12 максимальна транс форманта (крайня ліворуч) показує положення основної частоти ЕГГ, яка виникає під впливом дихання.

Рис. 12. Нормований спектр Фур'є потужності ЕГГ висхідної (а), поперечної (б), спадної (в) та сигмоподібної (г) кишок. Частоту f по осях наведено в сотих долях Герц.
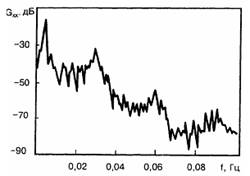
Рис. 13. Спектр потужності ЕГГ (у децибелах)
При підвищенні частоти дії органів травлення (тахигастрія) на спектрі потужності ЕГГ (після фільтрації ФНЧ з граничною частотою 0,5 Гц) виникає другий максимум (який звичайно перевищує перший — дихальний — максимум).
Для діагностики велике значення має порівняння спектрів потужності ЕГГ до приймання їжі (рис.14) та після приймання (рис.15).
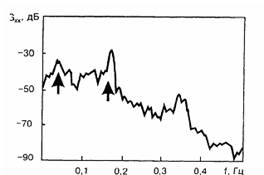
Рис. 14. Тахигастрія на спектрі потужності ЕГГ

Рис. 15. Спектр потужності ЕГГ після приймання їжі
Найбільш наочним є зображення змін у часі спектра потужності ЕГГ. Два приклади спектра потужності ЕГГ наведено па рис. 16, а, б для здорової людини і діабетика.
Іноді з графіків ЕГГ, які одночасно реєструють у різних місцях тракту або в одному місці, але різними способами (транскутанний і мукозний), обчислюють автокореляційні функції. З форми Кмм(т) — автокореляційної функції мукозної ЕГГ, Итт(т) — автокореляційної функції транскутанної ЕГГ або Кмт(т) — взаємнокореляційної функції обох ЕГГ па базі відомого рівняння (перетворення Вінера-Хінчина) оцінюють відповідні спектральні густини потужності, які є теж корельованими з нормами і патологіями ділянок тракту травлення).

Рис. 16. Спектр потужності ЕГГ у стані спокою (в інтервалі між
прийманнями їжі)

Рис. 17. Спектр потужності суб'єкта з підвищеною активністю ЕГГ
після приймання їжі (а) та без суттєвих змін (б)
На рис. 16 і 17 дві сусідні точки осі часу взаємно посунуті на 5 хвилин.
5. МАПУВАННЯ БІОПОТЕНЦІАЛІВ НА ЧЕРЕВНІЙ СТІНЦІ
По аналогії до мапування серцевих ізопотепціалів грудей у Московському інституті гастроентерології була проведена експериментальна еревірка мультиелектродного пристрою (рис. 4.22), який дозволяє зчитувати опотенціали на черевній стінці. За допомогою різних телескопічних еханізмів (спеціальної конструкції) забезпечено надійний електричний онтакт великої кількості електродів не тільки для пацієнтів різної омплекції, але й при коливанні черевної стінки і при диханні. До того ж, окремі електроди можна індивідуально відхиляти від нормалі на ±15°, а висоту електродів (відносно умовної діагоналі) регулювати в межах 200 мм.
Сигнали з 24 електродів програмно перемикають на входи шести біопідсилювачів (в кожному такому підсилювачі є три активні фільтри).

Рис. 18. Пристрій для зчитування біопотенціалів ЕГГ черевної стінки
Частотна смуга фільтрів для шлунка становить від 0,04 до 0,06 Гц, для тонкої кишки — від 0,1 до 0,3 Гц, для товстої кишки — від 0,015 до 0,03 Гц.
Нерівномірність АЧХ у смузі сигналу ±1 дБ, крутизна переходу від прозорості до загасання дорівнює 40 дБ/октаву. Динамічний діапазон — не менший 800.
8. ФОНОЕНТЕРОГРАФІЯ
Під фоноентерографією розуміють графічну реєстрацію тукових сигналів (або шумів) при роботі тракту травлення, її проводять звичайно 7 разів на протязі 24 годин:
1) на голодний шлунок (між 7 та 9 годинами);
2) після сніданку (між 9 та 11 годинами);
3) перед обідом (між 11 та 13,5 годинами);
4) після обіду (між 13,5 та 16,5 годинами);
5) перед вечерею (між 16,5 та 18 годинами);
6) після вечері (між 18 та 20 годинами);
7) перед сном (між 20 та 22 годинами).
Тривалість кожної реєстрації становить близько 20 хвилин.
Отримані фоноентерограми (ФЕГ) оцінюють якісно. Звукові сигнали спочатку класифікують за інтенсивністю (визначають максимальні амплітуди біосигналів) і далі за основним ритмом (частотою повторення звукових сигналів). За звуковий імпульс вважають відхилення сигналу від нульового рівня до його повернення до початкового рівня. Розрізняють імпульси з одним зубцем, двома зубцями і складні.
При грубій класифікації розрізняють три базові тини ФЕГ: нормоакустичний, гіпоакустичний та гіперакустичний.
Фоноентерографічний сигнал звичайно займає частотну смугу від 200 до 2500 Гц.
За деякими експериментальними даними зміна характеру ФЕГ відповідає порушенню рухової активності при непрохідності кишок, запаленні підчеревнини (peritonitis) та запаленні тонкої кишки (enteritis).
Звичайно ФЕГ використовують як один із сигналів гастроентерологічної поліграфії, коли одночасно реєструють ряд ЕГГ-сигналів, а також ЕМГ черевних м'язів.
Приладом для дослідження системи травлення являються:
Гастродуоденоскоп універсальний з торцевою оптикою Пучок МТ-11.
Гастродуоденоскоп універсальний з торцевою оптикою Пучок МТ-11 призначений для діагностичного обстеження стравоходу, шлунка і дванадцятипалої кишки, фотографування ділянок, що оглядаються, і проведення ендоскопічних втручань (біопсія, поліпектомія, коагуляція, видалення сторонніх тіл і ін.).
Область застосування — медицина (гастроскопічні кабінети лікарень і поліклінік).
Основні параметри гастродуоденоскопа Пучок МТ-11 зазначені в таблиці 1.
| Параметр | Значення |
| Діаметр робочої частини, мм | 12,6 |
| Діаметр дистального кінця, мм | 12,3 |
| Робоча довжина, мм | |
| Загальна довжина, мм | |
| Довжина освітлювального шланга, мм | |
| Кут вигину дистального кінця в напрямках нагору, вниз, вліво, вправо | 160˚ |
| Діаметр каналу для інструмента, мм | 2,8 |
| Діапазон робочих відстаней, мм | 5 – 100 |
| Розрахункова робоча відстань, мм | |
| Кутове поле гастродуоденоскопа в просторі предметів 9 | 90° |
| Лінійне поле в площині об'єкта на робочій відстані 11 мм | |
| Зображення об'єкта | пряме |
| Напрямок спостереження | 0° |
| Здатність, що дозволяє, на об'єкті на робочій відстані - 11 мм, не менш | |
| Довжина твердої частини дистального кінця, мм 2 | |
| Припустимий радіус вигину робочої некерованої частин приладу, мм, не менш | |
| Подача води для очищення об'єктива | від шприца |
| Подача повітря в досліджувану порожнину – автоматична від освітлювача МТ-225: | |
| тиск повітря на виході освітлювача, Па (кгс/см2), не менш | 2,5*104(0,3) |
| витрата повітря, л/хв, не менше | |
| Відсмоктування слизу | через окремий вихід з підключенням аспіратора |
| Джерело світла | газорозрядна ксенонова лампа ДКсШ-200-2 |
| Джерело живлення | мережа змінного |
| Споживана потужність, кВт, не більш 0 | струму напругою |
| Фотографування — за допомогою фотоапарата «Сюрприз МТ-1»: | (220±22) В частотою |
| ширина плівки, мм | (50±0,5) Гц |
| формат кадру, мм | 0,5 |
| витримки затвора | |
| число кадрів на одну зарядку плівки 6 | 18x24 |
| Об’єктиви: | від 1 до 1/1000 с, «В» (витримка від руки) і тривала |
| „Індустар-50С” (фокус – нескінченність): | |
| Фокусна відстань, мм | |
| Відносний отвір | 1:07 |
| „Мир-25С” (фокус – нескінченність): | |
| Фокусна відстань, мм | |
| Відносний отвір | 01:03,5 |
| Габаритні розміри, мм: | |
| гастродуоденоскопа | 500х1700х90 |
| освітлювача МТ-225 | 80х400х360 |
| Маса, кг: | |
| гастродуоденоскопа | 1,5 |
| освітлювача |
8.1 Склад гастродуоденоскопа
До складу гастродуоденоскопа Пучок МТ-11 входять наступні основні вузли: гастродуоденоскоп, наглазник, мундштук, шприц, комплект медичного інструменту, освітлювач МТ-225, фотоапарат «Сюрприз МТ-1» з комплектом приналежностей.
8.2 Пристрій і робота гастродуоденоскопа
Гастродуоденоскоп по функціональному і конструктивному рішенню можна розділити на наступні частини: гнучку керовану частину 1 (рис. 19,20), гнучку некеровану частину 2, апроксимальну частину 3 і універсальний шнур 4.
Гнучка керована частина 1 складається з дистальної голівки 5 і шарнірної частини 6. На передньому торці дистальної голівки розташована фронтальна лінза 7 (рис. 20) об'єктива, розсіювальні лінзи 8 світловодів, вихідний отвір інструментального каналу 9 і розпилювач 10 води і повітря.
Інструментальний канал 9 служить для подачі інструмента в досліджувану порожнину і для аспірації. Через розпилювач 10, що має вузьку спрямовану щілину, подається в досліджувану порожнину повітря або вода для змиву слизу з об'єктива. Шарнірна частина 6 забезпечує можливість відхилення дистальної голівки на необхідні кути в двох взаємно перпендикулярних напрямках. Некерована частина (гнучкий тубус) 2 має оцифровку, що дозволяє судити про глибину введення приладу. У проксимальній частині 3 розташовані рукоятки 11 (рис. 19, 20) керування вигином дистальної голівки, клапан 12 подачі повітря, клапан 13 відсоса, штуцер 14 для приєднання шприца з водою, клапан 15 (рис.20) інструментальні канали, окуляр 16 (рис.19. 20).
Рукоятки 11 служать для відхилення дистальної голівки в потрібному напрямку.
Для фіксації положення дистальної голівки в просторі служать рукоятки гальмування 17 (рис. 4.23). При обертанні їх у напрямку стрілок відбувається загальмування, у протилежному напрямку — розгальмовування.
Для подачі повітря варто закрити отвір кнопки клапана 12 (рис. 19, 20) пальцем.

Рис. 19 – Зовнішній вигляд ендоскопа з освітлювачем

Рис. 20 – Зовнішній вигляд ендоскопа
Для відсосу варто закрити отвір кнопки клапана 13 пальцем і натиснути кнопку; при цьому трубка, що йде від аспіратора, повинна бути підключена до штуцера 18 (рис. 20).
Подача води в досліджувану порожнину здійснюється вручну від шприца, що за допомогою шланга приєднується до штуцера 14.
Інструмент вводиться в досліджувану порожнину через клапан 15. При вийнятому з каналу інструменті клапан варто закрити гумовим ковпачком 19.
Універсальний шнур 4 (рис. 19, 20) служить для приєднання гастродуоденоскопа за допомогою роз’єму 20 до освітлювача 21 (рис. 19).
Через універсальний шнур 4 від освітлювача передається світло і повітря від компресора (знаходиться в корпусі освітлювача).
Через окуляр 16 (рис. 4.24) з наглазником 22 здійснюється спостереження об'єкта дослідження. Діапазон обертання діоптрійного кільця окуляра забезпечує можливість роботи з приладом людей з аметропією в діапазоні від мінус 5 до +5 діоптрій.
Експонування плівки при роботі з лампою освітлювача в режимі «Спалах» здійснюється за допомогою синхроконтакту, вставленого у відповідні гнізда освітлювача і фотоапарата (відповідні вказівки в інструкції з експлуатації освітлювача МТ-225 і в паспорті фотоапарата «Сюрприз МТ-1»).
8.3 Підготовка до роботи і робота з гастродуоденоскопом
8.1. Для роботи з гастродуоденоскопом допускаються особи, що
вивчили прилад по прикладеним до нього інструкціям, що мають досвід
роботи з ендоскопічною технікою.
8.2. Перед використанням приладу варто оглянути його відповідно до
приведеної нижче методики. При найменшій підозрі на якесь відхилення від
нормального стану приладу не слід користуватися ним.
8.3. Методика огляду:
8.3.1. Огляньте робочу (що вводиться) частина приладу, а також проведіть по всій її довжині кінчиками пальців: немає чи яких-небудь ум'ятин, здуттів або інших нерівностей, не властивих нормальному станові приладу.
УВАГА! При проведенні огляду не вдаряйте дистальним кінцем об тверді предмети, не згинайте частину приладу, що вводиться різко, а також на кут менш 70°, не згинайте і не скручуйте шарнірну частину руками.
8.3.2. Повільно керуючи рукоятками вигину дистального кінця в кожнім напрямку до гранично можливого кута і назад, переконаєтеся в тім, що частина, що згинається, працює плавно, без скрежету. Одночасно оглянете при вигині зовнішню поверхню: чи не з'являються які-небудь дефекти.
8.3.3. Установіть перехідник універсального шнура у відповідне гніздо освітлювача.
8.3.4. Увімкніть освітлювач у мережу, користуючись вказівками опису й інструкції з експлуатації освітлювача, і переконаєтеся в нормальному запалюванні лампи і проходженні світла через прибої (спостерігається рівномірно освітлена пляма на білому папері, розміщеному приблизно на відстані 15 мм від торця дистального кінця).
8.3.5. Закрийте отвір у кнопці клапана 12 (рис.4.24) пальцем і переконаєтеся, що з розпилювача 10 виходить повітря.
8.3.6. Приєднаєте до штуцера 14 за допомогою шланга шприц з водою і переконаєтеся, що вода від шприца подається через розпилювач на об'єктив.
УВАГА! Користуйтеся тільки чистою водою.
8.3.7. Занурте дистальний кінець у судину з водою на 6–7 см; закрийте пальцем отвір у кнопці клапана 13 і натисніть кнопку; при цьому зі штуцера 18 повинна йти вода, що відсмоктується із ємності. Відпустите кнопку і переконаєтеся, що кнопка повертається в первісне положення і що відсмоктування припиняється.
8.3.8. Введіть в інструментальний канал біопсійні щипці, проведіть ними по всьому каналі до виходу з нього і переконаєтеся в їхньому плавному проході.
8.3.9. Переконаєтеся, що об'єкт, розташований приблизно на відстані 10–20 мм, чітко видний в окуляр (діоптрійне кільце окуляра обертайте до одержання різкого зображення об'єкта).
8.3.10. Зробіть дезінфекцію частини приладу, що вводиться, (див. п. 8.3.19 даного опису).
8.3.11. Уставте пацієнтові загубник і введіть гастродуоденоскоп при постійному спостереженні в окуляр. Освітлення відрегулюйте за допомогою рукоятки освітлювача. Подавайте повітря, для спостереження стінок використовуйте повільний вигин дистального кінця, користуйтеся кнопкою відсосу слизу, подачею води від шприца для змиву слизу з об'єктива й освітлювальних лінз, усувайте крапельки води з лінз за допомогою подачі повітря й ін.
8.3.12. При необхідності зробіть фотографування відповідно до вказівок інструкцій з експлуатації фотоапарата й освітлювача.
УВАГА! 1. Не загинайте дистальний кінець на 160° у стравоході та в дуоденальній цибулині, тому що це може серйозно поранити пацієнта і нанести шкоду приладові.
2. Якщо механізм вигину дистального кінця перестає діяти або якщо ви відчуєте яку-небудь несправність у роботі приладу, негайно припините дослідження, установите рукоятки керування вигином дистального кінця в середнє положення; при цьому рукоятки гальмування 17 (рис. 19) повинні бути в положенні проти стрілки. Обережно витягайте гастродуоденоскоп при спостереженні в окуляр.
5.3.13. Інструмент вводити в канал із закритими чашками. Якщо щипці зустрічають опір, не намагайтеся них проштовхувати, а зменшите кут вигину і просувайте їх доти, доки в полі зору не з'явиться кінчик щипців. Потім, згинаючи дистальний кінець, знайдіть досліджуваний об'єкт і зробіть ендоскопічну операцію.
При роботі з медичним інструментом додержуйтеся вказівок, що містяться в паспортах і інструкціях з експлуатації інструмента й у паспорті комплекту поставки для приєднання електрохірургічного інструмента і електрохірургічного блоку.
8.3.14. Витягайте щипці з приладу повільно і з закритими чашками.
8.3.15. Виводите гастродуоденоскоп при постійному спостереженні через окуляр.
8.3.16. Вийміть з рота пацієнта загубник.
8.3.17. Виключите освітлювач і відключіть його від мережі.
8.3.18. Від’єднайте прилад від освітлювача.
8.3.19. Вимийте робочу частину гастродуоденоскопа теплою водою з нейтральним милом; прочистіть інструментальний канал йоржем, для чогозніміть клапан інструментального каналу (відвернувши його проти годинникової стрілки);промийте інструментальний канал і клапан розчином нейтрального мила і чистою водою, а потім 70% спиртом; просушіть інструментальний канал і клапан. Вимийте ще раз робочу частину приладу теплою водою з нейтральним милом; витріть прилад насухо і протріть його тампоном, змоченим 70% спиртом. Наверніть клапан на інструментальний канал.
9. Технічне обслуговування
Гастродуоденоскоп Пучок МТ-11 вимагає дбайливого і вмілого використання. Поштовхи, кидки, прикладання зайвих зусиль, вигин робочої частини приладу на радіус менш 70 мм, швидке обертання рукояток вигину дистального кінця, вигин шарнірної частини дистального кінця вручну, збереження в приміщеннях з підвищеною в порівнянні з зазначеними в дійсному технічному описі температурою і вологістю можуть привести до розладу або виходу з ладу оптичної системи і механізмів гастродуоденоскопа.
Необхідно оберігати зовнішні поверхні оптичних деталей від забруднення і руйнувань.
Необхідно робити ретельне очищення інструментального каналу і дезінфекцію приладу.
Усі частини гастродуоденоскопа поставляються підприємством-виготовлювачем відрегульованими і перевіреними.
Забороняється в процесі експлуатації робити який-небудь ремонт, регулювання, заміну частин, крім усунення зазначених несправностей.
Іншим приладом для дослідження системи травлення являється:
10. Ендоскоп гнучкий медичний ГД-Б-ВО-3 ЛОМО.
Гастродуоденоскопи ГД-Б-ВО-3 ЛОМО, ГД-Б-ВО-4 призначені для діагностичного дослідження органів верхнього відділу шлунково-кишкового тракту; колоноскоп КС-Б-ВО-2 ЛОМО призначений для діагностичного дослідження лівих відділів товстої кишки, колоноскоп КУ-Б-ВО-2 ЛОМО — для діагностичного дослідження всієї товстої кишки.
Область застосування — медицина (ендоскопічні відділення лікарень і клінік, ендоскопічні кабінети поліклінік).
Гнучкі медичні ендоскопи (надалі — ендоскоп) виготовляються для роботи в умовах УХЛ 4.2 за ДСТ 15150—69, робоча частина ендоскопів — для роботи в умовах У6 за ДСТ 20790—82.
Ендоскоп не можна експлуатувати в приміщеннях, що підключаються до електричних мереж житлових будинків.
10.1 Основні параметри ендоскопів.
10.2. Освітлення вхідного торця освітлювального джгута ендоскопа і подача повітря (і води через ендоскопи ГД-Б-ВО-4 ЛОМО, КС-Б-ВО-2ЛОМО, КУ-Б-ВО-2ЛОМО) у досліджувану порожнину здійснюється від галогенного освітлювача ОГ-ВО-1 (надалі – освітлювач).
10.3. Джерело світла в освітлювачі — лампа накалювання КГИ12-100 з галогенним циклом.
10.4. Харчування освітлювача здійснюється від мережі перемінного струму напругою (220±22) В, частотою (50±1) Гц.
10.5. Споживана потужність — не більш 150 ВА.
10.6. Подача води в досліджувану порожнину для змиву фронтальної лінзи об'єктива через ендоскоп ГД-Б-ВО-3 ЛОМО здійснюється від шприца, через ендоскопи ГД-Б-ВО-4 ЛОМО, КС-Б-ВО-2 ЛОМО, КУ-Б-ВО-2 ЛОМО – автоматично від освітлювача і від шприца.
10.7. Відсмоктування вмісту досліджуваної порожнини здійснюється через канал для інструмента ендоскопа при приєднанні до нього хірургічного насоса.
10.8. Маса: ендоскопа (без комплекту) —не більше 1,5 кг; освітлювача — не більш 11,5 кг.
10.2 Будова і робота ендоскопа
Гастродуоденоскоп і колоноскоп — гнучкі медичні ендоскопи з волоконною оптикою, у яких світло від джерела передається в досліджувану порожнину за допомогою волоконно-оптичного кабелю, а зображення досліджуваної ділянки порожнини по гнучкому регулярному волоконно-оптичному джгуті передається для спостереження.
По функціональному призначенню і конструктивному рішенню ендоскоп 1 (рис. 21) можна розділити на наступні частини: робочу частину 1 (рис. 22), що складається з керованого гнучкого дистального кінця 2 і некерований гнучкий тубуси 3; проксимальну частину 4 і шланг 5.
У торцевій частині дистального кінця 2 розташовані фронтальна лінза 6 об'єктива, освітлювальні лінзи 7, вихідний отвір каналу 8 для інструмента та омивач 9.
Дистальний кінець 2 може бути відхилений на необхідні для дослідження кути в двох взаємно перпендикулярних напрямках («униз» і «вправо - вліво»). Відхилення дистального кінця здійснюється рукоятками 10 і 11. Рукоятка 10 призначена для відхилення дистального кінця в напрямках «вгору-вниз» і має гравірування «в» і «н» з відповідними вказівними стрілками, рукоятка 11– для відхилення дистального кінця в напрямках «вправо - вліво» і має гравірування «п» і «л» і вказівні стрілки.

Рис. 21 – Зовнішній вигляд ендоскопа з освітлювачем

Рис. 22 – Зовнішній вигляд ендоскопа
Дистальний кінець 2 може бути зафіксований у кожному з необхідних для спостереження положень за допомогою рукояток 12 і 13, на яких нанесені стрілки, що вказують напрямок обертання рукояток для одержання Дистальний кінець 2 може бути зафіксований у кожному з необхідних для спостереження положень за допомогою рукояток 12 і 13, на яких нанесені стрілки, що вказують напрямок обертання рукояток для одержання фіксованого положення дистального кінця, а також знак «т» («гальмо»).
Рукоятка 12 призначена для фіксації дистального кінця у вигнутому положенні в напрямках «униз», рукоятка 13 — у напрямках «вправо – вліво».
Гнучкий тубус 3 має шкалу з поділками, нанесених через кожні 10 см, починаючи з відмітки 20 см від торця дистального кінця. Шкала дозволяє контролювати глибину введення робочої частини ендоскопа в досліджувану порожнину.
Канал 8 призначений для введення гнучкого медичного інструмента біопсійних щипців 2 (рис.21), щітки 3 для очищення каналу для інструмента, цитологічного йоржу 4, катетера 5) у досліджувану порожнину, а також для відсмоктування (аспірації) вмісту порожнини. Інструмент 2–5 вводиться в канал 8 (рис.22) через клапан 6 (рис. 4.26).
Для відсмоктування вмісту порожнини до штуцера 14 (рис.22) повинний бути приєднаний шланг вакуумного насосу (хірургічний вакуумний насос ОХ-10 або іншої з аналогічними параметрами; у комплект ендоскопа вакуумний насос не входить) і натиснутий клапан 15.
Подача води в досліджувану порожнину і для очищення фронтальної лінзи 6 об'єктива здійснюється від шприца 7 (рис.21), що приєднується до штуцера 16 (рис.22) за допомогою шланга 8 (рис.21). При натисканні на поршень шприца вода подається на лінзу об'єктива через омивач 9 (рис.22).
Для подачі повітря в досліджувану порожнину отвір у клапані 17 повинен бути щільно закритий пальцем, а для подачі води (у ендоскопах ГД-Б-ВО-4 ЛОМО, КС-Б-ВО-2 ЛОМО, КУ-Б-ВО-2 ЛОМО) - клапан 17 натиснути до упора.
На клапані подачі води і повітря 17 і клапані відсосу 15 нанесені відповідно синє і червоне кільця.
Через окуляр 18 здійснюється спостереження зображення досліджуваного об'єкта. Діапазон обертання діоптрійного кільця 19
забезпечує можливість роботи з ендоскопом людей з аметропією в діапазоні від мінус 5 до + 5 діоптрій.
За допомогою роз’єму 20 шланг 5 ендоскопа приєднується до роз’єму 9 (рис.21) освітлювача 10. Світло від джерела світла через волоконний кабель, що проходить у шлангу 5 (рис.22) і далі в проксимальній і робочій частинах ендоскопа, передається в досліджувану порожнину через дві освітлювальні лінзи 7. По спеціальному каналу, що також проходить у шлангу 5 і далі в ендоскопі, здійснюється подача повітря.
У ендоскопах ГД-Б-ВО-4 ЛОМО, КС-Б-ВО-2 ЛОМО, КУ-Б-ВО-2 ЛОМО вода в досліджувану порожнину подається за допомогою мікрокомпресора освітлювача з банки 11 (рис.21), шланг якої приєднується до роз’єму 21 (рис.22), через спеціальний канал, що також проходить у шлангу 5 і далі в ендоскопі.
Роз’єм 22 призначений для приєднання захисного кабелю 12 (рис.21) при роботі з електрохірургічним інструментом (у комплект ендоскопа не входить).
Колодка 13 і перехідник 14 встановлюються відповідно до вказівок, приведеним в паспорті комплекту приналежностей для приєднання електрохірургічного інструмента і ендоскопа до апарата для високочастотної електрохірургії.
Мандрен 15 призначений для очищення щілини омивача 9 (рис.22) від забруднень.
Освітленість досліджуваного об'єкта регулюється діафрагмою за допомогою рукоятки 16 (рис.21) освітлювача 10.
Мундштук 17 уставляється пацієнтові між зубами перед уведенням гастродуоденоскопа.
Насадка 18 установлюється на окуляр ендоскопа для забезпечення зручності спостереження при дослідженні, а також його установка є обов'язковою умовою при роботі з електрохірургічним інструментом.
Кільце 20 є запасним для заміни зношеного кільця в клапані 17 (рис. 22) подачі води і повітря в ендоскопах ГД-Б-ВО-4 ЛОМО, КС-Б-ВО-2 ЛОМО, КУ-Б-ВО-2 ЛОМО.
Кришка 21 (рис.21), заглушка 22 і ковпачок 23 призначені для надягання відповідно на дистальний кінець 2 (рис.22) гастродуоденоскопа, на окуляр 18 і роз’єм 20 шланга 5 при збереженні або транспортуванні ендоскопа.
Кільце 24 є запасним для заміни зношеного кільця на шлангу банки 11.
10.3 Техніка безпеки
При роботі з ендоскопом (з комплектом приналежностей) джерелом небезпеки є електричний струм.
Вказівки мір безпеки при роботі з освітлювачем ОГ-ВО 1 приведені в його паспорті.
Міри безпеки при проведенні електрохірургічних операцій зазначені в паспорті комплекту приналежностей для під’єднання електрохірургічного інструмента і ендоскопа до апарату для високочастотної електрохірургії ЕН-57М, а також в інструкції з застосування електрохірургічного інструменту (входить в комплект інструмента).
10.4 Підготовка до роботи
Ендоскопічне дослідження повинне виконувати лікар, що має досвід роботи з ендоскопічною технікою або пройшовши спеціальний курс підготовки й освоївши методики гастроентерології і детально ознайомився з експлуатаційною документацією ендоскопа і комплектом приналежностей.
Щораз перед роботою варто уважно оглянути і перевірити ендоскоп відповідно до приведеного нижче методиці. При найменшій підозрі на яку-небудь несправність або відхиленні від нормального функціонування користуватися ендоскопом не варто.
УВАГА! При перевірці ендоскопа і роботі з ним необхідно пам'ятати наступне:
1) не можна вдаряти дистальним кінцем об тверді предмети;
2) не можна різко згинати гнучкий тубус, а також допускати його вигин радіусом менш 70 мм;
3) не можна згинати дистальний кінець руками;
4) перш, ніж згинати дистальний кінець за допомогою рукояток керування, варто відключити гальма рукояток.
10.5 Робота з ендоскопом
10.5.1. Дослідження за допомогою ендоскопів варто робити, керуючись відповідними інструкціями МОЗ.
10.5.2. Перед введенням гастродуоденоскопа пацієнтові необхідно вставити між зубами мундштук.
Потім обережно, постійно спостерігаючи в окуляр, вводити гастродуоденоскоп через мундштук у досліджувану порожнину.
10.5.3. Перед введенням колоноскопа на його дистальний кінець навернути ковпачок; дистальний кінець рекомендується змазати рослинною олією (наприклад, касторовою, персиковою, маслиновою) і обережно, постійно спостерігаючи в окуляр, уводити колоноскоп у досліджувану порожнину і робити її огляд.
УВАГА! Якщо в процесі дослідження виявиться яка-небудь несправність ендоскопа, варто негайно припинити дослідження, установити рукоятки керування дистальним кінцем у середнє положення (прямій дистальний кінець) і, спостерігаючи в окуляр, обережно витягти робочу частину ендоскопа.
10.5.4. Перед установкою клапана каналу для інструмента на ендоскоп варто змазати його гліцерином.
10.5.5. При роботі з гнучким медичним інструментом варто дотримувати вказівки, що містяться в паспортах і інструкціях з експлуатації інструмента й у паспорті комплекту поставки для приєднання електрохірургічного інструмента та ендоскопа до апарата для високочастотної електрохірургії ЕП-57М.
10.5.6. По закінченні дослідження обережно вивести робочу частину ендоскопа з випрямленим і звільненим від фіксації дистальним кінцем.
10.5.7. Виконати передстерилізаційне очищення, стерилізацію та (або) дезинфекцію ендоскопа.
Л І Т Е Р А Т У Р А
1. Абакумов В.Г., Рибін О.І., Сватош Й. Біомедичні сигнали. Генезис, обробка, моніторинг.-К.: Нора-прінт,2001.-516 с.
2. Системы комплексной электромагнитотерапии:Учебное пособие для вузов (Под ред. А.М.Беркутова и др.)-М: Лаборатория Базовых Знаний, 2000г. – 376 с.: ил.
3. Линденбратен Л.Д., Королюк И.П. Медицинская радиология и рентгенология (основы лучевой диагностики и лучевой терапии): Учебник –М.: Медицина, 1993-560 с.., ил.
4. Системы отображения в медицине/ Абакумов В.Г., Рыбин А.И., Сватош Й., Синекоп Ю.С.,- К.: Юниверс, 2001.-336.,ил.224.
5.Осипов Л.В. Ультразвуковые диагностические приборы:
Практическое руководство для пользователей. - М.: Видар, 1999. – 256 с.: ил.
6. Техника и методика физиотерапевтических процедур (справочник) / Под ред. В.М.Богомолова. Тверь: Губернская медицина, 2002., с 408.
7.Чалий О.В., Агапов Б.Т., Меленевська А.В., та ін.. Медична і біологічна фізика: Підручник для студентів вищих медичних закладів освіти ІІІ-ІV рівнів акредитації.-К.: ВІПОЛ, 2001.-415с,; рис.186.
8. Клюев В.В., Соснин Ф.Р. Теория и практика радиационного контроля: Учеб. Пособие для студ. Вузов – М.: Машиностроение, -1998.- 170 с. ил.
9. Мурашко В.В., Струтинский А.В. Электрокардиография.
Учебное пособие - 5-е издание – М.: МЕДпресс-информ, 2001 – 312 с.: ил.
10. Основы рентгенодиагностической техники (Под ред. Н.Н.Блинова: Учебное пособие. – И.:Медицина, 2002 – 392 с.
11. Ройтберг Г.Е, Струтынский А.В. Лабораторная и инструментальная диагностика заболеваний внутренних органов–М.:ЗАО“Издательство БИНОМ”,1999г.–622 с.:ил.
12. Михайлов А. М. Руководство по медицинской визуализации|. - Минск: Вышэйшая школа, 1996.— 507 с.
13. Биомеханика сердечной мышцы.-М.:Наука, 1981.-326с.: ил.
14. Чалий О.В. та ін. Медична і біологічна фізика. Практикум.-К.: Книга плюс. 2003.-217 с.: мал. 66.
15. Бадалян Л.О., Скворцов И.А. Клиническая электронейромиогнафия (Руководство для врачей).- М.: Медицина, 1986 – 368 с., ил.
16. Біофізика: Методичні вказівки до виконання лабораторних робіт для студентів напрямку 6.0909 – «Прилади» спеціальності “ Медичні прилади і системи ” усіх форм навчання./ Укл.: М.Ф. Терещенко, Н.В.Стельмах, А.В.Осадчий, – К.: НТУУ ”КПІ”, 2008. -68с.
Date: 2016-05-13; view: 822; Нарушение авторских прав; Помощь в написании работы --> СЮДА... |