
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Аллергические реакции
Крапивница. Крапивница – это сыпь, элементом которой является волдырь: четко ограниченный участок отека дермы с неровными, приподнятыми границами, окруженный зоной гиперемии и имеющий более бледную окраску в центре. Элементы сыпи могут сливаться, образуя крупные волдыри.
Отек Квинке (ангионевротический отек, гигантская крапивница) – один из видов крапивницы, когда отек распространен на все слои кожи, может отхватывать и подхожную клетчатку, слизистые оболочки.
Отек Квинке захватывает ограниченные, но более обширные участки и распространяется не только на дерму, но и на подкожную клетчатку. При надавливании ямка не остается. И крапивница, и отек Квинке – кожные проявления местного отека, которые появляются вмести либо по отдельности. Случается аналогичный отек слизистой верхних дыхательных путей или ЖКТ. Может быть острый вариант течения (симптоматические проявления менее 6 недель) и хронический вариант (более 6 недель).
(Харрисон, 2005)
Даже ограниченный отек кожи или слизистой оболочки каких-либо органов может развиться остро, сопровождаясь подъемом температуры тела. Отеки располагаются симметрично и безболезненны при пальпации. Наиболее часто локализуются на лице, кистях рук и стопах, слизистой оболочки рта и мягком небе. Если отек распространяется на область лица и волосистую часть головы, в аллергический процесс могут быть вовлечены мозговые оболочки, в этом случае появляются менингиальные симптомы и судороги.
Локализация на слиззистой оболочке желудочно-кишечного тракта приводит к болям в животе, имитирующим клининическую картину острого хирургического заболевания. Локализация отека на слизистой органов мочевыделительной системы приводит к болезненному мочеиспусканию, иногда возникает острая задержка мочи.
При отеке гортани появляется охриплость голоса, лающий кашель, поначалу инспираторная, и затем смешанная одышка. Кожные покровы при этом цианотично-бледные.
Доврачебная помощь:
• выведение остатков аллергена из организма с помощью очистительной клизмы, введения адсорбентов (активированного угля, неосмектина);
• обильное щелочное питье из расчета 15-30 мл/кг (применяют минеральную воду с добавлением 1-2% раствора питьевой соды);
• антигистаминные препараты;
• если есть нарушение жизненно-важных органов, вводят преднизолон по 2 мг/кг парентерально;
• если развивается отек гортани, также введение преднизолона и вызов бригады скорой помощи.
В условиях стационара при подозрении на отек Квинке делается интубация трахеи.
(Баранов-Хаитов)
Анафилактический шок. Это тяжелое, угрожающее жизни человека патологическое состояние, развивающееся при повторном контакте с аллергеном. Может развиваться молниеносно, а может – в течение нескольких часов. («Скорая помощь. Руководство для фельдшеров и медсестер» А.Л. Вёрткин).
Патофизиология:
АШ происходит вследствие массивного выброса в кровоток таких биологически активных веществ (БАВ), как гистамин, серотонин и прочие, когда аллерген проникает в организм повторно. Эти вещества оказывают паралитическое влияние на прекапиллярный сфинктер в системе микроциркуляции, в результате чего периферическое сосудистое сопротивление резко уменьшается и имеющийся объем крови становится слишком малым по отношению к сосудистому руслу. Другими словами, происходит децентрализация кровообращения и возникает внезапная гиповолемия без потери объема циркулирующей крови (ОЦК). При этом сердечный выброс (СВ) в норме или снижен.
Под влиянием БАВ быстро повышается проницаемость клеточных мембран, возникают интерстициальные отеки, прежде всего, в головном мозге и в легких, а из-за перехода жидкой части крови в инстерстиций кровь сгущается и еще больше уменьшается ОЦК.
Одновременно проактически молниеносно развивается частичный или полный ларинго- и бронхоспазм, возникает острая дыхательная недостаточность (ОДН). В кишечнике, мочевом пузыре и матке происходят спастические сокращения, создающие соответствующую клиническую картину. Защитная симпатоадреналовая реакция, характерная для многих видов шока, отсутствует, так как нарушена сама реакция на симпатическое раздражение. Таким образом, шок – это клинический синдром, который сопровождается микро- и мароциркуляторным расстройством, гипоперфузией и неадекватной оксигенацией тканей, что ведет к общей недостаточности тканевого обмена, нарушается гомеостаз и необратимо повроеждаются клетки.
Любой вид шока поначалу имеет свою, более специфическую картину, но при развитии все более схож с другими разновидностями шока.
(С.А. Сумин, Т.В. Окунская «Основы реаниматологии», учебник для медицинских училищ и колледжей)
Клиника. Кожные покровы холодеют, становятся влажными и цианотично-бледными. В связи с уменьшением кровотока в головном мозге и других органах появляются беспокойство, затемнение сознания, одышка, нарушается мочеотделение. Степень выраженности анафилактического шока зависит от быстроты развития сосудистого коллапса и нарушеня функций головного мозга. («Скорая помощь. Руководство для фельдшеров и медсестер» А.Л. Вёрткин).
Анафилактический шок (АШ) чаще всего возникает при парентеральном введении антигена на фоне сенсибилизации. К таким полноценным антигенам относят сыворотки, чужеродные белки, препараты ферментов, вакцины, полипептиды. Большинство ЛП являются гаптенами, после соединения с белками становящимися полноценными гаптенами. Среди гаптенов в первую очередь стоит отметить антибиотики (особенно пенициллинового ряда и производных пенициллина, цефалоспорины, стрептомицин, тетрациклин и другие).
АШ способен развиться вследствие укуса (ужаления) перепончатокрылых насекомых, реже – из-за пищевых аллергенов. Также анафилаксия может развиться из-за проникновения в организм химических веществ, попавших через дыхательные пути, кожу, в виде примеси к ЛП и пище.
Первичный осмотр
1) Проверить, какой аллерген вызвал реакцию;
2) Оценить дыхание, отметить наличие или отсутствие одышки, чихания, зуда, признаков отека гортани;
3) Отметить первые признаки анафилактического шока – диафорез, крапивницу;
4) Проверить показатели жизненно важных функций: АД, ЧДД, ЧСС.
Первая помощь
• обеспечить дополнительный доступ кислорода, приготовить пациента к эндотрахиальной интубации или трахеостомии и ИВЛ
• под наблюдением врача ввести адреналин, при необходимости введение повторять каждые 5-20 минут (если при падении тонуса сосудов не удается сделать в/в-инъекцию, обеспечивают доступ для инъекции внутрикостно)
• при критически низких показателях гемодинамики проводят сердечно-легочную реанимацию
• по показанию врача пациенту вводится физраствор, альбумин, плазма, чтобы увеличить внутрисосудистый объем и нормализовать давление
(«Скорая помощь. Руководство для фельдшеров и медсестер» А.Л. Вёрткин).

http://www.detsad379.ru/index.php/innovationn/11-allergy
Аллергический ринит. Согласно международному консенсусу по лечению АР, опубликованному в 2000 г., аллергический ринит — заболевание слизистой оболочки носа, в основе которого лежит аллергическое воспаление, вызываемое причинно-значимыми аллергенами, клинически проявляющееся ринореей, заложенностью носа, зудом в полости носа, повторяющимся чиханием. Дополнительная симптоматика может включать головную боль, нарушение обоняния и проявления конъюнктивита.
Факторы риска развития аллергического ринита
Основными факторами риска развития аллергического ринита являются:
- семейный анамнез - отягощенная наследственность;
- сенсибилизация;
- способствующие факторы (курение, качество воздуха в жилище, загрязнение воздуха, климатические факторы).
Этиология
Основными этиологическими факторами аллергического ринита являются:
1. Пыльца растений
2. Аллергены клещей домашней пыли
3. Профессиональный аллергический ринит наблюдается у лиц, постоянно контактирующих по роду своей деятельности с разными группами аллергенов, например с мукой, медикаментами, пухом, пером, животными, латексом и другими аллергенами (встречается у зоотехников, работников хлебозаводов, фармацевтов, медицинских работников и др.).
Механизмы развития аллергического ринита
В зависимости от особенностей течения и обострений аллергических ринитов, связанных со временем года, у детей выделяют круглогодичную и сезонную формы заболевания. Сезонный аллергический ринит обусловлен воздействием пыльцевых и грибковых аллергенов, а круглогодичный аллергический ринит — влиянием клещей домашней пыли, аллергенов домашних животных, пера и пуха подушек, тараканов, мышей, крыс, некоторых видов плесневых грибов.
Механизмы развития аллергического ринита изучены довольно подробно. Клеточные и молекулярные механизмы аллергических реакций в верхних и нижних дыхательных путях во многом сходны, хотя при АР эпителий остается интактным, а при астме он исчезает и остается лишь уплощенная базальная мембрана.
АР является классическим примером IgE-опосредованной реакции. Главными участниками ранней и поздней фаз аллергической реакции в слизистой оболочке носа являются тучные клетки, эозинофилы, лимфоциты, а также базофилы и эндотелиальные клетки. Дендритные клетки (клетки Лангерганса) способны "представлять" присутствующие в воздухе аллергены иммунокомпетентным клеткам, в результате чего вырабатываются IgE-антитела.
Эти IgE-антитела прикрепляются к высокоспецифичным рецепторам, расположенным на поверхности тучных клеток и базофилов слизистой оболочки и, возможно, к низкоспецифичным рецепторам на моноцитах, эозинофилах, тромбоцитах.
При повторном контакте аллергена со слизистой оболочкой аллерген перекрестно "сшивает" две молекулы IgE-антител или более на поверхности этих клеток, инициируя этим выработку и выделение целого ряда биологических медиаторов воспаления, что приводит к возникновению как раннего, так и позднего аллергического ответа.
Медиаторы действуют на клеточные структуры и вызывают повышенную проницаемость сосудов, местный отек и образование секрета. Клинически это проявляется основными симптомами АР (выделения из носа, затруднение носового дыхания, чиханье и зуд в полости носа), носящими обратимый характер и способными к обратному развитию после прекращения контакта с аллергенами или под действием лекарств.
В раннюю фазу, наступающую в течение нескольких минут после воздействия аллергена, в назальном секрете обнаруживаются гистамин, триптазы, простагландин D2, лейкотриены (В4 и С4) и кинины. Действие этих медиаторов на нейрорецепторы и сосуды вызывает возникновение симптомов ринита в раннюю фазу аллергического ответа.
Через несколько часов (обычно 4—6) после разрешения ранней фазы приблизительно у 50% больных АР в той или иной степени возникает поздняя фаза аллергического ответа. В этот период в собственном слое слизистой оболочки увеличивается содержание эозинофилов и базофилов. В конечном звене патогенеза АР, по-видимому, участвуют Т-лимфоциты.
На заключительных этапах в процесс поддержания аллергического воспаления вовлекаются цитокины Т-лимфоцитов Th2-профиля. Продуцируемые активированными Th2-клетками IL-4 или IL-13 повышают уровень аллергенспецифического IgE после очередного воздействия аллергена.
Другие Th2-цитокины (IL-3, IL-5,GM-CSF) участвуют в поддержании тканевой эозинофилии за счет стимуляции костно-мозговых клеток-предшественников, усиления созревания клеток, последующей избирательной активации, продления срока жизни и угнетения апоптоза эозинофилов.
Изменения клеточного состава в позднюю фазу аллергического ответа за счет поступления эозинофилов, базофилов Th2-клеток и поддержания активности тучных клеток имеют отношение к сдвигу общей реактивности слизистой носа. При этом эозинофилы играют одну из ключевых ролей в поддержании хронического воспаления в слизистой оболочке носа через выделение ими лейкотриенов, цитокинов и эозинофильных протеинов.
На этом фоне последующее воздействие аллергена вызывает более выраженные клинические симптомы. Однажды развившееся воспаление в слизистой оболочке носа может сохраняться длительное время после воздействия аллергена. Неспецифическая гиперреактивность слизистой оболочки носа выражается в повышении чувствительности к разнообразным неспецифическим воздействиям, однако это не единственный механизм неспецифической тканевой гиперреактивности.
В основе его могут лежать конституциональные особенности, изменение чувствительности рецепторов к медиаторам и раздражающим стимулам, сосудистые и микроциркуляторные изменения, нейрогенный компонент, проявляющийся через высвобождение нейропептидов из окончаний холинергических и пептидергических нейронов.
Клинические проявления АР и БА, в основе которых лежат сходные патофизиологические процессы, варьируют вследствие разницы в строении и функции верхнего и нижнего отделов дыхательных путей.
Клиническая картина
Основные клинические симптомы аллергического ринита:
- ринорея (водянистые выделения из носа);
- чихание - нередко приступообразное, чаще в утренние часы, пароксизмы чихания могут возникать спонтанно;
- зуд, реже - чувство жжения в носу (иногда сопровождается зудом нёба и глотки); зуд носа может проявляться характерным симптомом - "аллергическим салютом" (постоянное почесывание кончика носа с помощью ладони движением снизу вверх), в результате чего у части больных появляется поперечная носовая складка, расчесы, царапины на носу;
- заложенность носа, характерное дыхание ртом, сопение, храп, изменение голоса;
- снижение обоняния.
Дополнительные симптомы аллергического ринита развиваются вследствие обильного выделения секрета из носа, нарушения дренирования околоносовых пазух и проходимости слуховых (евстахиевых труб):
- раздражение, отечность, гиперемия кожи над верхней губой и у крыльев носа;
- носовые кровотечения вследствие форсированного сморкания и ковыряния в носу;
- боль в горле, покашливание (проявления сопутствующего аллергического фарингита, ларингита);
- боль и треск в ушах, особенно при глотании; нарушение слуха (проявления аллергического туботита).
Общие неспецифические симптомы, наблюдаемые при аллергическом рините:
- слабость, недомогание, раздражительность;
- головная боль, повышенная утомляемость, нарушение концентрации внимания;
- нарушение сна, подавленное настроение;
- редко - повышение температуры.
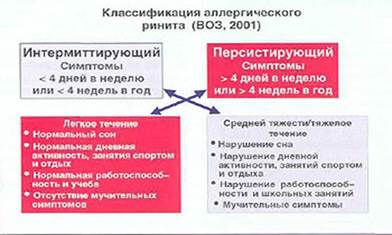
Диагностика аллергического ринита
При диагностике аллергических ринитов необходимо знать характерные клинические признаки и особенности течения заболевания. Для аллергического ринита свойственны следующие симптомы: постоянно приоткрытый рот, расширенная спинка носа, наличие поперечной гиперпигментированной складки выше кончика носа, темные круги под глазами («аллергические фонари»).
При риноскопическом осмотре у больных с аллергическим ринитом отмечается сужение носовых ходов за счет отека слизистой оболочки, которая имеет бледно-синюшный цвет. В полости носа выявляется обильное или умеренное количество светлого слизистого секрета, нередко стекающего в носоглотку. Очень важно на первом этапе осмотра и обследования определить природу ринита.
Наличие аллергических заболеваний в семье повышает вероятность аллергического ринита. Положительные результаты кожного тестирования с набором стандартных аллергенов, высокий уровень общего и специфических IgE-антител в сыворотке крови и секретах носовых ходов, повышенное количество эозинофилов в крови и носовом секрете подтверждают диагноз аллергического ринита.
В разработанных и принятых в последнее время рекомендациях обращается особое внимание на необходимость тщательного обоснования диагноза у больных с клиническими проявлениями ринита. В действительности у одного больного ринит может быть обусловлен наличием сразу нескольких этиологических факторов, каждый из которых требует отдельного дополнительного обследования.
Общий подход к лечению АР
Рекомендуется ступенчатый подход к лечению ринита с учетом его формы и тяжести. Лечение аллергического ринита должно включать в себя следующие меры:
- устранение контакта с аллергеном (если возможно);
- аллерген-специфическую иммунотерапию;
- фармакотерапию;
- обучение пациента.
Также необходимо добиваться оптимизации факторов окружающей среды и социальных факторов, чтобы больной мог вести нормальный образ жизни.
Лечение
Основными принципами терапии, которые отвечают медицинским стандартам, являются устранение (элиминация) причинных и провоцирующих факторов, уменьшение контакта с причинными и провоцирующими факторами в случае невозможности полной элиминации аллергена, аллерген-специфическая иммунотерапия (АСИТ), рациональная фармакотерапия, обучение пациентов.
Рациональная фармакотерапия предполагает использование следующих основных групп лекарственных средств: антигистаминных препаратов, назальных кортикостероидов, сосудосуживающих (деконгестантов), антилейкотриеновых препаратов, антихолинэргических средств.
http://www.detsad379.ru/index.php/innovationn/11-allergy
Date: 2015-06-08; view: 532; Нарушение авторских прав; Помощь в написании работы --> СЮДА... |